颅脑创伤术中出现急性脑膨出的原因分析及救治措施
2018-10-11陈雄辉张鹏杰凌伟华
陈雄辉,张鹏杰,徐 峰,凌伟华
颅脑创伤是青壮年丧失社会劳动能力的主要原因,尤其重型颅脑创伤患者如术中出现急性脑膨出,大多预后较差,致死、致残率较高[1-3]。术中急性脑膨出如何早期发现并采取相应预防措施是临床重要研究课题。本文回顾性分析苏州大学附属第一医院2012年6月—2017年12月收治的术中出现急性脑膨出的颅脑创伤患者26例,分析其原因并采取相应预防措施和手术预案。
临床资料
1 一般资料
2012年6月—2017年12月苏州大学附属第一医院收治颅脑创伤患者术中发生急性脑膨胀26例,其中男性15例,女性11例;年龄19~75岁。平均38.1岁。伤后至急诊手术时间为1~6h,平均1.5h。其中道路交通伤16例,打击伤3例,摔伤2例,高处坠落伤5例。头部受力部位:顶枕部16例,额颞部10例。患者头部受创后均有不同程度的意识障碍,术前GCS评分3~5分12例,6~8分14例。瞳孔正常9例,一侧瞳孔散大10例,双侧瞳孔散大7例。呼吸异常或不规则4例,血压下降5例,合并肢体骨折6例,胸腹部外伤9例。
2 纳入与排除标准
纳入标准:(1)GCS评分3~8分,术中发生急性脑膨出的颅脑创伤患者;(2)术前头部CT检查示中线移位≥5mm,颅脑创伤表现为广泛脑挫裂伤、创伤性脑出血、弥漫性脑肿胀,急性硬膜下/硬膜外血肿合并脑挫裂伤,脑内血肿和(或)颅内单发/多发血肿;(3)既往无严重的中枢神经系统疾病及器官功能衰竭。排除标准:(1)脑疝晚期,濒临死亡的患者;(2)明确的颅内动脉瘤及动静脉畸形引起的脑出血;(3)凝血机制障碍、有严重的出血倾向,如血友病;(4)病例资料不全的患者。
3 影像学资料
术前头部CT示均存在中线结构不同程度移位,脑室、环池、基底池不同程度受压变窄甚至消失,CT示一侧脑挫裂伤合并硬膜下血肿或脑内血肿16例,其中合并对侧硬膜外或硬膜下小血肿10例,合并对侧颅骨骨折8例;双侧均存在脑挫裂伤合并硬膜下或硬膜外血肿或脑内血肿8例。
4 治疗方法
所有患者术前均予以吸氧、保持呼吸道通畅、脱水降颅压及止血、预防应激性溃疡等对症支持治疗;对失血性休克患者,应迅速纠正休克状态;并完善术前检查,做好急诊手术准备。根据术前CT结果准备患者的体位和设计手术切口,术前研判由于手术减压作用,可能导致颅内发生再出血的部位,并在术前设计好再次手术切口,术前与麻醉、护理等其他创伤团队成员协调好,做好相应预案。手术方式采用标准大骨瓣开颅,术中采取控制性降颅压策略,逐步释放颅内压力。对无明显出血或血肿量少而以弥漫性脑肿胀为主者,则行内外减压术。术后常规采取脱水降颅压、预防感染、亚低温脑保护、维持水电解质平衡等综合救治措施。
结 果
本组患者术中发生急性脑膨出的原因:迟发性颅内对侧血肿或原有血肿扩大15例,同侧颅内迟发性血肿或邻位硬膜外血肿3例,弥漫性脑肿胀6例,创伤后呼吸困难、失血性休克和术中低血压导致脑组织缺血缺氧2例。术后存活20例,死亡6例。术后 GOS评定:恢复良好7例,中残2例,重残6例,植物生存5例。典型病例见图1。
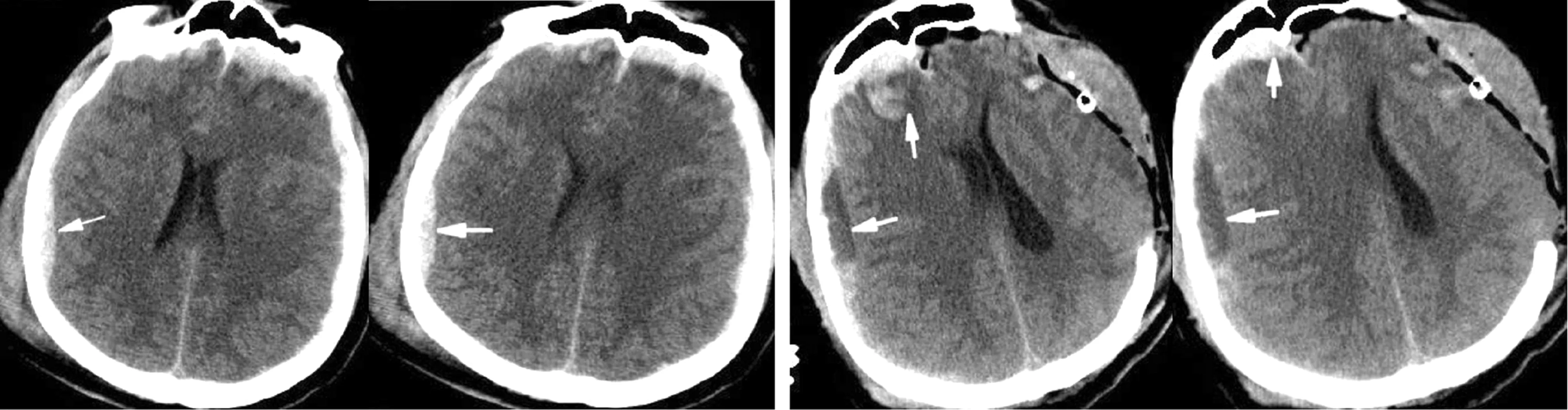
a b
图1 患者男性,42岁,因“交通事故致意识不清1d”由外院转入笔者医院。a.急诊查头部CT示左侧额颞顶部硬膜下血肿,左侧额颞叶脑挫伤,右侧颞枕部硬膜外血肿;b.第一次手术结束时复查头部CT示对侧血肿较前明显增大(白色箭头指示处),中线结构移位明显
讨 论
颅脑创伤病死率居创伤首位,急诊开颅手术是有效的治疗方式,急诊手术主要目的是控制颅内出血及颅内高压[4]。重型颅脑创伤急诊手术时易出现急性脑膨出、术后大面积脑梗死等并发症,尤其是术中急性脑膨出目前较难解决[5-6]。颅脑创伤的致伤因素很多,患者的个体化差异及患者所在医疗机构的救治能力差别较大,目前国内颅脑创伤的救治成功率地区差异较大。术前如何及时识别术中可能发生急性脑膨出的各种临床迹象,并采取相应预防措施对提高重型颅脑创伤抢救成功率,降低致死、致残率具有重要意义。
颅脑创伤的致伤因素很多,颅脑创伤急诊开颅术中发生急性脑膨出的原因主要有以下几个方面:(1)迟发性颅内血肿,这是术中发生急性脑膨出的主要原因,以头部受力点出现硬膜外血肿最多见。出现迟发性颅内血肿的原因是术中对侧或同侧不同部位颅内血肿由于手术减压的作用,导致对侧着力点或同侧脑内小血肿原已被压迫止血的破裂血管或颅骨骨折端板障由于压迫突然去除后再次出血形成新的血肿。或因术者术中未分步实施控制性降颅压术,颅内压急剧快速降低导致脑血管调节麻痹,脑血管急剧扩张、出血导致原有的血肿增多。(2)急性弥漫性脑肿胀,这是术中急性脑膨出的另一个重要原因。颅脑创伤时由于暴力直接作用或颅脑创伤后继发性脑损伤导致脑血管控制中枢受损,脑血管自动调节功能丧失,脑血管急剧扩张、出血从而导致术中急性弥漫性脑肿胀与脑膨出[5-6]。(3)颅内主要回流静脉受损,从而引起颅内血液回流受阻,最终导致急性脑膨出。其原因有脑疝时间过长压迫基底静脉、大脑内静脉等主要血管,或因颅脑原发创伤及急诊手术操作不当直接损伤主要回流静脉系统。(4)其他全身性因素亦可导致术中急性脑膨出。主要有创伤性凝血病、创伤失血性休克、多种因素导致的低氧血症、术中血压波动过大、合并严重胸腹部脏器损伤及高龄基础状况差的患者等。本组研究中,迟发性颅内血肿和急性弥漫性脑肿胀是导致急性脑膨出的主要原因,这与相关文献报道相符合[6-7]。
为了早期识别术中是否可能发生急性脑膨出,术前应对患者的受伤机制进行详细的了解、仔细询问患者的临床症状、既往病史、头部仔细查体等,结合临床症状、体征及详细的体格检查,仔细阅读影像学资料,对患者的病情进行全面评估,阅读CT片时应当注意手术的同侧或对侧有无皮下血肿、颅骨有无骨折线,区分原发性损伤及对冲伤,高度警惕手术骨窗对侧的硬膜外血肿或颅骨骨折线,术前做好双侧开颅手术的准备[8-9]。预估患者术中是否发生急性脑膨出,根据笔者经验,建议仔细阅读CT片研判由于手术减压作用,可能导致颅内发生再出血的部位,并在术前设计好再次手术切口,术前与麻醉、护理等其他创伤团队成员协调好,做好相应预案。手术方式尽量采用标准大骨瓣开颅,术中采取控制性降颅压策略,逐步释放颅内压力,不要一次性敞开硬脑膜,在硬脑膜剪开之前做好预防血压下降的准备,避免因为长时间低血压导致急性脑膨出。术中一旦发生急性脑膨出,立即用湿带棉覆盖脑组织,用手轻压,防止脑组织继续膨出,迅速处理动脉性、活动性出血,较小且弥散的渗血可用人工止血材料压迫止血,快速关颅后立即复查头颅CT明确急性脑膨出的原因,根据CT结果决定再次手术方式。若出现对侧颅内血肿增多,需立即返回手术室再行对侧开颅手术。若患者生命体征不平稳,无法外出手术室行CT检查,根据笔者经验,建议结合患者受伤机制、术前影像学特征与术中情况综合研判可能发生再出血的部位,采取钻颅探查、扩大原有手术切口等方式积极抢救。在颅内再出血部位不明确的情况下发生急性脑膨出,不主张通过大面积切除膨出的脑组织行内减压术。
总之,颅脑创伤是创伤患者的首要死亡原因,急诊手术若术中并发急性脑膨出,其致死率极高,应引起从事创伤救治的医务人员高度重视[10]。术前应仔细查体、阅读头部CT,并根据相关检查的时效性研判术中可能发生再出血的部位,做好预防措施。国内有条件的医疗机构应成立多学科协作、一体化运行的创伤救治中心,缩短颅脑创伤患者术前脑疝时间,以提高颅脑创伤患者生存率,改善预后。
