经尿道前列腺扩裂术治疗中年前列腺增生致急性尿潴留的疗效
2018-10-09常艳华李旭东李新立王延兵王冠溪杨国营
常艳华 王 会 李旭东 李新立 魏 义 王延兵 王冠溪 杨国营
(滨州市人民医院泌尿外科,滨州 256610)
(博兴县人民医院泌尿外科,博兴 256500)
(博兴县中心医院泌尿外科,博兴 256500)
(邹平县人民医院泌尿外科,邹平 256200)
急性尿潴留(acute urinary retention,AUR)是良性前列腺增生(benign prostatic hyperplasia,BPH)自然病程中的严重事件[1],也是泌尿外科常见的急症之一,多见于老年男性患者。中年BPH并发AUR相对少见,在治疗过程中,中年男性不仅要解决排尿困难,而且还要保留性功能。2012年6月~2016年6月我们采用经尿道前列腺扩裂术(transurethral prostatic splitting,TUPS)治疗BPH合并AUR 48例,报道如下。
1 临床资料与方法
1.1 一般资料
本组48例,年龄46~59岁,(54.6±11.7)岁。48例均因AUR急诊入院,其中第1次发生26例(均正规口服非那雄胺与坦洛新6个月以上,排尿困难症状改善不明显),第2次发生19例,第3次或以上发生3例。前列腺重量18~126 g,(40.1±5.3)g。术前国际前列腺症状评分(International Prostatic Symptom Score,IPSS)4~31分,(23.7±5.4)分;QOL评分1~ 7分,(5.8±0.9)分。腹部超声检查测定膀胱剩余尿量(residual urine volume,RUV)386~1237 ml,(652.9±187.5)ml。
病例选择标准:符合2014版《中国泌尿外科疾病诊断治疗指南》前列腺微创手术适应证[2],均无手术禁忌证,特别是以下情况是最优选择:①不能摆放截石位;②前列腺增生伴有艾滋病、梅毒等传染性疾病,为避免电切镜交叉感染;③较小的前列腺增生,为避免术后易发生膀胱颈口挛缩;④强烈要求保留性功能的前列腺增生;⑤前列腺电切或激光治疗后复发者。可疑前列腺癌、外伤性及炎症性尿道狭窄、膀胱结石、神经病变等其他影响排尿因素者均予以排除。
1.2 方法
术前清洁灌肠。37例血压正常选择腰麻,11例术前有原发性高血压史或术前血压高于140/90 mm Hg、术后有硬膜外镇痛需求者选择硬膜外麻醉。均无麻醉禁忌证。截石位,常规消毒铺单。经尿道向膀胱内灌注37.0 ℃生理盐水300~500 ml,根据前列腺大小及膀胱剩余尿量选择不同型号的柱状水囊前列腺扩裂导管(北京优尼康通医疗科技有限公司,京食药监械生产许20090027号)。外涂润滑剂后经尿道插入膀胱,见有尿液从扩裂导管外口溢出,术者左手扶持前列腺扩裂导管的体部,右手用示、中、拇三指在球部尿道及直肠内前列腺尖处分别触摸定位突与定位囊,助手先向内囊注入生理盐水5~10 ml,注意调整定位囊至最佳位置,继续向内囊内注入生理盐水至压力为0.3 MPa后,暂时夹闭内囊通水管,再向外囊注入生理盐水(图1)。充盈水囊时,当压力超过0.2 MPa有突然减压的感觉,说明包膜已裂开(图2),压力表显示压力下降,继续充盈至压力0.3 MPa。稳定3~5 min后,分别将内外囊水全部放出,拔出前列腺扩裂导管后迅速在耻骨联合上方做压腹排尿试验,观察排尿通畅后,及时向膀胱内插入F22号三腔硅胶气囊尿管,并向水囊内注水40~80 ml,将三腔硅胶气囊尿管向外轻轻牵拉,纱布条在尿道外口处向阴茎跟部稍推龟头后缠绕2圈并系扎在导尿管体上,防止导尿管向膀胱内滑入。硬膜外麻醉导管接镇痛泵防止术后疼痛。术后用生理盐水经冲洗管冲洗膀胱,术后第5~7天拔除导尿管,恢复正常排尿。对9例因膀胱收缩无力暂时不能正常排尿者,选用F20普通硅胶气囊导尿管继续保留导尿,定时夹闭导尿管,训练膀胱收缩功能即可自行排尿。
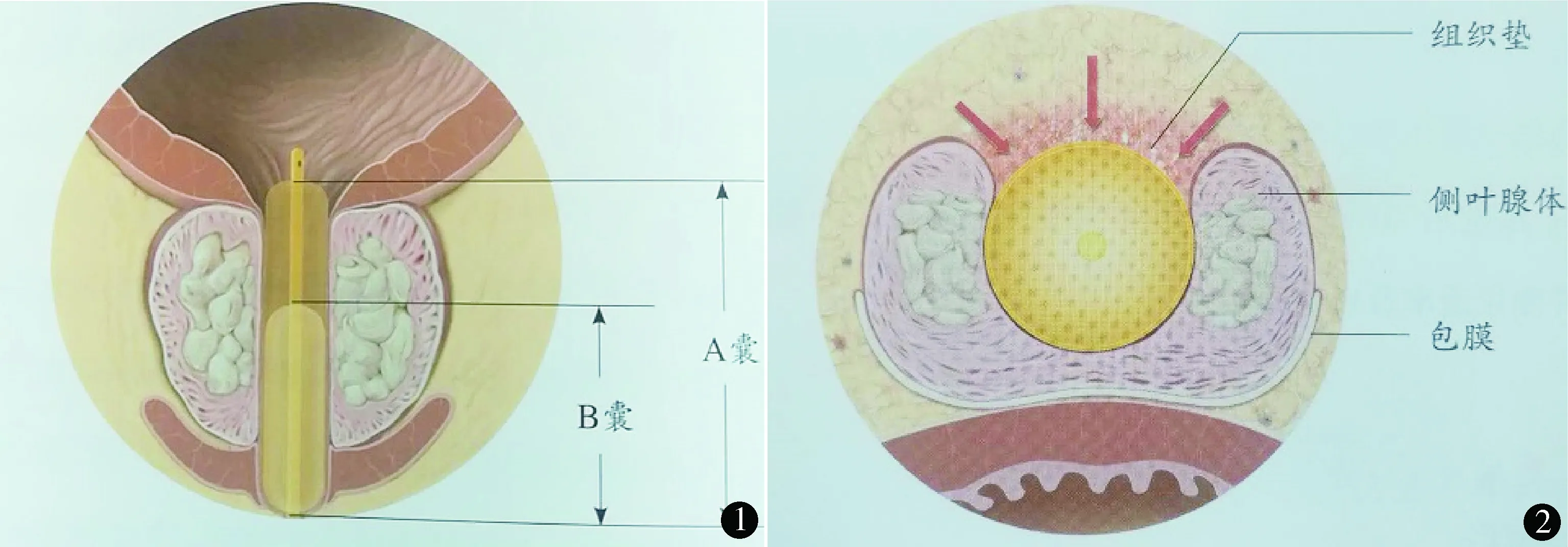
图1 前列腺扩裂术水囊位置 图2 前列腺水囊扩开术后示意图
1.3 观察指标
RUV、IPSS、QOL、阴茎勃起功能障碍(erectile dysfunction,ED)[阴茎持续不能达到和(或)维持足够的勃起以获得满意的性生活(性交)[3]]、逆行射精(retrograde ejaculation,RE)(性高潮而射精,但精液未射出尿道口外,却逆射入膀胱[3])。
2 结果
手术均1次成功,手术时间6~19 min,(9.6±1.9)min。1例因隐瞒病史致停服阿司匹林过短,影响凝血功能,导致术后出血600 ml,输去白细胞悬浮红细胞2 U,其余患者均未输血。术后生理盐水冲洗液量(38 600±11 024)ml。术后拔尿管时间(5.9±1.6) d。拔除导尿管后,39例排尿通畅,其中轻度尿失禁(在站立或腹压增加时不能控制排尿)7例,1~7 d恢复5例,8~20 d恢复2例;无中、重度尿失禁者。9例因膀胱收缩无力再次保留导尿,膀胱功能训练7~8 d拔管后均能正常排尿。术后6个月来院复诊,RUV、IPSS、QOL与术前比较均有显著性差异,见表1。ED发生率2.1%(1/48),RE发生率4.2%(2/48)。随访截止时间2017年4月20日,46例随访10个月~4年(平均2.6年),无一例AUR复发。
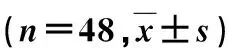
表1 术前后RUV、IPSS和QOL比较
3 讨论
BPH是引发男性排尿障碍原因中较常见的一种良性疾病[4],主要表现为膀胱出口梗阻,临床进展是排尿困难进行性加重。BPH致AUR是泌尿外科临床中的常见急症之一,治疗不当或不及时可影响及双肾功能[5],严重者发展至肾功能不全。过去认为BPH导致AUR多发生于老年男性,但近10余年来,越来越多的中年男性因BPH致AUR。治疗也不同于老年男性BPH致AUR,既要保证疗效,又要最大限度地降低ED、RE等男性并发症。谢克基等[6]通过尿动力学研究认为,在BPH致AUR病人中,47.4%是由膀胱出口梗阻因素引起,28.9%由逼尿肌收缩无力引起,23.7%是由梗阻与逼尿肌收缩无力共同作用的结果。鉴于此,我们认为只有膀胱出口阻力大于膀胱逼尿肌收缩力时,才会出现AUR[7],因此,降低膀胱出口阻力是解决BPH致AUR最有效地治疗措施,降低膀胱出口阻力的方法有非手术治疗(如药物)和手术治疗。
20世纪80年代以来,经尿道前列腺电切术(transurethral resection of the prostate,TURP)治疗BPH虽然已被公认是手术治疗的金标准[3],但TURP常可发生术中及术后出血、电切综合征、包膜穿孔、尿道狭窄、下尿路症状、尿失禁等并发症[8,9]。膀胱颈挛缩是TURP和经尿道前列腺汽化手术(transurethral vaporization of the prostate,TUVP)术后常见并发症之一,发生率5%~ 10%[10],处理比较棘手。另外,钟惟德等[11]报道TURP与TUVP术后ED的发生率分别是10%和5%,RE的发生率分别是55%和51%。近年来,出现经尿道前列腺等离子剜除及激光剜除方法[12,13]。但是用于治疗BPH并不能让中年男性患者十分满意,寻求一种创伤小、安全有效、并发症少的治疗BPH致AUR的治疗方法甚有必要。
我们认为无论是开放性前列腺切除术,还是TURP、TUVP、剜除术或激光治疗,目的都是借助手术来降低膀胱出口阻力。基于这一机制,我们将前列腺扩裂导管的高压水囊放至前列腺相对应位置,通过扩张的水囊使前列腺在叶间裂开,使被束缚的前列腺部尿道得以宽敞,膀胱出口阻力迅速下降,与膀胱逼尿肌收缩力重建新的平衡,从而达到排尿通畅的治疗目的。我们体会到本手术的关键是定位,扩裂导管在定位过程中,先向内囊内注水3~5 ml,再从膀胱内向外牵拉导管,可防止定位突向外牵拉过多,从而让定位突正好对应球部尿道,内囊尾部紧贴膜部内缘,防止内囊牵至膜部以外,能有效预防尿道外括约肌损伤。另外,由于扩开的位置大多位于12点前联合处,不会伤及阴茎勃起功能有关的神经,也不会影响与勃起相关的血管,因此,本术式发生术后勃起功能障碍的概率极低。我们认为TUPS治疗中年BPH致AUR,不但创伤小,近远期疗效好,而且安全、并发症少,优于其他前列腺手术方式,值得在泌尿外科临床中推广。
