腹腔镜精准肝切除治疗肝胆管结石的关键技术及流程∗
2018-10-09鲍胜华张文君戴大飞石代伟彭俊璐俞远林陈晓鹏
程 斌 鲍胜华 张文君 戴大飞 钱 锐 石代伟 黄 晨 彭俊璐 俞远林 陈晓鹏
(皖南医学院附属弋矶山医院肝胆外科,芜湖 241000)
肝内胆管结石病(hepatolithiasis,HL)是我国南方及长江流域常见疾病之一,尤其好发于肝左外叶和右后叶[1],往往同时合并肝外或对侧肝内胆管结石。手术切除病变肝脏是目前认为最有效的治疗方式。近20年来,腹腔镜肝切除技术逐渐成熟[2],并开始用于治疗HL,涉及多种关键技术,其具体技术及操作流程目前尚无统一标准。本研究回顾性分析2015年3月~2017年6月31例因HL行腹腔镜肝切除的资料,结合我们的经验探讨其合理技术流程。
1 临床资料与方法
1.1 一般资料
本组31例,男13例,女18例。年龄28~70岁,中位年龄55岁。反复上腹痛16例,伴发热9例,皮肤黄染5例,均行腹部CT或MRI证实HL。结石分布:肝Ⅱ、Ⅲ、Ⅳ段14例,肝Ⅱ、Ⅲ段16例,肝Ⅵ段1例。合并胆总管结石18例,胆囊结石13例。合并肝左叶萎缩13例,左肝肥大1例,右叶肥大1例,左肝管狭窄9例,胆总管囊性扩张(Ⅴ型)1例。胆囊切除术史4例,内镜取石术史1例。合并急性胆囊炎1例,急性胆管炎3例,急性胰腺炎3例,梗阻性黄疸3例,2型糖尿病3例。采用Child-Pugh分级,术前A级26例,B级5例(7分3例,8分2例)。中位胆碱酯酶6565(4516~8247)U/L(我院正常值3700~13 000 U/L)。术前心肺功能无明显异常。
病例选择标准:①局限于左肝段、左肝内或右后叶的多发性结石;②左肝叶或肝段的胆管梗阻,肝组织呈肥大、纤维化或萎缩。
排除标准:①双侧肝内弥漫性胆管结石,无法通过部分肝切除解决;②合并肝门部胆管狭窄;③严重心肺功能障碍无法耐受腹腔镜手术。
1.2 手术器械
德国Storz电子腹腔镜系统,腹腔镜手术冲洗吸引器,电凝钩,日本Pentax电子胆道镜及取石网篮,美国强生Harmonic超声刀,美外Endo-GIA线性切割缝合器,Hem-o-lok生物夹,强生4-0可吸收缝线,强生4-0 Prolene无损伤缝线。
1.3 麻醉、体位
气管内插管全身麻醉,头高脚低30°仰卧位。五孔法,沿脐下缘做弧形小切口,气腹针建立CO2气腹,压力12~14 mm Hg(1 mm Hg=0.133 kPa),置入1 cm trocar和30°腹腔镜,探查肝脏及其周围有无粘连,肝脏是否发生萎缩、增生等。病变在左肝者取左锁骨中线肋缘下交点,右侧者于右侧锁骨中线肋缘下约5 cm处建立主操作孔,根据具体情况再置3个trocar,病灶与左、右操作孔之间遵循等腰三角形原则。左侧肝病变手术床向右侧倾斜,右侧则向左侧略倾斜15°~30°。
1.4 手术主要步骤
(1)解剖第一肝门:分离肝门部粘连,解剖肝十二指肠韧带,分离肝固有动脉和门静脉左右支。选择性阻断入肝血流:①左半肝:Hem-o-lok夹闭肝左动脉(图1A),2-0丝线结扎阻断门静脉左支(图1B);②左外叶:继续钝性分离出肝左动脉和门静脉左外叶分支(图2A、B)并阻断。肝血流阻断后可观察到相应肝段缺血。
(2)离断肝周韧带:①左半肝和左外叶:超声刀依次离断肝胃韧带、肝圆韧带、镰状韧带、左冠状韧带和三角韧带,充分游离左肝,暴露肝左静脉根部。②肝Ⅵ段:顺序离断肝肾韧带、右三角韧带及部分右冠状韧带,使病变部位充分游离。
(3)划定标志线、切肝:①左半肝:电凝钩沿缺血线或胆囊底至下腔静脉左缘的连线做预切线,必要时结合术中超声(laparoscopic ultrasonography,LUS)定位;②左外叶:电凝钩沿缺血线或镰状韧带左缘1 cm处标记;③肝Ⅵ段:沿胆囊底与右肝外缘中点连线,由下至上,由浅入深,逐层缓慢切开肝实质。
(4)肝断面处理:电凝肝断面止血,必要时生物夹或无损伤线缝合止血。检查断面敞开胆管是否结石残留、胆漏等,逐一闭合(图1D和图2D),留置腹腔引流管。
(5)其他部位胆管取石:合并肝外或对侧肝内胆管结石者,可使用胆道镜经断端胆管向下、向右探查取石;否则,行胆总管切开、胆道镜取石。如结石嵌顿或体积较大,可联合钬激光或液电碎石取石。取石后,再次用胆道镜检查有无残石及Oddi括约肌功能,视情况放置T管或行胆总管一期缝合术。
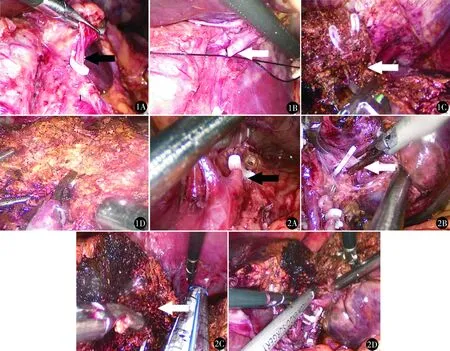
图1 左半肝切除:A.分离出肝左动脉;B.分离门静脉左支;C.分离肝中静脉主干;D.完成左半肝切除 图2 左外叶切除:A.离断肝左动脉II、III段分支;B.离断门静脉II、III段分支;C.显露肝左静脉主干;D.完成左外叶肝切除
2 结果
行腹腔镜解剖性左半肝切除(肝Ⅱ、Ⅲ、Ⅳ段)14例,左外叶切除(肝Ⅱ、Ⅲ段)16例,肝Ⅵ段切除1例。胆总管探查23例,其中2例经左肝管断端、21例切开胆总管置入胆道镜探查,探查后2例左肝管断端予以缝闭或夹闭,19例行T管引流,2例行胆总管一期缝合。行胆囊切除18例。31例中位手术时间256(100~480)min,其中左半肝270(180~480)min,左外叶240(100~480)min,肝Ⅵ段140 min。中位出血95(50~600)ml,术中输血4例,输血率12.9%,输血量400~800 ml。
术后转重症医学科1例,次日转回普通病房。术后1~2 d下床活动,1~5 d正常流质饮食。术后3~12 d拔除腹腔引流管。7例行术后超声,其中2例肝周微量积液,2例肝腹盆腔少量积液,余3例腹盆腔未见积液。7例术后连续4 d体温高于37 ℃,对症处理症状缓解。1例术后第4天腹痛,腹部彩超提示胆道积血,行内镜下鼻胆管引流(endoscopic nasobiliary drainage,ENBD)10 d。切口感染1例,换药治愈。无围手术期死亡,无肺炎、胆漏等。中位术后住院时间10(6~19)d。
电话回访或定期来院复查,中位随访15(1~27)个月,2例失访,随访率93.5%(29/31)。12例无T管引流,其中2例行胆总管一期缝合,2例经左肝管断端探查胆总管,8例未探查胆总管,随访均未见胆管炎症状。19例术中放置T管,其中13例术后1~2个月于我院T管造影,10例无结石残留,胆道通畅;1例胆总管远端结石,经胆道镜取尽结石,随访6个月无胆管炎症状,1例提示肝内胆管小结石,患者拒绝进一步治疗;另6例外院造影拔除T管,其中4例无残石,2例失访。最终结石清除率96.6%(28/29)。
3 讨论
HL治疗的总方针是“去除病灶,取尽结石,矫正狭窄,通畅引流,防治复发”[1,3]。病变肝脏精准切除可减轻手术创伤,减少术后并发症,加快术后康复[4]。腹腔镜肝切除治疗HL涉及多种关键技术,同时还需处理合并的肝外或对侧肝内胆管结石。我们在总结关键技术的基础上,进一步探寻合理手术流程。
3.1 关键技术
3.1.1 术中肝血流控制 入肝血流控制是减少术中出血的有效方法[5]。我们在肝切除前行选择性入肝血流阻断法。使用超声刀配合多种器械解剖第一肝门,鞘内分离出肝固有动脉,向上精细解剖出肝左、右动脉。左肝切除者,Hem-o-lok夹闭肝左动脉或左外叶分支;再继续分离出门静脉及其分支予以夹闭。肝Ⅵ段切除者,不易行区域血流阻断,可暴露右肝蒂,预置止血带,切肝时如遇较大的血管可予以Hem-o-lok夹闭;如出血较多可收紧该阻断带控制出血,直至完成切肝。本研究中均使用左侧肝脏入肝血流阻断,中位出血95(50~600)ml,与Kawaguchi等[6]报道相似。
3.1.2 解剖性肝切除 肝内胆管结石严格按胆管树呈现区段性分布,这是解剖性肝切除的病理生理基础[7]。对于左侧肝内胆管广泛性结石,应选择规则性左半肝切除,而不是仅仅局限于左外叶[8]。本研究行左半肝切除14例,于腔镜放大视野下,沿肝表面缺血线、肝中静脉及下腔静脉左缘构成的断肝平面,必要时联合LUS定位肝中静脉(middle hepatic vein,MHV)分离肝实质,左侧门脉三联和肝左静脉均应于根部断扎,方可达到解剖性左半肝切除。本研究左半肝切除手术时间270(180~480)min,与文献[6,9]报道相似。对于结石局限性分布于左外叶、余肝质良好且无左肝管狭窄者,可行左外叶切除,术中沿镰状韧带左侧1 cm结合缺血线切肝,最后根部断扎肝左静脉。
3.1.3 精细断肝技术 肝内胆管结石多伴有局部炎症,肝内胆管黏膜充血和实质内周围血管网代偿性增生[10],断肝时渗血往往较多。单侧同等体积肝切除,HL的断肝难度往往大于肿瘤切除。断肝时我们联合使用超声刀、单极电刀和腹腔镜多功能手术解剖器(laparoscopic Peng’s multifunctional operative dissector,LPMOD)等多种器械[11,12],小块薄层、由浅入深、由前向后、逐步推进,以实现精细断肝。使用超声刀前1/3切割、解剖(图1D),切忌大块切割分离。肝实质内2~4 mm内较细血管可用超声刀直接凝断;疑似较大管道,可用直角钳分离、Hem-o-lok夹闭后离断。如遇出血,不必慌乱、盲目钳夹[13],可使用小纱布进行压迫止血,待血流减小后,吸引器快速吸净残血,找到破口并夹住,视情使用4-0 Prolene线缝合或Hem-o-lok夹闭。待余下肝组织较薄时,用Endo-GIA切割闭合,并避免损伤MHV(图1C和图2C)。本组1例术中肝中静脉破裂,予以4-0 Prolene线缝合,术后恢复良好。
3.1.4 其他胆管结石的处理 对于合并肝外或对侧肝内胆管结石者,常需联合应用胆总管切开探查、胆道镜取石及T管引流术;如无残石,Oddi括约肌功能良好,亦可行一期缝合术。如左肝管扩张明显,胆管结石较少且呈颗粒状,可经肝断面胆管断端置入胆道镜取石[14,15];如结石取尽,可直接缝扎。本组行胆总管一期缝合及经左肝管断端胆道镜取石各2例,均未置T管,术后无并发症发生。
3.2 手术流程
3.2.1 精细断肝后处理肝外胆管结石 腹腔镜肝切除治疗HL主要包括切肝和处理合并的肝外或对侧肝内胆管结石两大步骤。对于术前或腹腔镜探查后判定必须行肝切除者,我们建议先行肝切除,再处理肝外或对侧胆管结石,这样术中可最大程度地减少胆汁污染。而不少术者习惯手术开始即先切开胆总管、尝试取石。我们早期亦是如此,先行胆管切开取石,势必在随后的肝切除过程中造成大量胆汁溢出、污染腹腔,加重术后疼痛,甚至引起腹膜炎。
其次,肝切除后,部分病例还可经肝断面胆管如左肝管置入胆道镜取石,这样甚至可完全避免术中胆汁污染及术后带管的诸多不利。只有在无法经肝断面胆管取尽结石的情况下,才需行胆总管切开取石,然后视情况行胆管一期缝合或T管引流。但由于此时已经完成肝切除,后续手术时间较短,可有效减少胆汁外溢和腹(盆)腔污染,降低围手术期感染和发热率。
3.2.2 阻断入肝血流后离断肝周韧带 至于具体肝切除,究竟是先解剖肝门阻断入肝血流,还是先游离肝周韧带,目前也无定论。尹新民[16]认为进腹后可以先游离肝周韧带。本研究早期亦先离断肝周韧带,尤其是镰状韧带,但由于重力作用肝脏下移,严重干扰腔镜视角,解剖肝门费时费力。我们体会,肝周韧带对患肝起部分悬吊作用,有利于肝门部管道显露和操作。患肝纤维化萎缩者,由于肝实质粘连较广泛,肝周韧带牵引作用更为明显。故我们建议先解剖肝门、阻断入肝血流,再游离肝周韧带。此外,镜下由下向上的视角,很容易找到第一肝门。
总之,腹腔镜肝切除治疗HL包括肝血流控制,解剖性肝切除,精细断肝技术以及联合其他器械等多种关键技术。术中应根据具体病变,合理设计术中操作流程,多数情况下,推荐断肝后处理胆管结石、解剖肝门后再离断肝周韧带,以提高治愈率,减少手术并发症率,加快康复过程。当然,此结论有待多中心随机对照研究进一步证实。
