南宁市辖区在职人员身体功能及身体素质状态对骨质疏松风险的预警价值及数学模型建立
2018-10-08赵明明孔祥怡江知融唐北水宋朝辉胡才友李争鸣李昌柳阳初玉
赵明明 孔祥怡 李 莲 何 鹏 江知融 周 玲 唐北水 宋朝辉 胡才友 李争鸣 李昌柳 阳初玉
(广西壮族自治区江滨医院心肺康复中心,广西 南宁 530021)
目前我国骨质疏松(OP)发病率高,据中国老年保健医学研究会统计,我国OP人群已达一亿多,50岁上人群OP发病率达30%以上,我国每年用于OP治疗的专项费用高达100多亿。目前我国普通民众对骨质健康知识了解甚少,常规医疗体检没有完全覆盖骨质健康方面的检查,导致大部分存在骨质异常人群错失最佳干预时机〔1,2〕。Gullberg 等〔3〕指出 OP 将是未来亚洲社会的一大负担,预测到 2050 年约有450万例髋部骨折患者,其中一半会发生在亚洲。
现已有实验室检查、影像学检查等多种方式协助OP的诊断,例如OP相关激素、骨转换标志物、骨密度(BMD)测定等。目前WHO指南推荐BMD检测作为诊断及评估病情的指标〔4〕。BMD检测方法大致分为6种:①双能X线吸收法(DXA);②定量超声(QUS)测定法;③磁共振成像(MRI)波谱成像(MRS)法;④单能双能定量CT;⑤显微CT(Micro-CT);⑥正电子发射型计算机断层显像(PET-CT)。其中QUS 是90 年代末建立的一种诊断OP的新技术。QUS 根据超声波在骨组织中传导时受骨量的影响这一原理,通过检测超声波在组织中传导速度(SOS)的变化和振幅衰减(BUA) 可以同时反映BMD和骨的微结构、脆性及几何形态。主要用于跟骨、桡骨、胫骨、指骨等外周骨的测量〔5〕,研究表明,跟骨QUS对骨折风险的评价更高〔6〕。由于 QUS 便携、成本低、操作方便、检查快速,无创伤无辐射,能用于大量人群筛查。本研究探讨南宁市辖区在职工作人群身体功能参数及身体素质参数与OP风险参数之间的关系,建立OP风险预测模型。
1 材料和方法
1.1研究对象 该项研究共纳入7 082人,所有数据检测于2016年11月完成。最终保留有效样本例数为5 668人,其中男2 984人,女2 684人。入选标准:①均来自于广西壮族自治区34个市辖区内政府机关单位、事业单位及国有企业单位、私人企业单位的在职工作人员。②研究对象在单位所在地居住年限大于3年。③年龄20~65岁。④既往身体健康,无伤残病史。排除标准:①伴有严重心脏病、肺部疾病、肝肾疾病、骨关节等疾病不能参与者。②怀孕妇女。③肿瘤。④每年累计出差3个月以上及挂职者。⑤拒绝参与该项目者。
1.2研究方法 选取部分身体功能和身体素质指标进行观察,包括收缩压(SBP),肺活量(VC),台阶试验(HST)的成人台阶指数(HSTI),成人坐位体前屈(BAIS),握力(HGS),成年人纵跳(VJHT),成年人闭眼单脚站立(TSEC),成年人俯卧撑(PU),成年人选择反应时(CRT)及体质蛋白率(BCP)。检测方案按照《2003国民体质检测标准手册》要求进行,具体检测内容按照国家体育总局规定的成人体质测定参数体系进行。采用韩国OsteoSys有限公司生产的Sonost2000定量超声检测仪,检测研究对象跟骨BMD。检测在温度20~27℃,湿度40%~60%环境中进行。检测受检者双侧足跟,最终数据采用BMD值较低的数值。检测中注意:①仪器准备:每次开机或重新启动前,应用骨膜进行BMD仪检测校准。②核对受检者信息无误并准确录入检测系统。③告知受检者检测过程及注意事项后方进行检测。④检测完毕后清洁仪器并保存受检者数据。⑤及时清洁检测仪,避免液体流入仪器内部,降低机器及人为误差。
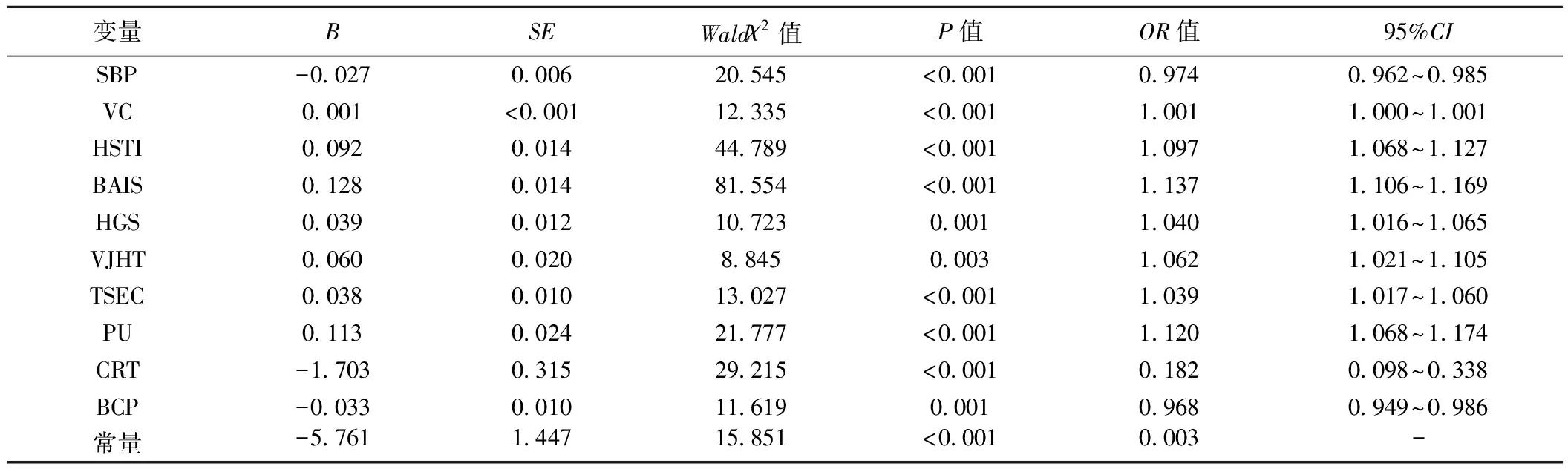
1.3诊断标准 骨量减少及OP的风险诊断应用国际临床骨密度学会(ISCD)对BMD测量的共识推荐,所有种族女性检测的T值(T-score)使用非种族校准的正常白人女性数据库;所有种族男性T值使用非种族校准的正常白人男性数据库〔7〕。其中绝经后的女性应用WHO标准,即以T值评价骨质变化:T值>-1为骨量正常;-2.5 1.4统计学分析 应用SPSS21.0软件进行统计学分析,非正态分布资料以中位数(P25,P75)、计数资料及分类变量以频数、率来表示。数值型资料均进行方差齐性检验,满足方差齐性三组及以上均数比较采用one-way ANOVA,满足双变量正态采用Pearson相关分析,不满足采用Spearman相关分析。数学模型的建立采用Forward Logistic Regression方法。采用Omnibus Tests对模型进行整体检验。 2.1不同民族、性别、职业工作强度间OP参数比较 受检人群中骨量正常者占75.89%,其中女性77.86%,男性74.12%,骨量下降者占24.11%,其中女性22.14%、男性25.87%。不同性别、民族间OP参数差异无统计学意义(P>0.05)。不同职业工作强度人群T值、Z值差异有统计学意义(P<0.05)。见表1。 表1 OP参数民族、工作强度、性别差异 2.2OP参数与体质体适能参数相关性 T值与VC、HSTI、BAIS、HGS、VJHT、TSEC、PU均呈显著正相关(P<0.05,P<0.01);与SBP、BMI、CRT及BCP呈显著负相关(P<0.05,P<0.01)。Z值与SBP、BMI、CRT及BCP呈显著负相关(P<0.05,P<0.01);与VC、HSTI、HGS、VJHT、TSEC均呈显著正相关(P<0.05,P<0.01),与BAIS、PU无相关关系。BMD与VC、HSTI、HGS、VJHT和TSEC、PU呈显著正相关,与BMI、CRT、BCP呈显著负相关(P<0.01),见表2。 表2 OP参数与体质体适能参数相关性 2.3OP风险模型参数估计及多因素分析 如表3所示,校正性别、年龄、民族、职业劳动强度后,最后入选模型且有统计学意义的变量为:SBP、VC、HSTI、BAIS、HGS、VJHT、TSEC、PU、CRT、BCP。其中SBP、CRT、BCP为保护因素,其余为危险因素。入选变量中除BCP 外均为体质检测中身体功能参数和身体素质参数。所有参数中最佳预测指标为CRT,在该受检人群中CRT可作为骨量状态异常的独立预测因素,CRT每增高1 s,骨量状态异常风险变为原来的0.182(0.098~0.338)倍,等同于CRT实测值越高,出现骨量状态异常的风险越小。 表3 OP风险模型参数估计及多因素检验 2.4OP风险预警价值的ROC曲线 根据ROC曲线评价模型预测OP风险效果,AUC为0.880(95%CI:0.856~0.905),P<0.01,模型的预测价值好。见图1。 预测概率公式为:Pro=e(-0.27SBP+0.001VC+0.092HSTI+0.128BAIS+0.089HGS+0.060VJHT+0.088TSEC+0.118PU-1.708CRT-0.088BCP-5.761)/1+e(-0.27SBP+0.001VC+0.092HSTI+0.128BAIS+0.089HGS+0.060VJHT+0.088TSEC+0.118PU-1.708CRT-0.008BCP-5.761)。对模型进行拟合优度检验,模型的预测结果与实际值的差异没有统计学意义(df=8,χ2=12.184,P=0.143),模型拟合优度好。模型预测概率的最佳截断点为0.723,即当模型的预测概率小于0.723时,骨量较少,大于0.723时,骨量正常。模型判断骨量减少的灵敏度为79.90%,特异度为82.62%。 图1 体适能对OP风险预警价值的ROC曲线 OP以低骨量和骨结构破坏为主要特点,骨质减少和OP早期常无明显症状,随病情发展出现骨痛、骨骼变形,逐渐出现骨脆性增加,极易导致骨折〔9,10〕。OP发病的危险因素很多,其中包括很多如年龄、遗传性疾病和遗传性内分泌疾病等无法改变的危险因素〔11〕。 在降低OP发病风险的预防因素中,运动是降低OP发病率的最有效手段。运动对身体能量代谢、增加肌肉量及骨量均有积极作用〔12,13〕。目前有诸多基础研究从分子生物学角度对运动治疗OP的病理生理机制进行了进一步的研究,均证实了运动对骨质健康的正性作用〔8,14,15〕。目前骨质健康与肺功能的研究多集中在已确诊OP患者的肺功能与骨质变化方面,研究大多数认为OP患者均会出现肺功能的下降,原因与OP导致脊柱变形、胸腔容积变化有关,伴有肺功能下降的OP患者更容易发生脆性骨折〔16,17〕。本研究中OP风险检测参数与VC之间均有明显相关关系,考虑不仅是在OP患者,即使骨质健康的正常人骨质状态亦与肺功能相关。 Wainstein等〔18〕研究证实心肺适能与男性股骨颈BMD之间呈明显相关关系。其中,定期中等强度及高强度体力活动可能会缓解与年龄有关的BMD下降,然而,是否是这种改善优势降低了健康男性OP骨折发生率仍需要进一步研究证实。本研究中OP风险参数与心肺适能指标HSTI之间存在明显相关关系,支持该研究〔18〕结果。 目前国际研究大多集中在OP增加跌倒风险方面,或在提高肌肉力量改善OP患者的动态平衡方面,亦有通过对OP患者进行本体感觉训练改善平衡功能预防跌倒方面的研究〔19,20〕,但在平衡能力预测骨质状态方面的研究未见报道。 CRT是人体神经系统对外界信号刺激做出正确反应的时间,为神经反射弧的评价指标,CRT值越小说明机体对外界信号刺激的正确反应能力越好。本研究中CRT与OP参数呈明显负相关,其OP参数相关关系不除外是血管硬化与OP共病的警示指标。 人们普遍认为肥胖与许多慢性代谢性疾病如代谢综合征、糖尿病、血脂异常等疾病相关,这些疾病会影响骨骼健康,但目前尚没有实验证明肥胖及其综合征可以直接导致骨骼损伤。国际上针对BMI与BMD、骨强度及骨折发病率关系的观点具有很大争议〔21~23〕。在针对儿童、青少年的研究中发现,肥胖者较偏瘦者BMD低。虽然肥胖儿童和青少年发生骨折发病率高不能用BMI和BMD解释,骨折率升高的原因可能与肥胖者跌倒瞬间四肢承受的力过高导致骨折有关〔24〕。针对绝经期妇女的研究报道,躯干脂肪与骨小梁体积和骨形成率呈负相关。另外有研究表明BMI和BMD呈线性相关,但是因BMD增加带来的益处不能弥补跌倒时对骨骼冲击力增大带来的危害〔25,26〕。针对男性的研究中,在年龄大于65岁人群中,BMI与骨质健康及相关骨折发生率之间有显著差异,与体型偏瘦者相比,肥胖和超重的个体脊柱和髋部骨折发生率显著降低,差异具有统计学意义;同时肥胖男性较非肥胖者腰及前臂骨折发生率明显减少;但是在肥胖和超重人群多发性肋骨骨折的发生风险与BMI呈正比〔27〕。另外一项横断面研究对3 076例男性进行BMI和髋关节高分辨率CT结果进行研究,其中QCT扫描者672例,结果显示骨强度和髋关节力量在肥胖男性中更明显,但是尽管肥胖男性骨质更好,同时也有较高的冲击力强度比,理论上的骨折风险仍是增加的〔28〕。 身体成分中非脂肪含量与T值有相关关系,且女性相关系数更大〔29〕;瘦体重(LBW)有利于预防OP的发生〔30〕。本研究发现OP参数与身体能力、身体素质参数间有相关关系,在身体成分分析与OP参数相关关系研究中,身体成分参数亦与动脉硬化风险参数T值、Z值、BMD均有非常显著的相关关系。故探索OP风险模型时纳入检测中所有存在相关关系参数作为变量进行逐一筛选,保留最显著变量参与形成方程。 BCP在OP风险模型中体现为保护因素,身体成分分析中BCP含量越高骨质异常风险越低,该结论与国际上针对身体成分与OP相关研究〔31〕结果一致。但BCP在多因素检验中对骨量状态的预测效果不及其他身体功能和身体素质参数。本研究结果证明体质检测中机体功能参数和身体素质参数可对骨量状态进行有效预测。本研究中OP风险预测模型证明了入选模型的身体功能参数、身体素质参数及身体成分参数为纳入因子的多因素模型预测价值较好,实现了体质检测对OP风险的预测作用。 本研究不足之处及未来研究方向:①骨质状态与肺功能关系的相互作用机制需深入研究;②TSEC作为骨质状态的保护性因素,进一步对平衡能力在骨质状态的预测及评价方面进行探讨;③对CRT与OP关系进行深入研究;④目前国际上尚未发现将CRT作为非保护因素对骨质状态进行预测。2 结 果
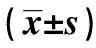


3 讨 论
