4例肝淀粉样变性的临床分析并文献回顾
2018-10-08羊志辉杨纯玉李陈婕
羊志辉 杨纯玉 李陈婕
(1国防科技大学医院干部保健科 湖南 长沙 410073)
(2中南大学湘雅二医院消化内科 湖南 长沙 410011)
淀粉样变性是一种多器官细胞外淀粉样蛋白物质沉积引起的系统性的病变。进行性的器官受累常导致多器官功能障碍,并可发展至肾脏或心脏严重病变而导致死亡,在临床工作中,广泛的器官受累常使得病情变得复杂而难以快速诊断,即使临床表现及放射检查高度怀疑淀粉样变性,也没有一种切实可行的成像技术能特征性的证实淀粉样物质存在,还是要通过组织活检来予以证实。其中,肝淀粉样变性是临床少见的一种疾病,由于淀粉样蛋白物质沉积于肝脏,从而导致肝脏病理改变并出现相关临床表现。其临床症状及影像学检查均缺乏特异性,确诊有赖于组织病理检查,故常延误诊治。为了提高肝淀粉样变性的早期诊断率,我们进行了文献回顾并将2008—2014收治的4例肝淀粉样变性患者临床特点总结如下。
1.资料与方法
1.1 一般资料
2008—2016 共收治确诊肝淀粉样变性患者4例。其中男2例,女2例,年龄44~68岁。所有患者均符合以下条件:(1)既往无明确肝脏病史,无大量饮酒史,并均排除甲肝、乙肝、丙肝、戊肝感染,自身抗体阴性。(2)临床表现为腹胀、纳差、乏力、肝脏肿大。所有化验项目、影像学检查及活体组织病理学检查均在湘雅二医院进行。
1.2 活检病理
4例患者确诊均通过肝穿或肾穿组织病理检查及刚果红染色。2例行肝穿,2例行肾穿。诊断标准:活检组织光镜下观察,HE染色淀粉样物质呈粉红色;全部刚果红染色呈砖红色;并在偏光显微镜下观察到绿色双折射物质时方确诊为淀粉样变性。
2.结果
2.1 临床表现及体征
4例患者均有腹胀、纳差、乏力、肝肿大、腹水,其中两例临床表现为局限于肝损害的异常,另两例有除肝以外的器官受累表现(心脏或肾脏)。其中肝肿大症状最为显著,最大可达肋下6cm、剑突下8cm。3例双下肢水肿,1例脾肿大,1例黄疸,1例心脏受累(心脏超声示室壁增厚)(见表1)。
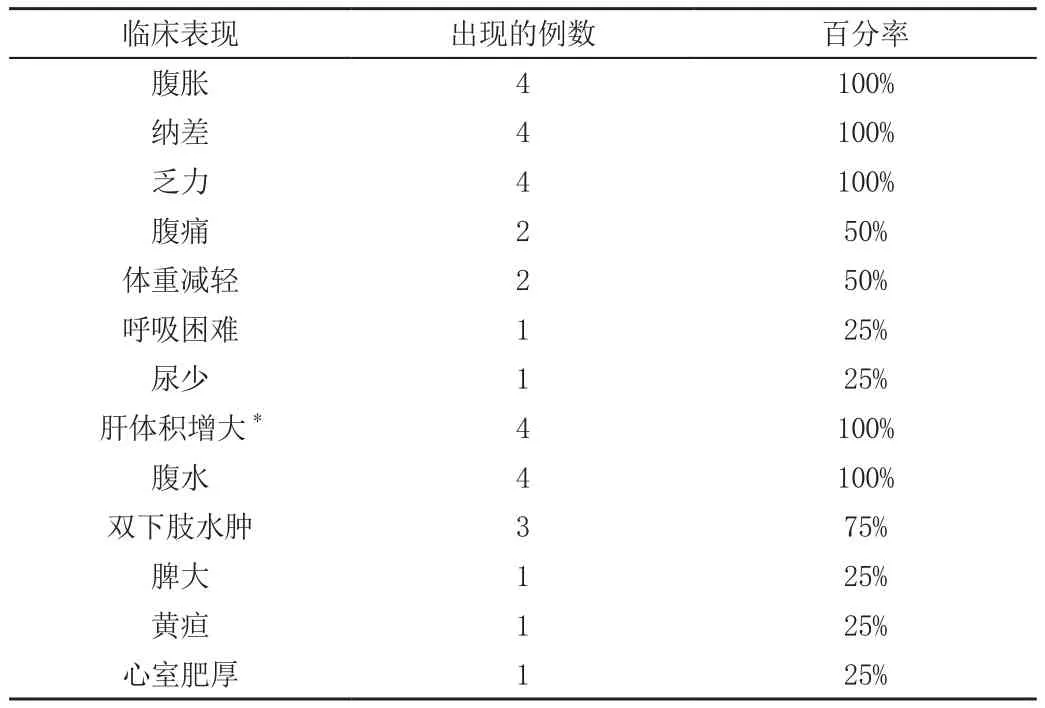
表1 4例肝淀粉样变性的临床表现特点
2.2 实验室检查3例患者有碱性磷酸酶(ALP)及γ-谷氨酰基转移酶(GGT)明显升高,其中ALP最高达880u/l,GGT最高达992u/l;2例患者有低蛋白血症、蛋白尿、高脂血症;4例患者丙氨酰氨基转移酶(ALT)、天冬氨酸氨基转移酶(AST)均无明显升高;1例患者胆红素升高明显(以直接胆红素升高为主)(见表2)。

表2 4例肝淀粉样变性患者实验室检查结果
2.3 其他检查最后确诊均通过肝穿或肾穿活体组织病理检查及刚果红染色。其中2例主要局限在肝受损表现的患者进行了肝穿,另外2例有肝以外的器官受累就进行了肾穿,病理结果均符合淀粉样变性诊断标准。附病理切片刚果红染色图片(图1为肾组织,图2为肝组织)

图1 肾组织刚果红染色

图2 肝组织刚果红染色
3.讨论
临床上系统性淀粉样变性较多见,其淀粉样物质最常沉积于肾脏、心脏、胃肠道和末梢神经,只有10~20%的病例是局部性淀粉样变性[1]。本文报道的4例患者,男女各占一半,平均年龄在40岁以上,在年龄及性别方面的分布上,与Banu Sarsik等[2]研究的34例(17例是男性,17例是女性,平均年龄是42.7±15.7岁)诊断为肝淀粉样变性的患者的分布相当。其中2例通过完善多种检查证实是局部性肝淀粉样变性,另外2例伴有蛋白尿,经肾脏穿刺活检病理证实肾淀粉样变性,其中1例心脏彩色多普勒超声发现左室壁弥漫性增厚,回声减低,可能合并心脏淀粉样变性。肝淀粉样变性在临床上罕见、且临床特点复杂多变,对其诊断常造成一定的困难。在临床上常被考虑为肝肿瘤、肝血管病变、酒精性肝病、肾病综合征等疾病,很容易造成漏诊、误诊。熟悉肝淀粉样变性的发病特点,才能在临床工作中对此病及时作出正确的判断,为治疗提供准确的方向。结合本文报道四例患者的发病特点以及文献报道,回顾分析肝淀粉样变性的临床表现、影像学及病理学特点,就怎样确诊肝淀粉样变性进一步理清思路。
肝淀粉样变性患者的临床表现复杂多样,缺乏特异性敏感的临床表现,是本病延误诊断的主要原因。临床表现主要与受累器官、器官变性范围和程度及全身反应有关。患者常因表现为消化系统不适的一般症状就诊,且体征上也往往无特殊性,主要体现在肝脏受损相关的一些表现,尤其以肝脏体积增大为最常见,约80%~90% 肝淀粉样变性患者都有肝大表现,有的肝脏增大特别显著。而肝破裂、门脉高压或肝衰竭则少见。另外,也常有肝外系统受累表现,以肾脏、心脏受累多见。本文报道的四例患者中,两例局部性肝淀粉样变,一例肾脏受累,一例心脏、肾脏均受累,表现出相应的临床表现,与国内外的报道基本相符。对于为什么大部分有肝外器官受累而有的仅局限于肝脏的原因目前并不清楚,一种推测是肝脏的淀粉样变是系统性肝淀粉样变的早期改变,还没发展到其它器官受累,如:心脏、肾脏等。但是报道的局限在肝脏淀粉样变的这两例患者经追踪都没出现心脏及肾脏明显受损的表现。另一种推测是这两例局限于肝淀粉样变的患者可能心脏或者肾脏也有淀粉样变,由于没有出现相应临床受损的表现,加之穿刺活检有创伤,故没有通过病理检查来证实罢了。实验室检查情况主要表现以ALP、GGT的显著增高为主,国外报道升高可达4.7%(18/19)[3]。尤其碱性磷酸酶进行性升高提示肝脏可能有受累。而ALT和AST增高常不明显,有时在正常范围。这往往是有别于其他一些肝脏疾病的表现,可为鉴别诊断提供帮助。影像学检查结果也常无特殊表现,肝淀粉样变性的超声、CT或MRI检查结果通常是非特异性的。肝淀粉样变性患者的超声检查显示非特异性的异常回声以及弥漫性实质回声降低[4]。CT表现为肝肿大及弥漫性的密度减低,静脉给予对比剂后可出现延迟增强,偶尔在肝实质中可见钙化及肝破裂。Kim等[4]认为顶点位于镰状韧带的呈三角形状的非对称性的肝肿大及异常衰减是肝淀粉样变性的特征,可帮助肝淀粉样变性与其他肝浸润性疾病相鉴别。肝淀粉样变性的MRI,其T1加权图像显示肝实质信号强度增加,而T2加权图像则无信号强度改变。有研究发现,由于弹性成像对沉积于组织的淀粉样物质引起的物理变化比较敏感,横波弹性成像模式所表现出的特点对肝淀粉样变诊断提供了一定帮助[5]。但是,病理检查发现有淀粉样物质沉积仍是诊断的金标准。肝淀粉样变性中有不同的组织学特征,根据淀粉样蛋白物质沉积的部位不同,可分为:(1)血管型:主要累及肝动脉;(2)窦状隙或线型:淀粉样物质沉积在沿着肝窦状隙的Disse腔;(3)球型:在汇管区、Disse腔、偶尔在肝细胞的胞浆可见1-40um的淀粉样物质的圆形球。据报道,在肝淀粉样变性患者的组织学及免疫组化检查发现,大部分都以伴有肝实质萎缩及脂肪变性的AL型的λ轻链淀粉样变性和AL型的κ轻链淀粉样变性为主[6]。但肝穿刺有出血风险,也有致死报道,为避免风险,根据患者状况,临床上有时通过肾脏、直肠、骨髓、皮下组织等其他部位组织活检来发现淀粉样变性,从而间接作出判断,但是肝穿刺活检仍是诊断肝淀粉样病变最有力证据。
总之,肝淀粉样变性患者住院时,由于临床上常无特征性改变,易漏诊或延误诊断,因此,对该病的诊断依赖于对其的认识和及时对可疑病例进行筛查。对于临床上有不明原因的肝大,ALP、GGT明显升高,尤其是40岁以上者,在诊断时都应考虑到肝淀粉样变性的可能,并根据发病特点,结合临床表现积极作出检查。当然,要确诊,就要考虑肝穿刺活检作特异组织学染色检查。
