辅助生殖治疗中的促排卵时机选择
2018-09-17赵伟娥梁晓燕
赵伟娥,梁晓燕
(中山大学附属第六医院生殖中心,广州 510655)
在辅助生殖治疗中,传统的促排卵方案是在卵泡早期(月经第2~4天)给药,这一做法符合自然周期中卵泡发育规律。但是,固定的促排方案限制了其灵活应用,患者需要等待较长的时间甚至数周,尤其对于恶性肿瘤近期需行放射治疗或化疗的患者,这些针对肿瘤的治疗可能会严重影响其卵巢功能,甚至对生育能力造成不可逆影响,因此,需要提供紧急的生育力保存。对于这些患者,忽略月经周期的限制,提供更灵活的促排卵方案具有重要意义。近年来,有研究采用促性腺激素释放激素(GnRH)的拮抗剂抑制早发LH峰,在月经周期的任何时间启动促排卵,获卵数与优质胚胎数未受到影响[1-2]。本综述拟从卵泡发育理论探讨随时促排卵的可行性,并探讨目前在临床上的应用。
一、卵泡募集理论
1.连续募集理论:卵泡连续募集(continuous recruitment)理论来自于老鼠、羊与猴子等动物研究。根据这一理论,小窦卵泡(4~6 mm)在生育年龄的任何时期,连续被募集,这一过程不依赖于促性腺激素(Gn)。主导卵泡的选择是偶然发生的,在窦卵泡源源不断被募集的某一时期,如黄体-卵泡转换期,FSH恰好升高,则发生卵泡优势化即卵泡选择[3]。
2.周期募集理论:(1)单一募集波:该理论认为,在黄体晚期,随着黄体萎缩,雌激素与抑制素A下降,循环中的FSH水平升高。升高的FSH使一批大小为2~5 mm的卵泡免于闭锁,从而发生募集。组织学与B超观察发现,在每个月经周期的黄体晚期与早卵泡期,2~5 mm大小的卵泡数目增加,这些被募集的卵泡在几个月前的同一时间即已离开始基卵泡池进入生长卵泡阶段[3]。(2)卵泡波:该理论认为,在月经周期中,多个卵泡波发育且被募集。卵泡发育“波”是指一组同步发育的窦卵泡,它们直径接近但不相同。早期研究认为月经周期中,有1~2个卵泡发育波,1个发生在卵泡期,1个发生在黄体晚期。但是,与卵泡期卵泡波比较,黄体期卵泡内所含颗粒细胞少,合成的雌激素水平低,这一时期的卵泡质量可能差。这些研究主要来自于经腹B超:在月经周期为30~35 d的健康女性中,可观察到2个卵泡波发育;而在周期为26~30 d的女性中,则只有1个卵泡波。Baerwald等[4]采用经阴道B超连续监测卵泡发育,结果提示,在两个排卵间期(IOI)之间,能观察到2~3个卵泡波出现,其中,68%的女性能观察到两个卵泡波发育,分别在排卵后和早卵泡期;32%的女性能观察到3个卵泡波,分别在排卵后(黄体早期)、黄体中-晚期、早卵泡期。这两类人群的IOI存在显著差异,平均值分别为27 d与29 d。卵泡波还可根据是否有主导卵泡出现以及发生排卵分为主导波与次要波,其中主导波又可分为有排卵与无排卵主导波[5](表1)。所有的卵泡波均在FSH升高后出现,但只有最后1个卵泡波能发生排卵(早卵泡期),之前的卵泡波不发生排卵(图1)。两个卵泡波的女性中,第1个卵泡波出现在排卵后第1天,排卵时,FSH升高,诱导卵泡发育,但随后黄体形成,分泌高浓度的孕酮,抑制FSH与LH,卵泡发生闭锁。因此,在大部分情况下,第1波卵泡无主导卵泡发育。黄体合成的孕酮抑制Gn的分泌,从而抑制卵泡波的发育,如果排卵后去掉黄体,能否使次要波卵泡继续发育并排卵?Nilsson等[6]在1982年就发现,手术切除主导卵泡或者黄体推迟月经来潮,下一次月经发生在术后4周。提示去掉合成性激素的结构(主导卵泡或黄体),能导致卵泡重新发育。何时去掉主导卵泡能导致新一轮的卵泡波出现,而不是非主导卵泡重新发育?动物模型提示主导卵泡的大小以及对非主导卵泡影响时间决定是否会出现新一轮的卵泡发育。如果在主导化后很短时间就去掉主导卵泡,非主导卵泡将会发育成主导卵泡;若非主导卵泡闭锁不可挽救,则会出现新一轮的卵泡发育[7]。根据主导卵泡直径(>10 mm)与发育速度(1.4 mm/d)推算,在人类中,月经周期的第6天或第7天,去掉主导卵泡能触发新一轮的卵泡发育。

表1 卵泡波的特征
注:*在只有2个波的月经周期,无黄体中-晚期卵泡波
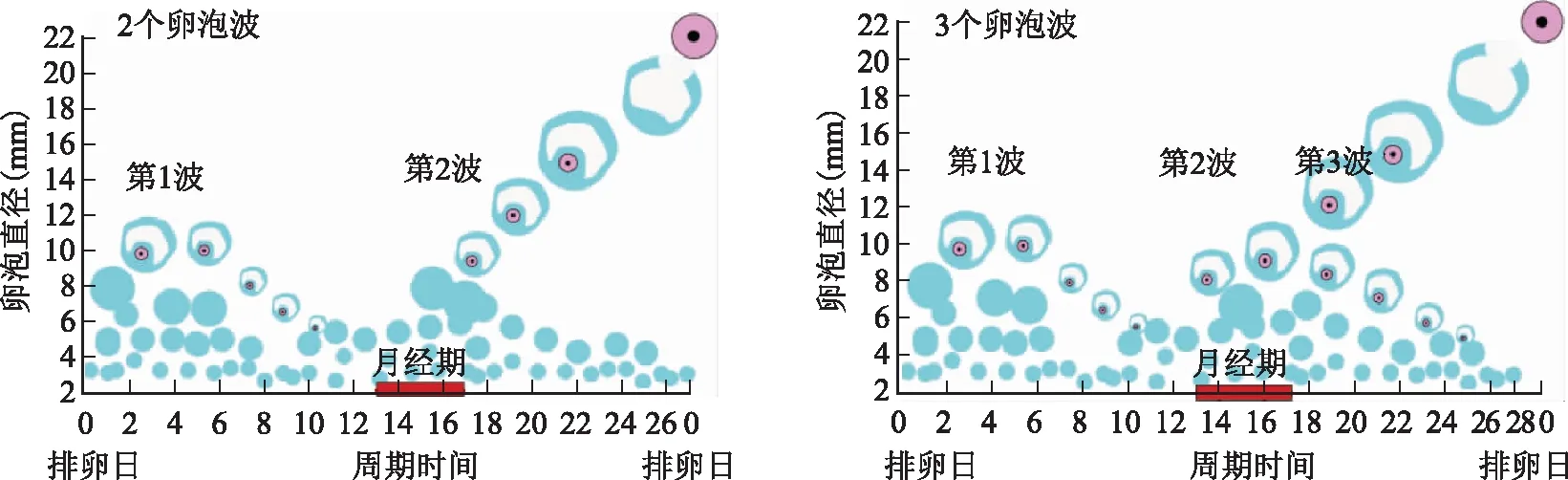
图1 卵泡波理论示意图
二、促排卵的时机选择
1.促排卵应与卵泡波同步吗?卵泡波现象为接受辅助生殖治疗的患者提供了启动促排卵方案的更佳时机。在卵泡刺激方案中,与卵泡发育同步给予外源性FSH可增加成熟卵泡数目,提供更多的卵母细胞,从而改善临床结局。动物研究提示,卵泡波出现前1 d或当天启动促排卵,能获得最佳妊娠结局,而卵泡波之后,哪怕仅仅延迟两天时间,都可对妊娠结局产生不利影响[8-9]。Baerwald等[10]比较了卵泡波同步(月经第1天)或不同步(第4天)启动促排卵的临床结局,结果显示,同步促排卵后,主导卵泡的数目增多,但是卵泡质量与胚胎质量无显著差异,新鲜周期妊娠结局甚至低于后者。作者认为,在同步促排卵患者中,促排卵时间延长,可能对内膜存在不利影响,从而降低妊娠结局。但是,这一研究卵泡波的确定是根据既往研究推测为月经第1天,而非连续B超监测,将直径>5 mm的卵泡数目增多作为卵泡波出现。
由于不同卵泡对FSH的敏感性不同,黄体晚期FSH升高(尤其是卵巢储备下降女性)可导致少数敏感卵泡提前生长,被募集卵泡减少。促排卵前1个周期的黄体期使用短效避孕药(OCP)或雌孕激素可抑制黄体卵泡转换过程中FSH升高,改善卵泡同步性。Fanchin等[11]研究提示:前一月经周期第20天至启动周期第2天采用17β-雌二醇(4 mg/d)或安慰剂预处理后,Gn治疗后第8天卵泡直径小于对照组,且卵泡更均匀、成熟卵泡数目增加。有Meta分析结果显示:在拮抗剂方案中,OCP预处理反而降低活产率与持续妊娠率;没有充分的证据证实雌激素或者孕激素预处理能提高持续妊娠与活产率,降低流产率;但目前的研究多数质量不高,且存在较大的偏倚[12]。
2.非卵泡期能促排卵吗?第1个卵泡波闭锁与孕酮抑制FSH分泌有关,切除主导卵泡或黄体,解除孕酮对FSH/LH的抑制作用,能使这一卵泡波持续发育[6]。但这一方法在实际应用中几乎不可行,虽然,Bianchi等[13]采用抽吸主导卵泡的方法可触发卵泡波出现,并能获得与常规促排卵相当的妊娠结局,但Nilsson等[6]研究认为,单纯抽吸主导卵泡或黄体不能挽救次级卵泡波的发育。在黄体期给予外源性FSH能诱导卵泡发育,而黄体合成的孕酮抑制早发LH峰。因此,近年来,黄体期促排卵方案在临床上的应用越来越广泛。Meta分析结果提示,黄体期Gn天数与Gn总量多于传统卵泡期促排,但并不降低卵母细胞与胚胎质量,冷冻周期的临床结局也未降低[14]。黄体期促排方案的有效性提示,在黄体期,卵泡发育原理与卵泡期一致,均在FSH升高后发生募集,若FSH持续处于高水平,则出现多个卵泡发育;这些研究结果还支持来自于黄体期的卵母细胞质量并未劣于卵泡期卵母细胞。
我国学者匡延平团队进一步研究了不同时期促排卵的可行性[15]。在该研究中,作者比较了卵泡早期(月经2~5 d)、卵泡晚期(月经6~14 d,主导卵泡大于10 mm,雌激素水平大于75 pg/ml)以及黄体期(排卵后)启动促排卵的临床结局,其中,卵泡晚期患者在Gn日给予0.1 mg曲普瑞林,诱发主导卵泡排卵。结果提示获卵数、优质胚胎数、种植率、临床妊娠率等在3组间无显著差异。这一研究支持,卵泡晚期使用曲普瑞林诱导排卵能触发新一波的卵泡募集。这与Bianchi等[13]的结果一致,其研究使用HCG诱发排卵后2 d,B超可观察到卵泡波出现(即直径5~9 mm的卵泡数目增加);Gn使用时间、Gn总量与卵泡期促排比较无统计学差异。而在Qin等[15]研究中,曲普瑞林与人绝经期促性腺激素(HMG)同时使用,结果显示Gn天数与总用量在卵泡晚期组与黄体期组显著大于卵泡早期组;促排卵最初几天,晚卵泡期组的雌激素水平低于早卵泡期组,提示卵泡发育晚于后者。这可能与卵泡波出现并非发生在GnRH-a使用当天有关。在自然周期中,Baerwald等[5]认为第1个卵泡波发生在排卵日(3个波的女性发生在排卵后第1天);人为在月经6~7 d,去掉主导卵泡,第2波卵泡发育也发生在去除主导卵泡后2 d。Qin等[15]并未连续监测卵泡确定卵泡波出现时间。Gn使用天数延长是否提示前面有几天的用药是无效的,还需要更多的研究。
综上所述,月经周期中存在2~3个卵泡波,因此可以在月经的不同时期开始促排卵治疗,而非必须局限在卵泡早期。临床研究也证实,卵泡晚期或黄体期促排可以获得相当的临床结局。这增加了促排卵治疗的灵活性,极大地方便了患者,特别是对于肿瘤患者,可以在月经的任何时期进入治疗周期,获得生育力保存,且不影响肿瘤治疗。
