干细胞移植治疗天疱疮研究进展
2018-09-14林乃余王梦蕾刘清秀
林乃余,王梦蕾,刘清秀,曾 抗
天疱疮(pemphigus)是一种自身免疫性疾病,发生于皮肤、黏膜,严重时亦可危及生命。根据临床表现、组织病理和自身抗体的不同又分为寻常性天疱疮(pemphigus vulgaris,PV)、增殖性天疱疮、落叶性天疱疮( pemphigus foliaceus,PF)和红斑性天疱疮(pemphigus erythematosus,PE)。传统的治疗方案包括糖皮质激素、免疫抑制剂、丙种球蛋白,以及近年来新兴的生物制剂等,但在长期使用的过程中仍存在不良反应较多、价格高昂、剂量依赖等多种局限。自1996年起,干细胞移植开始被尝试用于自身免疫病的治疗。1996~2007年,一项纳入包括系统性红斑狼疮、多发性硬化、系统性硬化、类风湿关节炎等900例接受干细胞移植治疗患者的长期随访表明,干细胞移植5年存活率为85%,无进展生存者比例为43%,提示干细胞移植可有效治疗自身免疫病并得到较长时间的完全临床缓解[1]。2003年,我国学者进行了首例自体外周血干细胞移植治疗寻常性天疱疮并随访3年,该患者在停用所有治疗的情况下病情无反复[2]。2004年,美国学者报道使用自体造血干细胞移植治疗落叶性天疱疮,移植后 1.5 年患者所有症状均消失[3]。自此,多个国家先后开展干细胞移植治疗天疱疮的临床实践并取得良好疗效。本文就干细胞移植在天疱疮治疗领域的应用及其可能的免疫学机制作一综述。
1 造血干细胞移植治疗天疱疮
1.1 造血干细胞移植治疗天疱疮的适应证
关于造血干细胞(hematopoietic stemcell,HSC)治疗天疱疮的适应证,国内外目前尚无统一标准,但多数学者认为造血干细胞移植治疗天疱疮应限于经标准免疫抑制治疗后无效、病情进展、复发后难以缓解或不能耐受免疫抑制剂累积毒性的患者。患者入选的条件包括[3-9]:①频繁复发,糖皮质激素治疗不敏感,且一种及以上免疫抑制剂治疗>6个月无效。②存在使用糖皮质激素禁忌证或严重的糖皮质激素相关并发症等。③年龄<50岁且无肿瘤病史。④预判所有器官能耐受整个移植过程中的不良反应。
1.2 造血干细胞移植过程
自体造血干细胞移植治疗天疱疮的过程目前无固定的模式,根据已有的临床经验,包括造血干细胞动员、造血干细胞采集、预处理和干细胞回输4个步骤[3-5,9]。①造血干细胞动员:环磷酰胺(cyclophosphamide,CTX)(总剂量 2.0 ~ 4.0 g/m2),静脉滴注;粒细胞集落刺激因子(granulocyte colonystimulating factor,G-CSF)[5 ~ 10 μg/(kg·d)],皮下注射;将贮存于骨髓中的造血干细胞动员进入外周血。②造血干细胞采集:当外周血的CD34+细胞达1%~2%(正常值0.03%~0.09%)或白细胞升至5.0×109/L[(4~10)×109/L]时,开始采集造血干细胞,并置于-80℃保存。③预处理:移植前4 d左右开始静脉滴注CTX 50 mg/(kg·d)+抗胸腺细胞球蛋白(antithymic globulin,ATG)( 总 剂 量 5.5~ 10 mg/kg)。移植后的第0天和第8天,每天根据体表面积静脉输注利妥昔单抗375 mg/m2[9]。移植前视情况可加用全身放射(total body irradiation,TBI)及氟达拉滨等治疗。旨在清除患者体内异常免疫细胞,达到高度免疫抑制或免疫清除的目的。④造血干细胞回输:将冻存的干细胞迅速复温、检测后回输入患者体内,重建患者的造血和免疫功能。
对于同种异体干细胞移植,需要在有6种主要人类白细胞抗原(human leukocyte antigen,HLA)中匹配3~6种的供者才能满足移植的条件。在采集干细胞前,供者同样需注射G-CSF 10~15 μg/(kg·d)进行干细胞动员[6-8]。不同于自体干细胞移植的是,异体造血干细胞采集后无需特殊保存,可即采即用迅速输注给受者。但由于配型的困难、排斥反应及发生移植物抗宿主反应(graft-versus-host disease,GVHD)的风险,其运用较自体干细胞移植局限。
1.3 造血干细胞移植的疗效
2003年,曾抗等[2]以新闻发布会的形式报道了首例将自体外周血干细胞移植用于治疗PV,并随访3年。该例患者为35岁男性,确诊天疱疮4年余,长期糖皮质激素及免疫抑制剂治疗无效并出现股骨头坏死等并发症。经自体外周血干细胞移植后,患者停用糖皮质激素,免疫重建良好,恢复正常行走及从事体力劳动。2004年,美国报道了1例自体干细胞移植治疗难治性PF,移植后 1.5 年患者可在停用所有药物的情况下维持完全缓解[3]。2007年及2011年,印度先后报道了9例和11例异基因造血干细胞移植治疗PV,平均随访4年和8年,患者均得到临床缓解,未见复发[6,8]。与此同时,国内外多个中心也进行了干细胞移植治疗重症天疱疮的实践并进行了长期随访(表1)。不同于干细胞移植治疗血液病,天疱疮患者大多无内脏系统损害,移植条件较其简单,术后并发症也相应较少,疗效及安全性均值得肯定。据已有的临床数据显示,造血干细胞移植用于难治性天疱疮可达到较高的临床缓解率(75%~100%),大大缩短了完全缓解所需的时间。长期的随访也表明,该治疗方式可明显改善患者的生活质量,延长无症状存活时间。
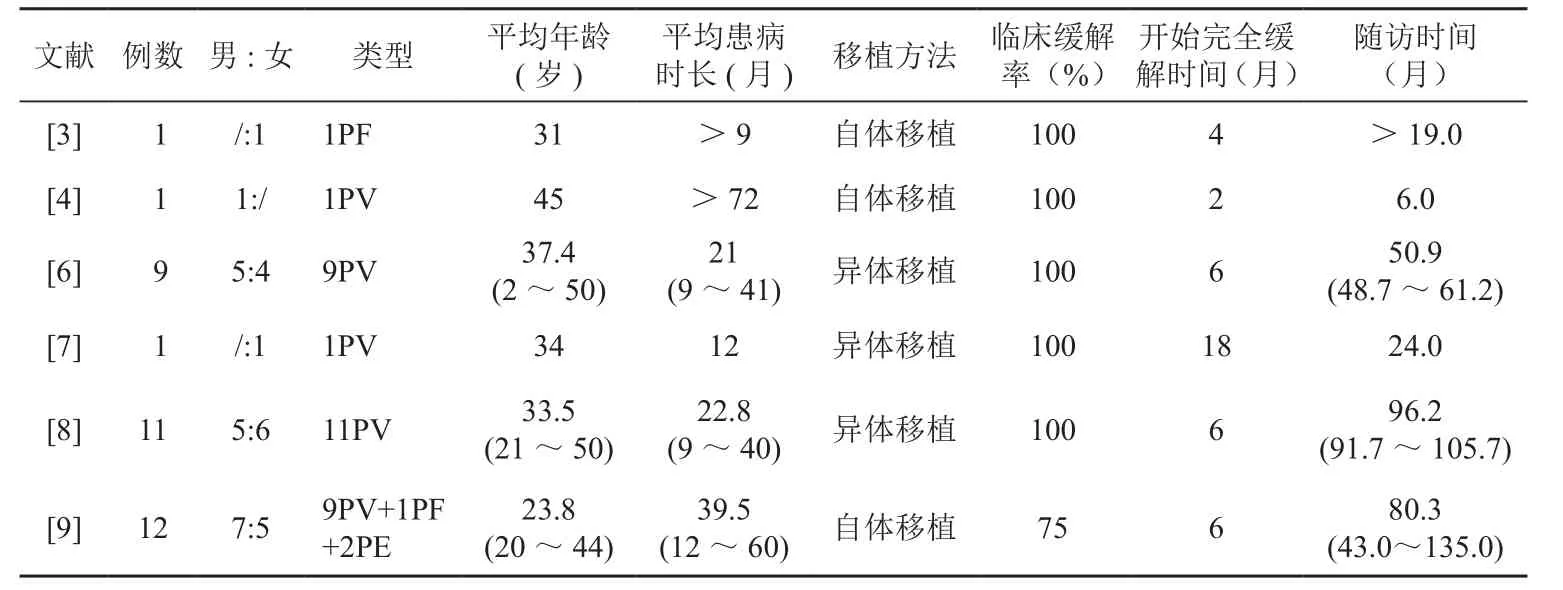
表1 造血干细胞移植治疗天疱疮文献回顾
2 间充质干细胞移植治疗天疱疮
间充质干细胞(mesenchymal stem cell,MSC)是指来源于多种间质(如脂肪、胎盘、骨髓等),具有多重分化能力的干细胞。由于MSC表达低水平的主要组织相容性复合体(major histocompatibility complex,MHC)Ⅰ分子(有核细胞大多都表达此类分子,可提呈内源性抗原,活化CD8+T淋巴细胞),且不表达MHCⅡ分子(抗原提呈细胞多表达此类分子,可提呈外源性抗原,活化CD4+T淋巴细胞)或共刺激分子,使其拥有免疫豁免权,能够逃避免疫识别和清除[10]。因此间充质干细胞移植不需要进行移植前的免疫清零,入组条件较造血干细胞移植宽松。
2012年王心声等[11]报道了首例运用脐MSC治疗难治性天疱疮。患者为59岁男性,经保守治疗后病情迁延不愈。接受脐MSC 30 ml和脐血干细胞30 ml治疗后1个月,患者皮损基本消退、愈合,随访10个月病情稳定无复发。2015年Han等[12]对一只确诊为落叶性天疱疮且糖皮质激素治疗不敏感的西施犬进行了脂肪MSC的输注治疗,在治疗间期为2~8周、总时长为20个月的治疗下,患犬基本无新发皮损。
3 干细胞移植治疗天疱疮的机制探讨
3.1 天疱疮患者细胞、分子水平的变化
天疱疮是一种典型的自身免疫性疾病,其发病是由于抗桥粒芯糖蛋白(desmoglein,Dsg)1和抗Dsg3自身抗体的产生,而免疫细胞水平的紊乱与自身抗体的产生息息相关。B淋巴细胞方面,Colliou等[13]发现,在长期缓解的天疱疮患者外周血中,CD19+CD27+记忆B淋巴细胞的水平明显下降;同时,潘萌等[14]发现活动期天疱疮患者外周血的主要产白细胞介素(IL)-10的Breg(regulatory B cell)细胞数量明显升高。T淋巴细胞方面,天疱疮患者外周血中Th2细胞的水平与病情活动程度直接相关,它能够活化未接触抗原的B淋巴细胞,也能够促进自身抗体向致病的IgG4亚型转换。有研究表明,天疱疮患者的Th2/Treg(regulatory T cell)比例较正常人明显上升[14]。此外,Asothai等[15]发现,天疱疮患者中Th17/Treg细胞的比例也存在失衡,推测Th17细胞比例的增多,也与天疱疮患者的发病相关。然而天疱疮患者在干细胞及祖细胞水平的异常,鲜有报道。
因此,相对于传统药物干预治疗,从干细胞层面纠正细胞水平的紊乱更能有效降低甚至消除自身抗体的产生,达到“根治”的目的。
3.2 造血干细胞移植治疗天疱疮的机制
造血干细胞其表面特异性地表达CD34、CD133等,基于其全血分化的能力,为天疱疮患者移植后的免疫重建提供了可能。
造血干细胞移植的过程中,高剂量免疫抑制剂化疗和(或)放疗等处理不加选择地杀灭了自身反应和非自身反应的T、B淋巴细胞。免疫清除后重新输注的造血干细胞在MHC和IL-7的刺激下增殖,使CD45RA-CD45RO+的记忆细胞(主要为CD8+)的细胞比例上升,并且使T淋巴细胞受体(T-cellreceptor,TCR)多样性增加。输注的CD34+干细胞归巢回到骨髓,产生新的淋巴系和髓系的祖细胞;新的淋巴祖细胞迁移并种植于胸腺,重新经历阳性和阴性选择,产生自身免疫耐受的原始T淋巴细胞;在此过程中胸腺再次激活,新的叉头框蛋白3阳性(Forkhead box P3, FoxP3+)的Treg细胞源源不断地产生,自身免疫耐受增强[16]。因此,在干细胞移植后,中枢和外周免疫耐受被重建,自身反应T、B淋巴细胞与非自身免疫T、B淋巴细胞的比例形成新的平衡,使天疱疮患者的病情趋于稳定而不再复发。
相对于异体干细胞移植,自体干细胞移植的优点主要在于无需配型,可行性大,不存在GVHD,安全性好。2003年至今,曾抗等[9]共进行了12例自体干细胞移植用于治疗难治性天疱疮,生存率和临床完全缓解率分别高达92%和75%。
3.3 间充质干细胞移植治疗天疱疮的机制
自发现MSC移植能够有效地治疗GVHD后[17],MSC成为近年研究的热点。研究发现,T淋巴细胞方面,MSC通过激活Fas/FasL(CD95+/CD95+受体)细胞间途径诱导T淋巴细胞凋亡[18],抑制Th1和Th17细胞的增殖活化,改变IL-10、干扰素(IFN)-γ、IL-17的水平,诱导Treg细胞的上调[19],使自身免疫耐受增强。B淋巴细胞方面,MSC下调B淋巴细胞表面受体[如趋化因子受体4、5(chemokine receptor type4/5,CXCR4/CXCR5)]及该受体相应配体在其他细胞的表达,影响B淋巴细胞的趋化性、使B淋巴细胞处于G0/G1期,从而抑制其增殖[20];产生IL-1受体拮抗剂,抑制B淋巴细胞的分化等,抑制自身抗体的产生[21]。目前认为,利用MSC的免疫抑制作用进行移植,可以加速缓解天疱疮患者的症状。
4 讨论与展望
干细胞移植用于治疗难治性天疱疮已有十多年的历史,目前已有的数据也表明该种方法有望成为难治性天疱疮治疗的新选择。然而由于费用昂贵、风险较大、患者入选条件严苛等因素,阻碍了对该方法进一步的探究和推广运用。
干细胞移植用于天疱疮治疗,仍有许多问题亟待解决。首先,干细胞移植治疗天疱疮已有临床实践证明其可行性,但相关的基础研究仍相对匮乏;其次,干细胞移植用于治疗天疱疮尚无统一的纳入标准和标准化的治疗方案。如何规范地对重症天疱疮患者进行诊疗规划并有针对性地设计个体化治疗方案是仍需努力的方向;再者,由于临床数据较少,无法预期干细胞移植前及结束后可能出现的不良反应,如自体造血干细胞移植前动员的过程中由于集落刺激因子刺激细胞增生,是否会引发原发病的加重等,仍需更多和更长时间的临床观察;最后,虽然已报道的案例进行了长时间的随访并得到了满意的结论,但由于基因易感性及外在环境的影响,移植后复发的风险仍无法预计,因而期待更深入的研究和更长久的随访结果。
