脑动脉狭窄患者心率变异性的变化
2018-09-05徐乔乔赵秀秀谢新欣孙中武
徐乔乔,赵秀秀,谢新欣,周 霞,孙中武
脑动脉狭窄(cerebral artery stenosis ,CAS)与脑梗死(cerebral infarction,CI)有着密切关系。机体的内脏活动、日节律、情绪变化以及各种反射等均受到大脑自主神经的调节。CAS会使中枢神经系统出现急慢性缺血,导致自主神经功能紊乱,造成突发心血管事件,甚至出现脑心综合征,且与卒中严重程度相关[1-2]。心率变异性(heart rate variability,HRV)是一项较为准确测量自主神经系统对心率调控的方法,为反映心血管系统自主神经功能的无创性指标[3],对了解心脏病变、判断患者预后有重要价值。目前研究急性CI对HRV变化的影响结果尚有分歧,Akιl et al[4]研究结果显示前、后循环脑梗死 HRV 并无差异,而李红艳 等[5]研究认为后循环梗死对HRV影响较大,但上述研究均未涉及脑部动脉狭窄情况。该研究旨在进一步探讨CAS患者以及不同部位和不同数量CAS导致的中枢神经系统急、慢性缺血对HRV的影响,为进一步早期干预和治疗CAS及其导致的HRV下降提供依据。
1 材料与方法
1.1病例资料选取2016年8月~2017年9月就诊于安徽医科大学第一附属医院行头颅CTA检查诊断为CAS的175例患者作为观察组,男96例,女79例;年龄37~80(61.01±11.26)岁。其中CAS伴CI组116例,男68例,女48例,平均年龄(62.37±11.26);CAS无CI组59例,男28例,女31例,平均年龄(60.66±9.24)岁。另选取无CAS以及无CI的60例头晕患者作为对照组(NC组),其中男37例,女23例;年龄38~80(58.82±13.42)岁。本研究经医院伦理委员会批准,所有入组患者签知情同意书。
纳入标准:所有入选患者满足行头颅+颈部CTA检查的条件并行CTA检查,选择CAS患者均为主要动脉的中重度狭窄(动脉狭窄≥ 50%以上)。CI者均为发病1周内就诊于我院,并行头颅MRI3.0明确诊断为急性CI的住院患者,非脑梗死组为我院头颅MRI3.0证实无急性脑梗死,且无CI临床症状的患者。NC组为因头昏、头晕等症状就诊的门诊和住院患者。
排除标准:排除明确诊断为冠心病、严重心律失常、房颤、糖尿病、心力衰竭、肝肾功能不全、慢性阻塞性肺部疾病(COPD)等;检测前禁止服用影响自主神经功能的药物,如激素、β受体阻滞剂等。
1.2研究方法
1.2.1头颈部CTA检查 使用美国宝石256层螺旋CT机行头颈部CTA检查。采用双筒高压注射器经肘前静脉注入非离子型碘对比剂,扫描从主动脉弓下缘至颅顶,从足侧向头侧扫描,观察动脉血管情况。前循环动脉:颈内动脉、大脑前动脉A1段及大脑中动脉M1段。后循环动脉:椎动脉、基底动脉以及大脑后动脉P1段。当管径缩小≥50%诊断为动脉狭窄,如果一支动脉有多处狭窄,则以动脉的最狭窄处作为评价标准[6]。
1.2.2心率变异性的检测 所有受试者在上午10:00行CB-2302-A 24 h动态心电图检查,因神经功能缺损重而无法在心电图科安装记录器者,可行床旁安装。连续记录24 h的数据,于第2天早晨10 ∶00撤除记录器。从操作到分析均有我院心电图室医师完成。检测前患者晚上要有8 h充足睡眠,避免剧烈运动和情绪波动等;检查前停用影响交感和副交感神经药物,如β受体阻滞剂和阿托品等。
HRV各个测量值:① HRV时域参数:自主神经总体活性指标包括:NN间期标准差(time-domain parameters standard deviation of normal to normal interbeat intervals,SDNN)、NN间期平均值的标准(root mean square of square sum of adjacent NN interval differences ,SDANN);迷走神经活性指标包括:相邻NN间期差值均方的平方(square root of the mean squared successive differences between normal-to-normal RR intervals ,RMSSD)、相邻NN间期相差>50 ms的个数占总心搏次数的百分比 (percentage of adjacent normal-to-normal intervals that differed more than 50 ms,pNN50%)。② HRV频域参数包括高频功率(high-frequency power,HF),反映迷走神经活性;总功率(total power,TP)和低频功率(low power,LF)反映交感神经活性,低频功率/高频功率 (sympathetic vagal balance index,LF/HF) 指标反映交感神经和迷走神经之间平衡状态。

2 结果
2.1CAS组与NC组HRV指标比较CAS组与NC组在年龄、性别等指标上差异无统计学意义(P>0.05),组间具有可比性。CAS组HRV指标SDNN、SDANN、RMSSD、pNN50%、HF显著低于NC组,LF/HF指标升高,差异均有统计学意义(P<0.05),见表1。
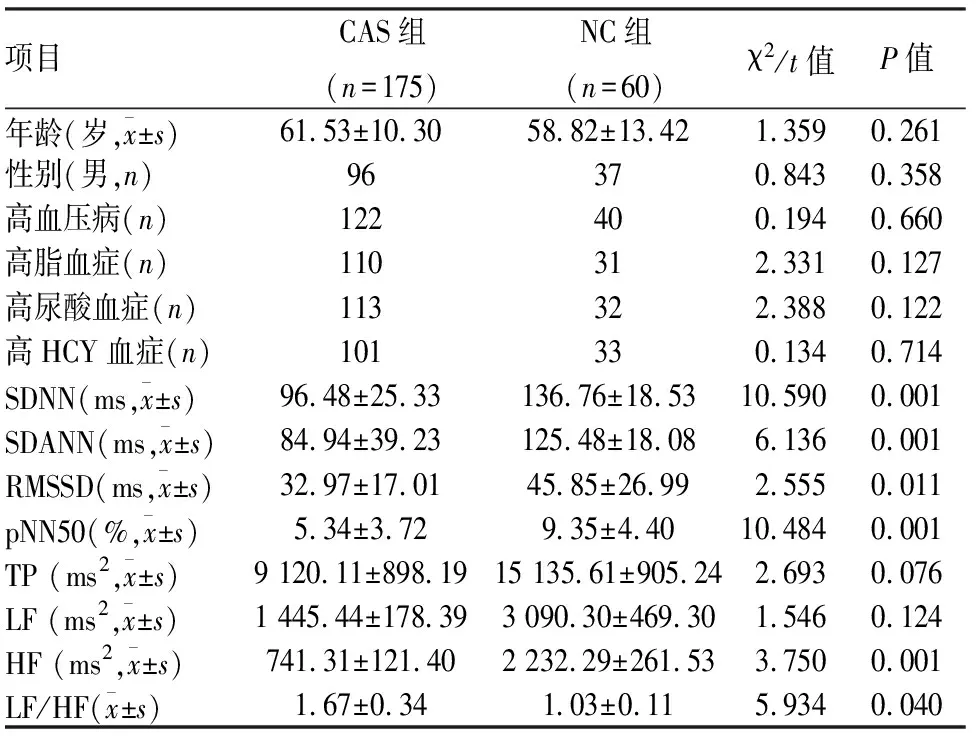
表1 CAS组与NC组HRV指标比较
HCY:同型半胱氨酸
2.2CAS组与NC组HRV的多元Logistic回归分析通过单因素分析后,把P<0.05的变量纳入多因素Logistic回归分析。在调整性别、高血压、高尿酸血症等混杂因素后,两组HRV指标在SDNN、SDANN、RMSSD、pNN50%、HF、LF/HF差异有统计学意义(P<0.05),自变量为年龄、性别、高血压病、高脂血症、高尿酸血症、高HCY血症,见表2。
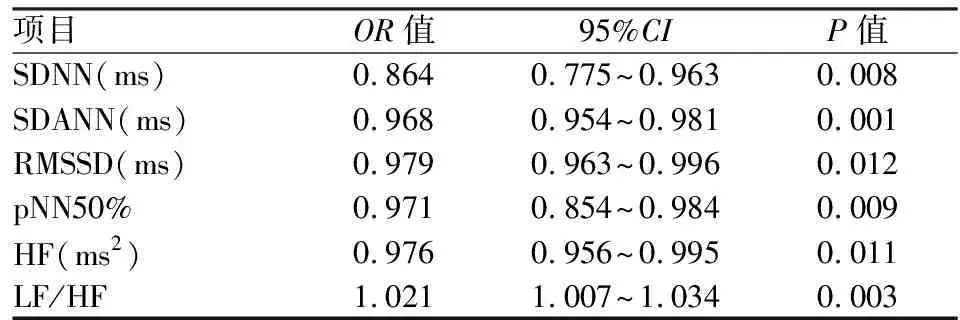
表2 CAS组与NC组HRV的多元Logistic回归分析
2.3CAS各亚组间HRV的比较
2.3.1CAS的CI组、CAS无CI组与对照组HRV指标对比 CAS伴CI组HRV指标分别与CAS无CI组、NC组比较,除LF/HF指标升高外,其余各HRV指标均显著下降,差异有统计学意义(P<0.05),CAS无CI组与NC组比较,LF/HF指标升高,其余各指标下降,差异有统计学意义(P<0.05),见表3。

表3 伴CAS的CI组、CAS无CI组与对照组HRV指标对比
2.3.2前循环CAS与后循环CAS患者HRV各指标比较 后循环CAS组与前循环CAS组对比,在SDNN、SDANN、TP明显降低,LF/HF指标增高,差异有统计学意义(P<0.05),见表4。
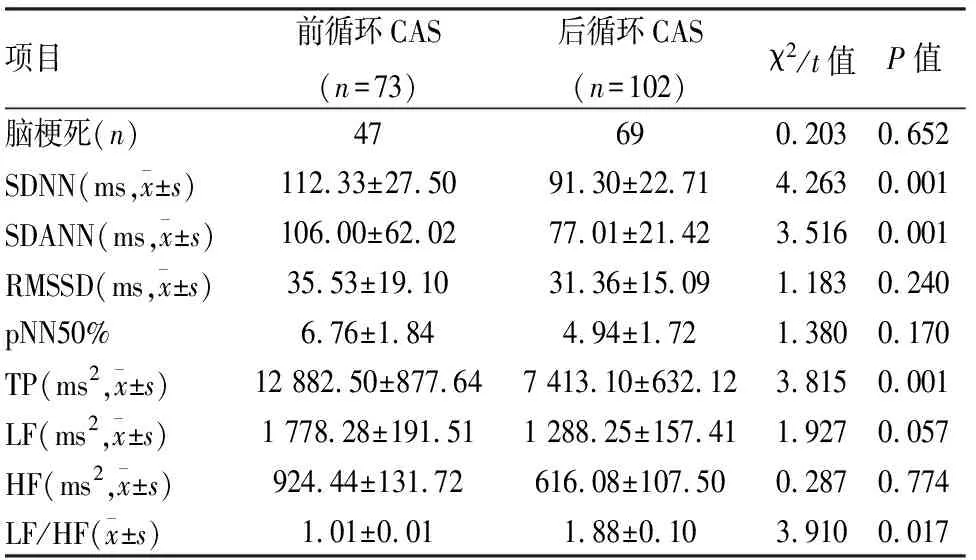
表4 前循环CAS与后循环CAS患者HRV各指标比较
2.3.3≥3支CAS组与<3支CAS组各指标比较 除HF外,≥3支CAS组HRV各项指标均低于<3支CAS组,LF/HF指标高于<3支CAS组,差异有统计学意义(P<0.05),见表5。

表5 ≥3支CAS组与<3支CAS组各指标比较
3 讨论
HRV是一种可以反映自主神经活性,并能定量计算出心脏交感神经与迷走神经张力,反映两者之间有无平衡紊乱的重要方法,是反映机体整体自主神经系统活动的一项无创性指标,对预测心肌损伤以及恶性心律失常具有重要价值。HRV指标中SDNN反映自主神经的整体活性,RMSSD、pNN50%、HF等指标反映迷走神经的活性,下降代表其活性降低,交感神经占优势,降低了室颤阈,属不利因素;反之,其指标升高代表副交感神经张力增高,提高了室颤阈,为保护性因素。LF/HF能直接反映交感神经和迷走神经之间有无平衡紊乱,指标升高代表交感神经占优势,为不利性因素,增加心脏恶性事件的发生概率。
脑中枢神经系统中存在影响自主神经的重要核团,既往国内外大量研究[7]证实急性缺血性卒中可导致自主神经功能紊乱,脑心综合征(brain heart syndrome,BHS)的发生与自主神经功能紊乱有关[8-9]。BHS是影响卒中预后的重要因素,预后不良、死亡率明显高于非BHS[10]。本研究显示,近年来国内外研究不同部位的急性CI对自主神经影响,但很少涉及CAS所致慢性脑灌注不良导致的自主神经功能紊乱。急性CI的患者往往合并有不同程度的脑血管狭窄,两者合并发生时往往会加重不同梗死部位对自主神经的影响。本研究主要分析研究CAS引起的慢性缺血对自主神经的影响,同时对比分析急性CI合并CAS对自主神经的影响,并对前后循环CAS、多支血管CAS对自主神经系统的影响进行了探讨。
本研究显示CAS组SDNN、SDANN代表自主神经整体活性的指标较对照组明显下降,如RMSSD、pNN50%、HF数值下降,LF/HF指标升高,表示迷走神经活性降低,交感神经兴奋性增高,此说明CAS会对自主神经造成损伤,导致自主神经功能紊乱,提高了恶性心律失常的发生率。同时CAS伴CI组、CAS无CI组与对照组两两比较时,反映自主神经整体活性的SDNN以及代表迷走神经活性的指标RMSSD、pNN50%、HF数值均下降,这进一步说明无论有无CI,CAS都对自主神经造成损伤,伴有CI的CAS的HRV指标降低更为明显,自主神经损失更为严重,此与BHS的发病机制相符合,影响患者预后。CAS伴急性CI的HRV下降最为明显,可能是由于其急性CI造成的应激状态以及梗死直接累及到影响自主神经功能的重要核团,导致其自主神经系统功能出现紊乱有关。有研究[11]显示在血管狭窄超过50%的情况下,血流速度增快并不能代偿血流量的降低,控制和调节自主神经系统的重要核团依然供血不足,这可能是无CI的CAS导致HRV降低的原因之一。
本研究在比较后循环CAS与前循环CAS时发现,后循环CAS较前循环CAS在SDNN、SDANN、TP指标明显下降,LH/HF数值升高,表示迷走神经活性降低,交感神经活性增强,交感神经与迷走神经平衡紊乱,说明后循环CAS更易导致自主神经功能紊乱。后循环动脉(椎基底动脉、大脑后动脉)供应大脑半球的后半部、间脑、脑干、小脑等重要区域,下丘脑是调节自主神经的最高级中枢,控制心血管活动的中枢位于延髓,脑干的网状纤维束是连接两者的重要途径,后循环动脉狭窄导致延髓、下丘脑以及其他核团急慢性缺血,故对自主神经影响较大。现多项研究[5]已证实后循环急性缺血造成的梗死HRV指标明显下降,但Meglic et al[12]研究发现,延髓梗死会造成自主神经功能紊乱,而脑桥、中脑等非延髓梗死的部位不会造成自主神经功能紊乱,提示后循环梗死自主神经功能变化与梗死部位密切相关。本研究从动脉狭窄的角度分析,即使无缺血性梗死,当供应脑干的后循环动脉中重度狭窄时,其功能也会受影响,导致自主神经功能紊乱。由于技术的限制,本研究未对供应后循环各个部位(延髓、脑桥、中脑等)的动脉进行分类分析,有待于进一步深入探讨。
本研究显示,单一的主要脑动脉严重狭窄其HRV指标无显著变化,当同时伴有其他主要CAS时,其HRV显著变化。对此,本研究把CAS组分为<3支组和≥3支组,结果显示,除HF外,两组HRV指标比较,差异均有统计学意义,SDNN、SDANN、RMSSD、pNN50%明显降低,LF/HF数值升高,说明≥3支CAS组自主神经损失更为严重,交感神经兴奋性增强,迷走神经活性降低,自主神经功能紊乱。多支CAS更易导致HRV下降,进展性卒中的风险更为严重,这可能与多支CAS或闭塞时,起到代偿作用的侧支循环难以建立有关。侧支循环在一定程度上可以维持狭窄或闭塞动脉远端的血流灌注,其中Willis环为主要的侧支循环,起着至关重要的代偿作用,维持血流的功能需要量,并且有利于脑梗死患者神经功能的恢复,预后更好[13]。
目前尚缺乏对CAS引起的急慢性缺血从而导致自主神经功能紊乱的防治指南,包括急性缺血造成的CI并发BHS的预防。有动物实验研究[9,14]显示,利用α和β受体阻滞剂可以保护心肌,减少肌酶的升高和恶性心律失常的发生,改善预后。机制可能是β受体阻滞剂可以抑制交感神经的兴奋,平衡交感神经与迷走神经的功能失调,减轻心肌损伤,防止恶性心血管事件的发生,改善预后。但也有研究[15]显示无论是否使用β受体阻滞剂都无法阻止BHS的发生,且β受体阻滞剂可以导致支气管痉挛,迷走神经兴奋,痰液增多粘稠,可能会加重卒中后肺部感染的风险。α受体阻滞剂对动脉狭窄的血管有一定的扩张作用,可以缓解CAS导致的自主神经紊乱,但这些治疗措施与预后的关系有待于临床进一步观察研究。
