全髋关节置换术治疗老年移位型股骨颈骨折的临床研究
2018-08-29李育刚曾智谋许泽川杨红胜
李育刚,曾智谋,许泽川,杨红胜,常 山
因骨质疏松及骨量降低,老年人易发生股骨颈骨折(transcervical fracture,TF)[1]。其中,移位型(displacement type)TF(下称DTTF)因患者受伤严重,骨折端移位,临床治疗较困难[2]。在DTTF的治疗上,既往多行内固定治疗[1]。尽管内固定治疗有助于髋关节功能重建,解除疼痛,但术后常易发生内固定失败、骨不连及股骨头缺血性坏死(avascular necrosis of femur head,ANFH)等多种并发症,临床应用存在局限[3]。研究证明,全髋关节置换术(total hip arthroplasty,THA)不但可使DTTF患者获得更好的髋关节功能,解除患者疼痛,且其并发症发生率显著降低[4]。成都医学院第一附属医院将THA应用于老年DTTF患者的临床治疗,以探究THA治疗老年DTTF的临床疗效。
临床资料
1 一般资料
2014年1月—2016年12月成都医学院第一附属医院骨外科治疗DTTF患者136例,其中男性50例,女性86例;年龄63~82岁,平均70.45岁;骨折至手术时间2~10d,平均5.02d;DTTF部位:右侧82例,左侧54例;Garden分型:Ⅲ型86例,Ⅳ型50例;致伤因素:道路交通伤28例,摔伤84例,坠落伤18例,其他6例;合并疾病:高血压57例,高脂血症52例,糖尿病49例,慢性阻塞性肺疾病29例。纳入标准:经CT、MRI诊断为DTTF,且Garden Ⅲ、Ⅳ型患者;手术适应证患者;新鲜DTTF患者;知情同意患者;骨折前生活可自理患者。排除标准:髋部骨折史患者;病理性DTTF患者;Garden Ⅰ、Ⅱ型患者;凝血功能障碍患者;手术不耐受患者;重要脏器功能不全患者;ANFH患者;认知功能障碍患者。将136例DTTF患者依据随机数字表法分为THA组(n=68)与HNIF组(n=68),两组一般资料差异无统计学意义(P>0.05)。见表1。本研究获成都医学院第一附属医院伦理委员会批准,所有患者签署知情同意书。
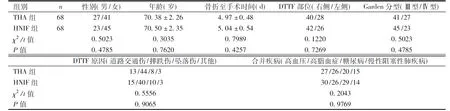
表1 两组一般资料比较
2 方法
2.1HNIF组 HNIF组行HNIF治疗。患者全麻,取平卧位,C型臂X线机下于骨科牵引床行闭合复位,观察复位情况,待复位满意后于患侧髋部外侧做小切口,先取克氏针3枚置入定位,然后以加压螺钉加压固定,完毕后再次于C型臂X线机下观察复位情况。术后常规处理。
2.2THA组 THA组行THA治疗。患者全麻,取健侧卧位,于患侧髋后外侧作切口,并显露关节囊及骨折断端,然后于股骨小粗隆上约1.5cm处将股骨颈截断,并将股骨头取出,准确测量其长度后取恰当假体置入,常规关闭切口。术后常规处理。
3 观察指标
观察两组术中出血量、手术时间、治疗费用、住院时间等手术相关指标;术后1个月、1年髋关节功能评分,生存质量及日常生活能力;术后并发症等指标。髋关节功能评分以Harris评分标准[5]进行评价;生存质量以生存质量量表(WHO-QOL)[6]进行评价;日常生活能力以日常生活能力量表(SDL)[7]进行评价。
4 疗效评价标准
术后1年,依据Harris评分对临床疗效进行评价。优: 90~100分;良: 80~89分;中: 70~79分;差:<70分。
5 统计学分析
结 果
1 两组手术相关指标比较
THA组术中出血量、手术时间、输血量、术后1d VAS评分、治疗费用均多于HNIF组,住院时间少于HNIF组,差异有统计学意义(P<0.05)。见表2。
2 两组术后1个月、1年髋关节功能、生存质量及日常生活能力评分比较
术后1个月,两组髋关节功能、生存质量及日常生活能力评分差异无统计学意义(P>0.05);术后1年,两组髋关节功能、生存质量及日常生活能力评分均较术后1个月增大(P<0.05)。术后1年,THA组髋关节功能、生存质量及日常生活能力评分高于HNIF组(P<0.05)。见表3。
3 两组临床疗效比较
THA组术后1年优良率(82.35%)高于HNIF组(48.53%), 差异有统计学意义(P<0.05)。见表4。
4 两组术后并发症比较
THA组术后并发症发生率(2.94%)低于HNIF组(29.41%),差异有统计学意义(P<0.05)。见表5。

表2 两组手术相关指标比较

表3 两组术后1个月、1年髋关节功能,生存质量及日常生活能力评分比较

表4 两组临床疗效比较[n(%)]

表5 两组术后并发症比较[n(%)]
讨 论
老年人是DTTF的高发人群,既往多行内固定治疗[8]。但因骨折断端剪切力较大,即便患者不下地行走,髋部周围的肌肉产生的剪切力也会导致骨折断端不稳,导致内固定松动、脱落,致使手术失败[9]。此外,与其他部位相比较,该部位血供相对较差,且骨折会对血供造成较大影响,术后常易引发多种并发症,二次手术率较高,影响患者预后[10]。资料显示,内固定治疗DTTF不但术后易发生骨折不愈合、ANFH、骨不连等并发症,即便患者术后DTTF愈合良好,仍有较多的患者出现肢体短缩、颈干角内翻等不良现象[11]。THA通过关节假体代替髋关节,能够提高关节的稳定性,且术后不易折断,患者早期即可下地活动,不但能有效避免术后长期卧床导致的不良反应,且无发生骨不连及ANFH的风险[12]。在本研究中,术后1个月,两组髋关节功能、生存质量及日常生活能力评分无差异。术后1年,THA组髋关节功能、生存质量及日常生活能力评分均高于对照组。提示THA可以获得和空心钉内固定较为一致的近期疗效,但THA远期疗效优于空心钉内固定。此外,THA组肺部感染、骨不连、ANFH发生率显著低于对照组,提示与空心钉内固定相比较,THA治疗局部血运差、复位困难的DTTF更具优势。
研究证明,尽管THA治疗DTTF能够使老年患者获益,但因其创伤大,尤其是对于内脏器官功能老化、代偿功能及储备能力低下的老年患者,术前需综合考虑,恰当选择符合其适应证的患者,避免发生风险[13-14]。THA治疗老年DTTF的适应证主要包括:(1)骨折前可独立行走≥0.8km[15];(2)无脑血管疾病及严重心肺功能不全[16];(3)无全身或局部感染[17];(4)麻醉ASA分级提示患者可耐受THA[18];(5)同侧髋关节关节炎、类风湿性关节炎或ANFH[19];(6)非病理性DTTF[20];(7)精神状态及认知功能正常[21]。在本研究中,THA组患者术中出血量、手术时间、输血量、术后1d VAS评分、治疗费用均多于HNIF组,住院时间少于HNIF组,提示与空心钉内固定相比较,THA创伤大,治疗费用高,但术后恢复较快。故术前需严格选择适应证,避免发生围术期风险。在本研究中,HNIF组骨不连、ANFH发生率尽管高于THA组,但低于相关研究,其原因可能是因为本研究样本数相对较少,随访时间相对较短,需在今后的研究中进一步增加样本量,延长随访时间,以获取更为准确的结果。
总之,THA治疗老年DTTF可改善患者髋关节功能,提高生存质量及日常生活能力,术后并发症少,可应用于临床。但由于THA创伤较大,术前要恰当选择手术适应证患者,以避免发生围术期风险。
