腹腔镜下直肠低位前切除经肛门取标本手术八例
2018-08-27史云天胡清林
史云天 胡清林
腹腔镜应用于直肠癌的手术治疗经20多年的发展已非常成熟,因其具有创伤小、对机体免疫功能影响小、并发症少、恢复快、住院时间短、痛苦轻的优势而普遍应用于临床。但是传统的腹腔镜下直肠切除需要在腹部切开一条5 cm左右的辅助切口用于标本取出,再置入吻合器抵钉座。从而增加了切口相关并发症,比如术后切口疼痛、切口感染、切口疝等。为了减少腹壁切口的创伤,外科医生追求更高的“无疤手术”境界,提出经自然腔道内镜手术(natural orif i ce transluminal extraction surgery,NOTES)的概念[1]。它主要指利用内镜经口、阴道、肛门、尿道等自然腔道进入体内,在胃、子宫、结直肠、膀胱等器官处人为切开一小口进入胸腹腔并进行相应操作,以体内器官小切口代替了体表切口。但是NOTES手术操作复杂,在一些手术切除方面可行性较差,从而限制了其发展。此时,NOTES与腹腔镜相结合的经自然腔道取标本手术(natural orifice specimen extraction surgery,NOSES)应运而生[2]。NOSES结合了腹腔镜良好的操作性和可行性优势以及NOTES手术的“无疤”理念,将切除标本经阴道、肛门取出,避免了腹部小切口。
本研究回顾2015年4月至2017年3月成都医学院第一附属医院胃肠外科开展的腹腔镜下直肠低位前切除经肛门取标本手术8例患者的临床和病理资料,探讨腹腔镜下直肠低位前切除经肛门取标本手术的安全性和可行性。
资料和方法
一、一般情况
8例患者中男性6例,女性2例;平均年龄(66.9±11.7)岁(46~83岁),BMI平均为(22.2±4.3)Kg/m2(17.3~30.9 Kg/m2)。2例患者合并高血压,1例合并2型糖尿病,1例合并慢性阻塞性肺疾病。术前均行电子纤维肠镜并取活组织病检确诊为直肠癌,术前检查无远处转移,无手术禁忌证。患者及家属均同意手术,见表1。

表1 患者的基本信息
二、围术期管理
患者于术前一天口服2 000 ml肠内营养液,术前一天20点饮500 ml 10% GS(1例合并糖尿病患者饮温开水);术前一天14点口服磷酸钠盐口服溶液清洁肠道;手术开始前常规备皮,于麻醉后导尿。术后前三天应用抗生素预防感染;术后根据患者情况早期进食、早期活动。8例患者均未留置胃管,腹腔引流管和尿管于术后第三天拔出,其中一例患者因术后吻合口漏,腹腔引流管放置至术后2周;术后控制患者液体总入量<35 ml/kg•d,根据患者血压、心率进行目标导向液体治疗。
三、手术过程
在腹腔镜下完成结直肠游离以及淋巴结清扫。(1)从肛门置入31号吻合器抵钉座于预定切除线之上,用一次性腹腔镜切割闭合器于距离肿瘤上缘10 cm处切断肠管并封闭;(2)用手指逐渐扩展肛门括约肌,并用大量碘伏水冲洗肠管腔,将卵圆钳从肛门进入,钳夹直肠上段残端将远端直肠由肛门反拖出体外;(3)在直视下用直线切割闭合器于肿瘤下缘切除标本,远端残余肠管复位,再次用碘伏水冲洗残余肠管;(4)用超声刀将乙状结肠末端切开一小口,将预先放置入肠管的31号吻合器抵钉座在腔镜系统下由乙状结肠远端拉出;(5)从肛门置入31吻合器枪身,与吻合器抵钉座对接,完成乙状结肠——直肠端端吻合;(6)检查吻合口满意后用灭菌注射用水冲洗盆底;(7)检查无出血,置多孔橡胶引流管于盆底引流,并自右下腹穿刺孔引出固定;(8)检查无活动性出血后解除气腹并关闭腹壁戳孔完成手术。
四、随访情况
术后前2年,每3个月复查一次,2年后每半年一次,随访内容包括病史、体检、CEA、CA19-9监测;胸腹部CT每年1次,术后1年行电子纤维肠镜。随访时间为3~26个月。8例患者术后3个月随访均采用Wexner incontinence score评估肛门功能。
五、统计学分析
应用SPSS22.0统计软件分析,计量资料以均数±标准差(范围)表示。
结 果
8例患者均未行预防性造口,手术平均用时(247.5±66.3)min(150~320 min),平均出血(22.5±3.8)ml(20~30 ml);术后首次排气时间平均为(56.6±11.7)h(36~76 h),术后首次进流食时间平均为(36.6±7.6)h(28~48 h);8例标本中,肉眼下肿瘤直径最大为4 cm,最小为2 cm;6例患者肿瘤距齿状线的距离≤5 cm,2例>5 cm,但小于10 cm;肿瘤病理报告显示4例为浸润型,3例为隆起型,1例为溃疡型,平均清扫淋巴结总数14.3±2.2个(12~18个),2例患者有淋巴结转移,术后病理分期:3例为T1N0M0,1例为T2N0M0,1例为 T2N1M0,2例为 T4aN0M0,1例为T4aN1M0,8例患者均无神经、血管侵犯;其中4例患者术后4周开始行化疗,方案为mFOLFOX6。其中一例患者术后5天出现吻合口漏,通过腹腔引流管引流、加强肠外营养支持、抗感染等保守治疗痊愈,于术后24天出院,其余患者均顺利出院,术后平均住院时间为15.5±5.1 d(9~24 d)。8例患者术后3个月随访均采用Wexner incontinence score评估肛门功能,其中2例患者评分为1分,其余评分为0。8例患者CEA、CA19-9均在正常范围之内,胸腹部CT及肠镜复查未见肿瘤复发和转移,见表2和表3。
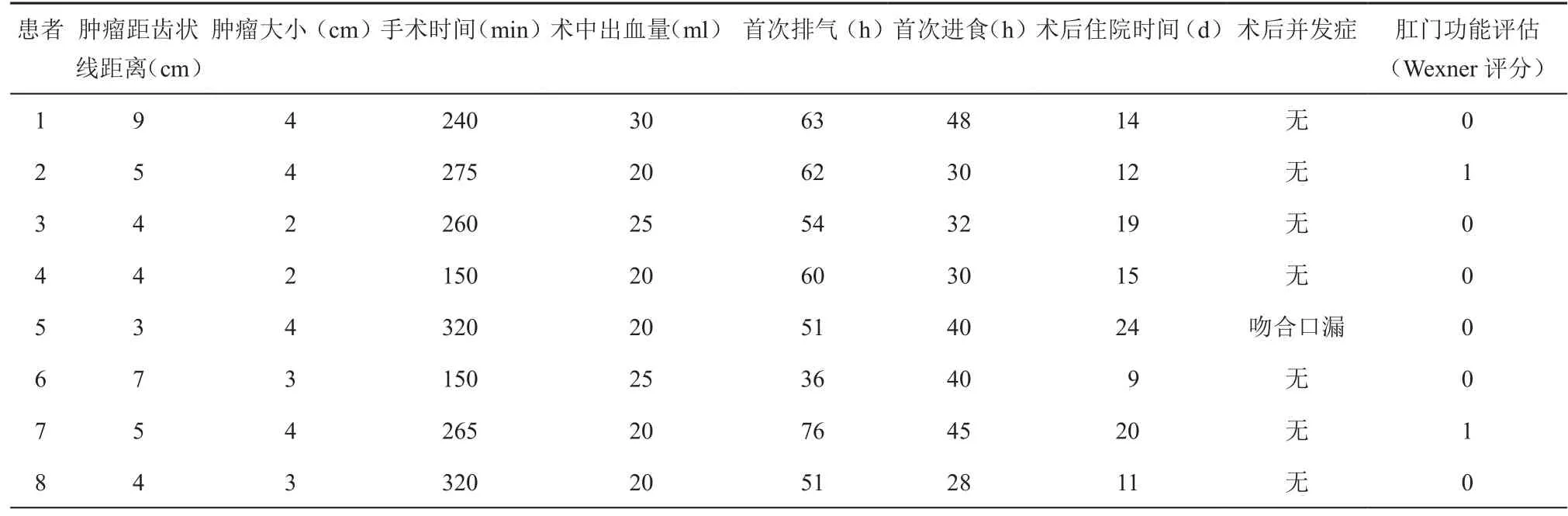
表2 术中及术后情况
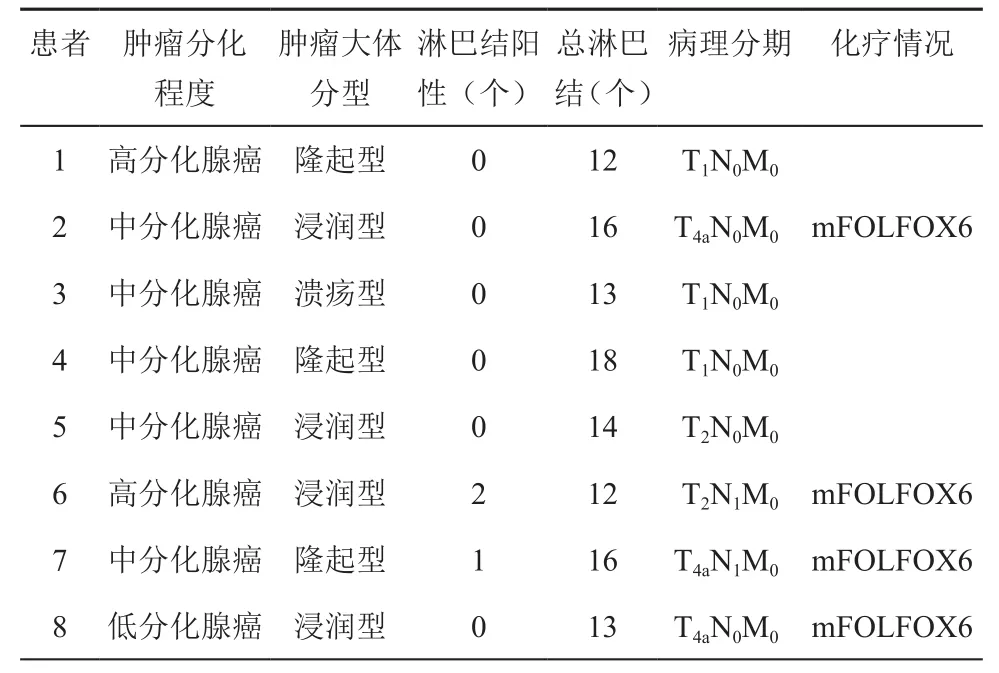
表3 肿瘤术后病理信息
讨 论
腹腔镜下直肠切除NOSES方式有很多种,主要是经肛门和经阴道取出标本。NOSES专家共识[3]统一了十种不同的手术方式,并将其统一命名,使得NOSES手术的开展更加规范。十种不同的手术方式都需要按照TME的原则充分进行直肠系膜游离,主要区别在于吻合器抵钉座的置入方式、标本切除的方式和取标本的途径不同。为了降低肿瘤细胞脱落、种植、局部复发风险,术前应充分评估肿瘤大小,选取合适的手术方式,在操作过程中应动作轻柔,避免挤压。由于阴道组织延展性强,愈合较快,肿瘤较大且经肛门取出有困难的患者可选择经阴道取出标本。另外,对于直肠肿瘤侵及子宫或者卵巢需要一并切除时,也可选择此方式。Jr等[4]报道了26例经阴道取标本手术的经验:道格拉斯窝的狭窄解剖部位使手术操作变得更加困难,手术医师很难准确地从阴道切口将标本钳夹并拉出体外,从而容易造成乙状结肠等邻近器官的副损伤,带来的后果即是结肠造口。经阴道取标本额外增加健康器官的损伤,加之目前也没有充足的循证医学证据证实阴道切口是否影响女性生育能力,因此不建议对有生育要求的女性开展经阴道取标本手术。由于传统观念以及伦理学的限制,部分女性患者难以接受经阴道取出标本。所以,经肛门取标本手术仍然作为NOSES手术的首选。
吻合器抵钉座从肛门置入直肠至预定切除线之上必然经过肿瘤,这无疑违反了“无瘤”原则,增加了肿瘤种植转移的风险。另外,在腹腔内打开肠管,显露出吻合器抵钉座,完成消化道重建,这一步骤也有违反“无菌”原则之嫌。目前,有报道[5]用不同方法来防止以上风险:(1)直视下从肛门喷洒医用胶,在肿瘤表面形成一道人为屏障后,再置入吻合器抵钉座;(2)用塑料保护套将吻合器抵钉座送入至预定位置,避免吻合器抵钉座与肿瘤直接接触;(3)术前避免清洁灌肠,口服泻剂充分排空肠道,术中用碘伏水冲洗肠管;术中合理利用吸引器,用碘伏纱条将腹腔内可疑污染区域蘸净、冲洗;(4)术后常规预防应用抗生素。新加坡医师[6]用标本取物袋取出标本,在腹腔冲洗液中未发现恶性肿瘤脱落细胞,细菌学培养结果显示20%为阳性,但是所有患者均未出现细菌感染带来的并发症。证明腹腔细菌污染是潜在的,但其带来的后果是可控的。众多报道[7-8]较一致的观点是利用不同的取物装置取出标本,避免标本与周围组织直接接触可有效防止致病菌感染和肿瘤细胞脱落种植。比如:蔡氏套管器[9],塑料标本取物袋等。
经肛门外翻切除并取出标本有损伤肛门括约肌的风险,影响肛门功能,对患者术后生活质量造成严重影响,如何保护患者肛门功能成为结直肠外科医师不得不考虑的课题。本研究中8例患者术后肛门功能评分均正常。8例患者术前均常规行直肠指检,充分评估肿瘤大小、部位以及浸润情况;术中充分扩展肛门括约肌,从一根手指逐渐扩肛至四指,操作过程应轻柔、缓慢;术后指导患者收缩锻炼肛门括约肌,这些都是保护肛门括约肌功能的有效措施。
加速康复外科(enhanced recovery after surgery,ERAS)越来越受到外科医师的重视,通过一系列优化的围术期管理措施减轻患者应激,降低患者术后并发症,促进患者快速康复[10]。8例患者围术期按照ERAS的理念管理,避免插胃管、清洁灌肠等措施,鼓励患者早期活动、早期进食,减轻了患者的应激反应。张焕标等[11]将90例直肠癌患者随机分为NOSES+ERAS组、腹腔镜+ERAS组和传统腹腔镜组,结果显示NOSES+ERAS组疼痛程度明显低于其他两组,术后首次排气、排便时间、术后住院时间、平均住院费用均低于其他两组。ERAS理念推荐微创手术,与NOSES的概念不谋而合,两者有机结合更有利于提高手术舒适度,加快术后康复。国外有随机对照试验[12]显示直肠癌行NOSES手术组患者术后止痛剂的应用次数少于传统腹腔镜手术组。NOSES手术由于腹壁创伤小,患者疼痛明显减轻,也为患者早期下床活动提供有利条件,促进患者术后胃肠道功能恢复,并且减少因长期卧床带来的相关并发症发生率。同时也使患者的心理创伤进一步降低。
目前NOSES尚无明确统一的手术适应证,各个单位根据患者的具体情况选择不同的手术方式,其远期并发症和安全性还需要更多高质量、多中心的随机对照试验来证实。评估NOSES手术的适应证主要包括:肿瘤的位置、环周直径、浸润深度,以及患者肠系膜的肥厚程度等。Hisada等[13]提出经肛门取标本的直肠癌手术适应证:1.肿瘤主要位于乙状结肠末段至直肠上段;2.CT评估肿瘤直径小于5 cm,并且无浆膜暴露;3.术前评估无淋巴结转移;4.无肥厚的直肠系膜,BMI≤35 Kg/m2。国内王锡山[14]认为肿瘤直径大于5 cm、BMI>35 Kg/m2、肿瘤浸出浆膜层的直肠癌患者,应该作为NOSES手术的禁忌证。
NOSES手术作为继腹腔镜手术之后的又一次外科领域革命,目前正处于起步阶段。它不可否认的正成为一种潮流,越来越受到外科医师和结直肠肿瘤患者的青睐,同时它也为微创外科的发展指明了方向。在开展NOSES手术的过程中要充分评估,严格掌握手术指征,并不断进行更多高质量的随机对照试验,为NOSES手术的远期疗效提供循证医学证据。NOSES手术是NOTES手术的过渡阶段,人们追求的微创外科最高境界——“无疤”手术终将实现。
