柴芩承气汤配合奥曲肽对重症急性胰腺炎并发肠梗阻患者血清肿瘤坏死因子-α、白细胞介素-1β和C反应蛋白的影响*
2018-08-25乔德峰赵刘乐刘海凤
乔德峰 赵刘乐 刘海凤
(河北省石家庄市第八医院,河北 石家庄 050081)
重症急性胰腺炎是临床消化系统危急重症,其发病急骤,常伴有麻痹性肠梗阻并发症,加重病情,可进展为脓毒症、全身炎症反应综合征,甚至引起多器官功能障碍综合征,致使病死率居高不下[1]。目前,现代医学治疗重症急性胰腺炎并发肠梗阻尚无确切、有效药物治疗,多以营养支持、抗感染、胃肠减压等常规基础治疗为主,但治疗时间较长,不良反应较多[2]。研究证实,中医药治疗重症急性胰腺炎能通过辨证和辨病相结合,多运用清热解毒、通里攻下、活血化瘀、益气养阴等治疗方法,能明显改善机体微循环,抑制肠道细菌移位,减轻全身炎症反应,进而有效防治其并发症,降低病死率[3]。本研究观察了柴芩承气汤配合奥曲肽对重症急性胰腺炎并发肠梗阻患者血清肿瘤坏死因子-α(TNF-α)、 白细胞介素-1β (IL-1β) 和 C 反应蛋白(CRP)的影响。现报告如下。
1 资料与方法
1.1 病例选择 1)诊断标准:西医诊断标准符合《中国急性胰腺炎诊治指南》中关于重症急性胰腺炎诊断标准[4]。中医诊断标准参照《中医内科学》中相关诊断标准[5]。2)纳入标准:符合重症急性胰腺炎并发肠梗阻西医和中医诊断标准者;年龄18~70岁者;于发病72 h内入院接受治疗者;依从性良好,能坚持完成本研究治疗者;均自愿签署知情同意书者。3)排除标准:慢性胰腺炎或慢性胰腺炎急性发作者;合并严重肝、肾、心血管和造血系统等原发性疾病者;合并恶性肿瘤或精神障碍者;哺乳期、妊娠期妇女;由于机械、麻醉、低钾等因素所造成肠麻痹者;严重过敏体质或对本研究治疗药物过敏者;伴有脓肿、假性囊肿或感染性坏死等局部并发症者;合并脂质代谢异常或其他代谢性疾病者。
1.2 临床资料 选取2015年12月至2017年9月本院诊治的重症急性胰腺炎并发肠梗阻患者102例,按随机数字表法分为对照组与研究组各51例。对照组男性 32例,女性19例;年龄21岁~70岁,平均(48.40±6.13)岁;病程 1~66 d,平均(27.18±3.94) d;致病原因胆源性28例,暴饮暴食13例,酗酒10例;病情严重程度分级Ⅰ级29例,Ⅱ级22例。研究组男性34例,女性17 例;年龄 20 岁~68 岁,平均(47.93±6.08)岁;病程 1~68 d,平均(26.73±3.81)d;致病原因胆源性 26 例,暴饮暴食12例,酗酒13例;病情严重程度分级Ⅰ级27例,Ⅱ级24例。两组性别、年龄、病程等临床资料差异无统计学意义(P>0.05)。
1.3 治疗方法 1)常规治疗:两组均给予常规治疗,具体有重症监护,禁饮、禁食,补液、扩容,胃肠减压,调节水/电解质和酸碱平衡,抑制胃酸,血管活性药物泵入、应用抗生素抗感染、血液净化、机械通气等。2)对照组[6]:在上述常规治疗基础上应用奥曲肽北京百奥药业有限责任公司,注射液(国药准字H20061309,规格为 0.1 mg/支),行静脉注射,开始剂量是 100 μg,然后以25~50 μg/h速度行持续静脉微泵注射,连续治疗7 d。3)研究组:在对照组治疗基础上服用柴芩承气汤:黄芩 15 g,柴胡 15 g,枳实 15 g,厚朴 15 g,芒硝 20 g(冲服),生大黄20 g(后下)。加水常规煎煮至300 mL汤汁,行高位保留灌肠,保持肛管深度至肛门不少于15 cm,灌肠时间至少15 min,每日3~5次,若患者大便通畅可停止中药灌肠,将处方中芒硝和生大黄分别减量至10 g,加水常规煎煮,改为分早晚2次口服汤汁,连续治疗7 d。
1.4 观察指标 1)临床疗效。比较两组治疗后临床疗效。2)肠鸣音恢复时间和首次肛门排气时间。记录两组肠鸣音恢复时间和首次肛门排气时间。3)急性生理和慢性健康评价指标Ⅱ (APACHEⅡ)评分和Balthazar CT评分。4)血清TNF-α、IL-1β和CRP水平。采集两组治疗前后清晨空腹静脉血5 mL,静置后离心处理,分离出血清样本,应用双抗体夹心酶联免疫吸附法检测血清TNF-α、IL-1β水平,应用免疫比浊法检测血清CRP水平。5)T淋巴细胞水平。采用流式细胞仪检测两组治疗前后T淋巴细胞水平,包括CD3+、CD4+以及CD8+水平,并计算出 CD4+/CD8+。
1.5 疗效标准 依据 《中药新药临床研究指导原则》中相关标准[7]评定两组治疗后临床疗效。显效:胰腺形态恢复正常,临床症状与体征消失,血、尿淀粉酶等实验室检查指标恢复正常。有效:胰腺形态基本恢复正常,仍有渗出、水肿,临床症状与体征明显好转,仍有轻微腹部胀痛,血、尿淀粉酶等实验室检查指标显著改善。无效:胰腺周围边缘不规则,临床症状与体征未好转或恶化,血、尿淀粉酶等实验室检查指标无改善。治疗总有效率=(显效+有效)/总例数×100%。
1.6 统计学处理 应用SPSS 20.0统计软件。计量资料以(±s)表示,组内或组间比较行t检验,计数资料行χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 两组临床疗效比较 见表1。研究组临床总有效率显著高于对照组(P<0.05)。

表1 两组临床疗效比较(n)
2.2 两组肠鸣音恢复时间和首次肛门排气时间比较见表2。研究组肠鸣音恢复时间和首次肛门排气时间均短于对照组(均P<0.05)。
表2 两组肠鸣音恢复时间和首次肛门排气时间比较(h,±s)

表2 两组肠鸣音恢复时间和首次肛门排气时间比较(h,±s)
组 别 n 肠鸣音恢复时间 首次肛门排气时间研究组 51 26.29±5.13△ 31.08±6.44△对照组 51 35.48±6.24 39.73±7.56
2.3 两组治疗前后APACHEⅡ评分和Balthazar CT评分比较 见表3。治疗前,两组APACHEⅡ评分和Balthazar CT评分比较,差别均不大(均P>0.05)。治疗后,两组APACHEⅡ评分和Balthazar CT评分均较治疗前均降低(均P<0.05),且研究组APACHEⅡ评分和Balthazar CT评分均低于对照组(均P<0.05)。
表3 两组治疗前后APACHEⅡ评分和Balthazar CT评分比较(分,±s)
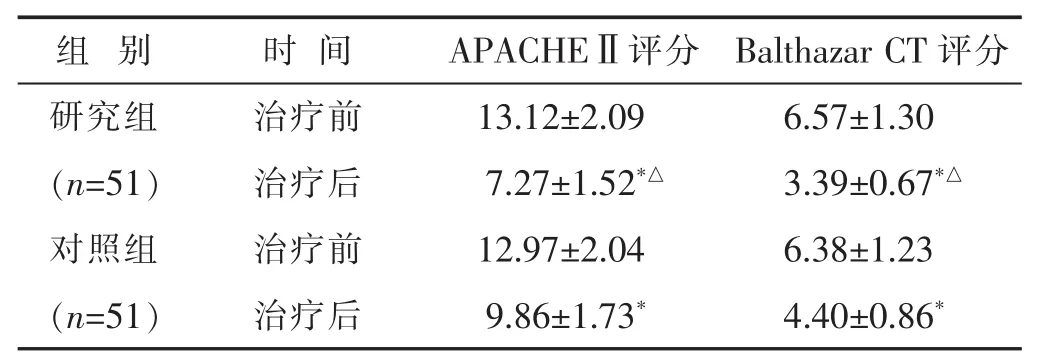
表3 两组治疗前后APACHEⅡ评分和Balthazar CT评分比较(分,±s)
与本组治疗前比较,*P<0.05;与对照组治疗后比较,△P<0.05。下同
组 别 时 间 APACHEⅡ评分 Balthazar CT评分研究组 治疗前 13.12±2.09 6.57±1.30(n=51) 治疗后 7.27±1.52*△ 3.39±0.67*△对照组 治疗前 12.97±2.04 6.38±1.23(n=51) 治疗后 9.86±1.73* 4.40±0.86*
2.4 两组治疗前后血清TNF-α、IL-1β和CRP水平比较 见表4。两组血清TNF-α、IL-1β和CRP水平均较治疗前降低 (均P<0.05),且研究组血清TNF-α、IL-1β和CRP水平均低于对照组(均P<0.05)。
表4 两组治疗前后血清TNF-α、IL-1β和CRP水平比较(±s)
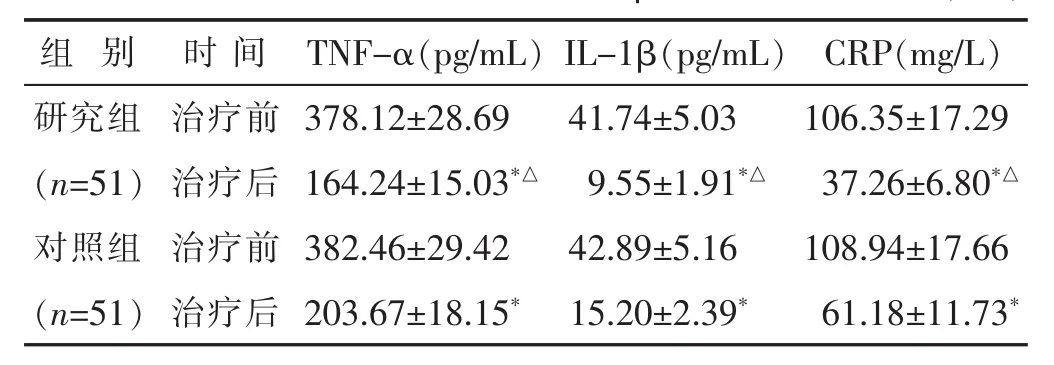
表4 两组治疗前后血清TNF-α、IL-1β和CRP水平比较(±s)
组 别 时 间 CRP(mg/L)TNF-α(pg/mL) IL-1β(pg/mL)研究组 治疗前 106.35±17.29(n=51) 治疗后 37.26±6.80*△对照组 治疗前 108.94±17.66 378.12±28.69 41.74±5.03 164.24±15.03*△ 9.55±1.91*△382.46±29.42 42.89±5.16(n=51) 治疗后 61.18±11.73*203.67±18.15* 15.20±2.39*
2.5 两组治疗前后T淋巴细胞水平比较 见表5。两组 CD3+、CD4+、CD4+/CD8+水平均较治疗前升高(均P<0.05)、CD8+水平均较治疗前降低(均 P<0.05),且研究组 CD3+、CD4+、CD4+/CD8+水平均高于对照组 (均P<0.05)、CD8+水平低于对照组(P<0.05)。
表5 两组治疗前后T淋巴细胞水平比较(±s)

表5 两组治疗前后T淋巴细胞水平比较(±s)
组 别 时 间CD3+(%) CD4+(%) CD8+(%) CD4+/CD8+研究组 治疗前(n=51) 治疗后对照组 治疗前50.23±6.71 28.71±4.20 27.16±4.03 1.24±0.25 59.65±8.13*△ 41.85±7.49*△ 19.62±2.57*△ 2.19±0.41*△51.09±6.82 28.33±4.12 27.48±4.11 1.21±0.23(n=51) 治疗后56.28±7.43*37.26±6.38*22.06±3.72*1.80±0.34*
3 讨 论
重症急性胰腺炎多是因胆汁反流、暴饮暴食、酒精中毒等因素,造成胰腺腺泡受损坏死,合成并释放活性酶,促使中性粒细胞以及单核、巨噬细胞被激活,大量炎症细胞因子渗出,进而导致消化道组织水肿、酸碱平衡失调以及水/电解质紊乱,引起麻痹性肠梗阻[8]。在机体出现肠屏障功能障碍后,不仅能增加腹腔压力,降低腹腔脏器血供,致使腹腔脏器功能障碍加重,还能促进肠道内毒素进入体循环,进一步对已活化的单核、巨噬细胞产生刺激,加重全身炎症反应综合征[9]。重症急性胰腺炎并发肠梗阻患者血清TNF-α、IL-1β和CRP水平明显高于正常情况,且三者水平均与疾病严重呈明显正相关,均可作为本病早期预测的参考性指标[10]。炎症因子的过度释放能抑制机体免疫功能,加重患者病情,同时易诱发感染,增加病死率,故减轻炎症反应和调节免疫功能对于治疗重症急性胰腺炎并发肠梗阻具有重要意义[11]。奥曲肽属于八肽环状化合物,其功能类似于天然内源性生长抑素,能明显控制胃酸、胰液、胰酶泌素和胆囊素分泌,抑制胆囊排空,降低胃肠道运动,具有保护胰腺实质细胞作用,从而治疗胰腺炎[12]。但单纯应用奥曲肽虽能明显改善重症急性胰腺炎并发肠梗阻患者病情,但不能有效减轻由于胰酶异常激活而诱发的炎症反应,临床治疗效果不甚理想[13]。
根据重症急性胰腺炎并发肠梗阻临床症状可将其归属于中医学“结胸”“胰瘅”“阳明腑实证”等范畴,在《伤寒论》中记载“结胸热实,脉沉而紧,心下痛,按之硬者”以及“发汗不解,腹满痛者,急下之,宜大承气汤”,所描述结胸症状与本病相类似,并指出大承气汤能治疗本病[14]。中医学认为,本病发生与脾胃、肝胆、大肠等密切相关,多因胆道结石、饮食不节、酗酒、感受外邪等,致使脾失运化,痰湿内生,积而化热,久则肝郁气滞,造成热结更甚,引起热血相搏,致使血结成块或瘀血腐脓,发为此病,故在临床治疗中应以疏肝理气、活血止痛为基本治疗原则[15]。本研究所用柴芩承气汤是从传统处方大承气汤加减化裁而来,方中黄芩泻火解毒、清热燥湿;柴胡疏肝解郁、和解表里、升阳举陷;枳实化痰散结、破气消积;厚朴燥湿消痰、下气除满;芒硝清火消肿、泻下通便、润燥软坚;生大黄清热泻火、解毒攻滞、凉血祛瘀;诸药合用,具有清肝解郁、通腑行气、活血凉血、通里攻下之功效[16]。相关药理研究表明,黄芩中含有黄芩苷、黄酮、萜类、微量元素等多种活性成分,不仅能有效抑制炎症反应,降低血液中炎症介质含量,起到明显抗炎作用,还具有增强免疫功能、抗病毒、抗氧化、清除氧自由基等多重药理作用[17];柴胡中主要含有柴胡皂苷成分,不仅能促进胰腺分泌,增加胰腺腺泡悬液蛋白总量,还能改善微循环,促肾上腺皮质激素释放,抑制炎症介质和细胞因子释放,抗内毒素,护肝利胆促排石[18];芒硝中主要成分是硫酸钠,能通过在肠道内产生高渗溶液来扩大肠内容积,减少肠内水分吸收,发挥促进肠蠕动和泄泻作用,此外,还能增强网状内皮系统的吞噬能力和增生现象,调节免疫功能,同时促进淋巴循环,发挥消肿止痛作用[19];大黄中所含蒽醌类化合物和鞣质成分,不仅能促进肠蠕动和导泻,有效改善腹胀和腹痛,还能稳定胰腺腺泡溶酶体膜,降低溶酶体释放量,抑制胰酶的合成与活性,减小巨噬细胞的吞噬功能,明显保护肠黏膜生物学屏障[20]。
本研究结果显示,研究组治疗后临床治疗总有效率高于对照组;研究组肠鸣音恢复时间和首次肛门排气时间均低于对照组;研究组治疗后APACHEⅡ评分和 Balthazar CT评分以及血清 TNF-α、IL-1β和 CRP水平均低于对照组;研究组治疗后CD3+、CD4+、CD4+/CD8+水平均显著高于对照组,CD8+水平低于对照组,提示对重症急性胰腺炎并发肠梗阻患者给予柴芩承气汤配合奥曲肽治疗,能明显提高临床治疗总有效率,缩短肠鸣音恢复时间和首次肛门排气时间,减小APACHEⅡ评分和Balthazar CT评分,降低血清TNF-α、IL-1β和CRP水平,改善T淋巴细胞水平。
综上所述,柴芩承气汤配合奥曲肽治疗重症急性胰腺炎并发肠梗阻,疗效确切,同时能明显降低血清TNF-α、IL-1β 和 CRP水平。
