氟哌噻吨美利曲辛片对高血压合并焦虑抑郁患者血压变异性及动态动脉硬化指数的影响
2018-08-23朱林德
李 杰 朱林德
作者单位: 473058 河南省南阳医学高等专科学校第一附属医院心血管内科(李杰) 473000 河南省南阳市第四人民医院(朱林德)
随着我国老龄化社会的到来及生活节奏的加快,高血压及焦虑抑郁的发生率逐年增加。而焦虑抑郁与高血压又相互影响。研究[1]表明,焦虑抑郁可使普通人群高血压的患病率增加1.5~3倍,而随着高血压患者病程的延长,焦虑抑郁发生的几率也明显增加。文献[2]报道,高血压合并焦虑抑郁发生率为12%~50%,且合并焦虑抑郁的高血压患者死亡率更高。近年来,血压变异性(blood pressure variability, BPV)作为一个新的心血管疾病风险的预测因子备受高血压领域的关注。多项研究[3-4]证实,动态动脉硬化指数(ambulatory arterial stiffness index, AASI)与高血压患者靶器官损害具有明显相关性,BVP和AASI可用于评价高血压患者的预后。研究[5]亦提示,抗焦虑、抑郁治疗可改善原发性高血压合并焦虑抑郁患者症状并获得更好的降压效果。但是抗焦虑、抑郁治疗是否能改善该类患者的预后,相关报道较少。本研究通过分析氟哌噻吨美利曲辛片对高血压合并焦虑抑郁患者症状及BVP、AASI的影响,以期评估抗焦虑、抑郁治疗在改善该类患者预后中的价值。
1 资料与方法
1.1 一般资料 选取2014年9月至2016年10月南阳医专第一附属医院门诊或住院治疗的原发性高血压且汉密尔顿焦虑量表(Hamilton anxiety scale,HAMA)评分≥14分和/或汉密尔顿抑郁量表(Hamilton depression scale,HAMD)评分≥20分的患者126例为研究对象,所有患者经降压药物治疗并行动态血压检测血压达标(24小时动态血压<130/80 mmHg,1 mmHg≈0.133 kPa)。其中男性59例,女性67例;年龄34~68 岁,平均(53.64±6.52)岁。纳入标准:①原发性高血压的诊断符合中国高血压防治指南(2010 版)的诊断标准[6];②焦虑、抑郁的诊断符合中国精神障碍分类与诊断标准第3版(CCMD-3)的诊断标准,以HAMA评分≥14分判定焦虑,以HAMD评分≥20分判定抑郁[7];③所有患者均知情同意自愿参加本研究。排除标准:继发性高血压、急性冠脉综合征、束支传导阻滞、严重肝肾功能不全、甲状腺功能异常、合并呼吸系统疾病、恶性肿瘤、酒精或咖啡依赖、青光眼、已确诊的精神障碍及有自杀倾向的患者。所有患者按随机数字表法分为观察组与对照组,每组各63例。两组患者性别、年龄、吸烟、合并糖尿病、高脂血症、高血压病程和焦虑抑郁症状病程、焦虑抑郁评分、血压水平及降压药物种类差异无统计学意义(P>0.05),具有可比性。详见表1、2。
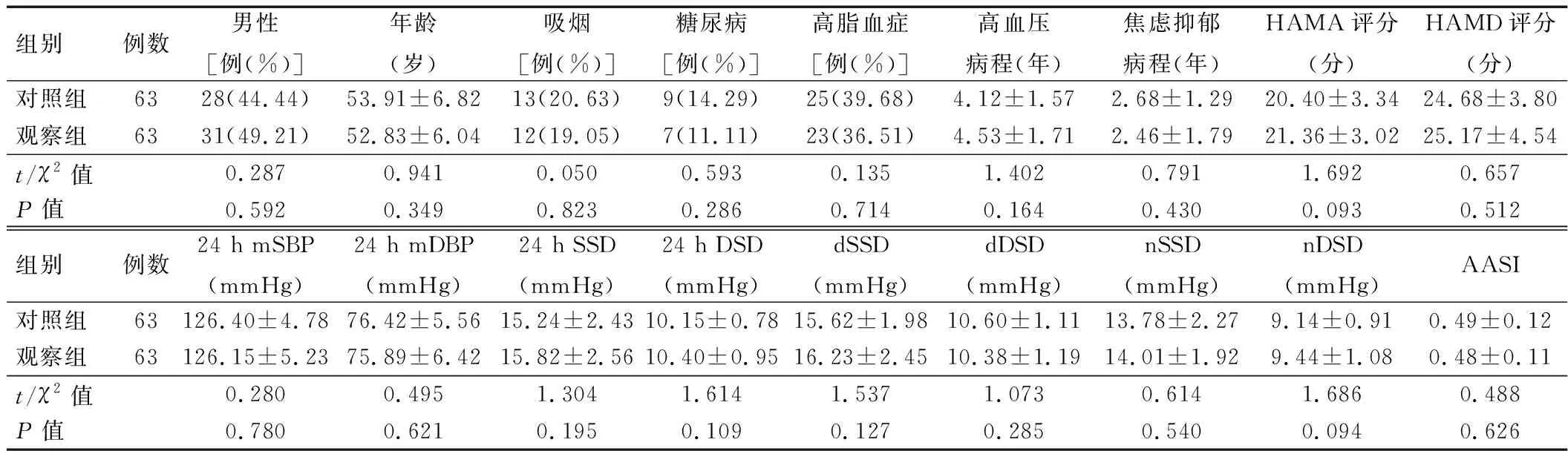
表1 治疗前两组患者一般资料比较
注:24 h mSBP为24小时平均收缩压, 24 h mDBP为24小时平均舒张压,24 h SSD为24小时收缩压标准差,24 h DSD为24小时舒张压标准差,dSSD为白天收缩压标准差,dDSD为白天舒张压标准差,nSSD为夜间收缩压标准差,nDSD为夜间舒张压标准差,AASI为动态动脉硬化指数
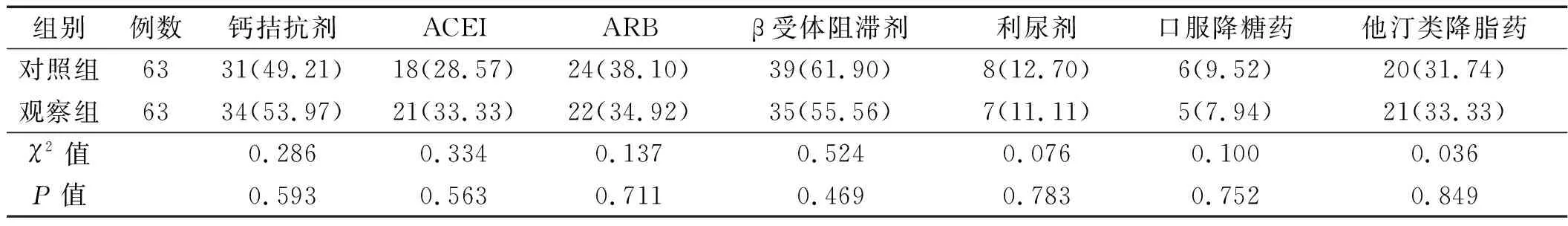
表2 治疗前两组患者降压药物、降糖药物及降脂药物应用种类及比例比较[例(%)]
1.2 研究方法 观察组患者给予氟哌噻吨美利曲辛片、常规降压、心理疏导治疗,对照组患者给予降压联合心理疏导治疗,比较两组患者治疗前后动态血压、HAMA评分、HAMD评分的差异。
1.2.1 治疗方法 观察组在降压药物基础上加用氟哌噻吨美利曲辛片( 黛力新,生产企业 H. Lundbeck A/S 公司,氟哌噻吨每片0.5 mg 和美利曲辛每片10 mg),2 次/天,每次10.5 mg,早晨和中午口服,并辅助心理疏导。心理疏导包括建立良好的医患关系、高血压病的健康教育、帮助树立积极的态度等;对照组在降压药物基础上单纯辅助心理疏导。所有患者规律治疗24周。
1.2.2 动态血压检测 所有患者于治疗前及治疗后24周行动态血压检测,采用中建科仪CB系列动态心电血压监测系统,动态血压检测严格按照佩戴标准,由我院经验丰富的技师完成。血压记录分为白天及夜间两个时段,白天时段规定为06:00~22:00,每30分钟记录血压一次,夜间时间规定为22:00~06:00,每60分钟记录血压一次。分别记录治疗前后24小时平均收缩压(24 hours mean systolic blood pressure,24 h mSBP)、24小时平均舒张压(24 hours mean diastolic blood pressure,24 h mDBP)、24小时收缩压标准差(24 hours systolic pressure standard deviation,24 h SSD)、24小时舒张压标准差(24 hours diastolic pressure standard deviation,24 h DSD)、白天收缩压标准差(daytime systolic pressure standard deviation,dSSD)、白天舒张压标准差(daytime diastolic pressure standard deviation,dDSD)、夜间收缩压标准差(nighttime systolic pressure standard deviation, nSSD)、夜间舒张压标准差(nighttime diastolic pressure standard deviation,nDSD)。本研究以24 h SSD、24 h DSD、dSSD、dDSD、nSSD、nDSD作为评价BPV的主要指标。利用24小时血压监测数据,以收缩压为横坐标,舒张压为纵坐标,分别绘制治疗前后收缩压和舒张压的全天散点图,AASI为1减去每对舒张压对收缩压的回归斜率。
1.2.3 HAMA、HAMD评分[7]所有患者于治疗前及治疗24周后分别采用自愿问卷调查的方法行HAMA、HAMD评分,HAMA、HAMD均采用5级评分法,HAMA总分70分,HAMD总分120分,分值越高,说明患者焦虑、抑郁越严重,评分由精神科主治医生完成。比较两组患者治疗前及治疗24周后的评分。
1.3 观察指标 观察并记录两组患者治疗前及治疗24周后HAMA评分,HAMD评分,BPV(24 h SSD,24 h DSD,dSSD,dDSD,nDSD,nSSD),AAS I等相关指标,评估治疗疗效及患者预后。

2 结果
2.1 治疗前两组患者HAMA评分、 HAMA评分与AASI相关性分析 AASI符合正态分布,采用Pearson相关分析结果显示,HAMA评分与AASI相关系数r=0.477,P<0.001,提示二者存在正相关(见图1);HAMD评分与AASI相关系数r=0.552,P<0.001,提示二者存在正相关(见图2)。

图1 HAMA评分与AASI相关性分析图2 HAMD评分与AASI相关性分析
2.2 两组患者治疗前后BPV及AASI比较 对照组患者24 h mSBP、24 h mDBP、24 h SSD、24 h DSD、dSSD、dDSD、nSSD、nDSD与治疗前比较,差异无统计学意义(P>0.05),观察组患者24 h mSBP、24 h mDBP、24 h SSD、24 h DSD、dSSD、nSSD、nDSD与治疗前相比均下降,差异有统计学意义(P﹤0.05),dDSD与治疗前相比有下降趋势,但差异无统计学意义(P>0.05);且治疗后观察组患者24 h mSBP、24 h mDBP、24 h SSD、24 h DSD、dSSD、nSSD、nDSD水平低于对照组,差异有统计学意义(P<0.05)。详见表3。
2.3 两组患者治疗前后AASI比较 治疗后观察组AASI较治疗前下降,差异有统计学意义(P﹤0.05),且低于对照组(P﹤0.05),详见表 4。
2.4 两组患者治疗前后HAMA评分及HAMD评分比较 治疗后观察组与对照组HAMD、HAMA评分均低于治疗前,差异均有统计学意义(P<0.05)。观察组HAMD、HAMA评分低于对照组,差异有统计学意义(P﹤0.05),详见表 5。
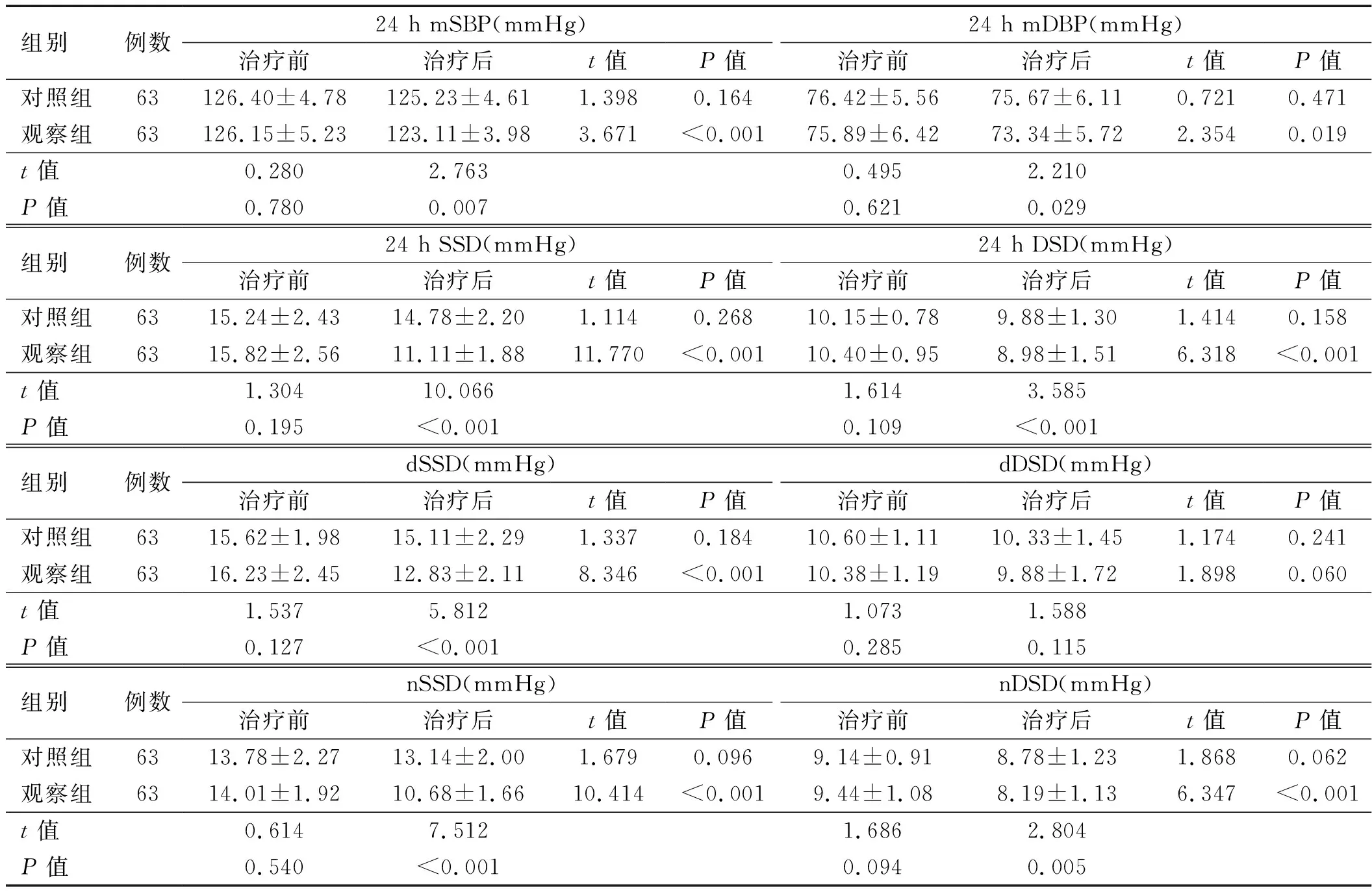
表3 两组患者治疗前后动态血压及血压变异性比较
注:24 h mSBP为24小时平均收缩压,24 h mDBP为24小时平均舒张压,24 h SSDA为24小时收缩压标准压,24 h DSD为24小时舒张压标准差,dSSD为白天收缩压标准差,dDSD为白天舒张压标准差,nSSD为夜间收缩压标准差,nDSD为夜间舒张压标准差
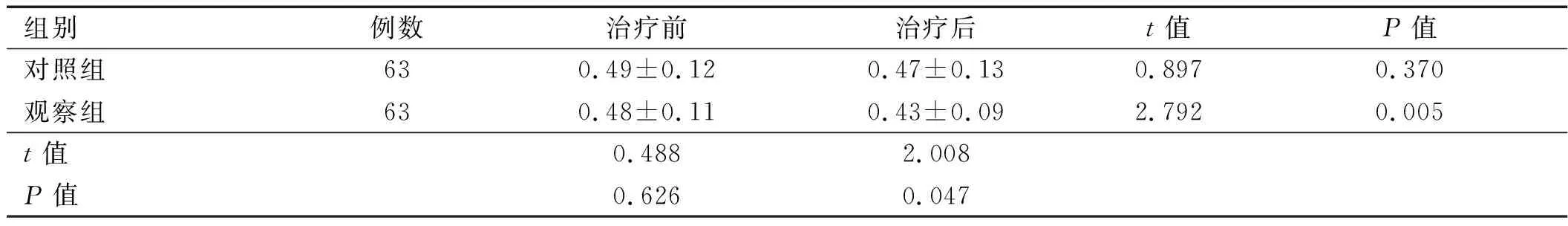
表4 两组患者治疗前后AASI比较
注:AASI为动态动脉硬化指数
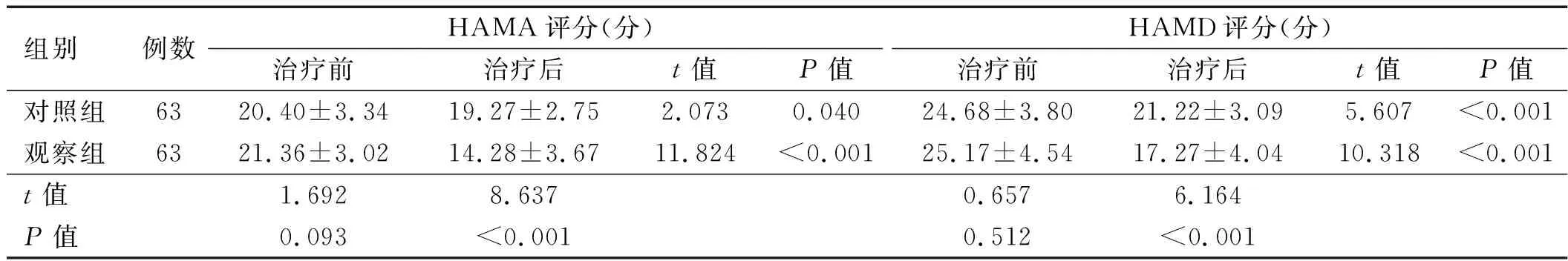
表5 两组患者治疗前后HAMA评分及HAMD评分比较
3 讨论
BPV也称血压的波动性,反映了一段时间内血压波动的程度,是人体内神经内分泌动态调节平衡的结果,是血压基本的生理特征之一。多项研究[8-9]表明,高血压患者的靶器官损害与BPV关系密切,BPV与心血管死亡和全因死亡相关。AASI是一个新的无创评估动脉功能的指标,利用24 h动态血压监测数据获得,与高血压患者的心、脑、肾等靶器官损害程度相关,它在一定程度上反应动脉粥样硬化的程度,AASI对高血压患者预后有预测价值[10]。同时有研究[11-12]证实AASI与BPV密切相关,且影响因素相似,除包括性别、遗传、季节等外,还包括自主神经功能、体液因素、动脉硬化程度、情感因素、睡眠状态等。合并焦虑抑郁情绪的高血压患者常常存在交感神经活动增强而迷走神经张力降低;同时,焦虑抑郁可导致下丘脑功能紊乱,从而引起去甲肾上腺素和 5- 羟色胺等神经递质显著减少[13];此外,焦虑抑郁患者均有不同程度的过度觉醒状态发生,使焦虑抑郁成为影响睡眠的重要原因[14]。这些因素均可导致BVP及AASI异常,本研究通过HAMA评分、HAMA评分与AASI相关性分析提示焦虑抑郁的程度与AASI呈正相关(P<0.05),提示高血压合并焦虑抑郁可导致高血压出现靶器官损害的危险性更高,预后更差。
研究[15-16]表示,合并焦虑抑郁的高血压患者需进行专业的抗焦虑、抑郁治疗,药物治疗和心理疏导均可使高血压病人的抑郁、焦虑水平减轻,进而改善患者生存状态。目前临床上常用的抗焦虑、抑郁药物较多,但出于心血管安全性的考虑,高血压合并焦虑抑郁患者药物选择的研究主要集中在选择性5羟色胺再摄取抑制剂和氟哌噻吨美利曲辛[17]。本研究通过对氟哌噻吨美利曲辛片对高血压合并焦虑抑郁患者治疗前后的对比发现,抗焦虑、抑郁治疗较单纯心理干预能改善高血压病人的焦虑、抑郁症状,且可使血压可进一步下降(P<0.05),这与吴红虎[18]研究结果一致。本研究亦发现在排除了降压药物对BPV及AASI的影响后,氟哌噻吨美利曲辛片能显著降低高血压合并焦虑抑郁患者收缩压变异性及AASI(P<0.05),而研究[19]表明,收缩压变异性增加是卒中和心血管事件强预测因素。因此,氟哌噻吨美利曲辛片不仅可改善高血压合并焦虑抑郁患者症状,而且可通过进一步降低BPV及AASI,改善患者预后。其可能机制为:①氟哌噻吨美利曲辛片可提高中枢多巴胺、5-羟色胺、去甲肾上腺素等多种神经递质的含量,从而影响BPV及AASI;②药物本身具有镇痛、抗惊厥作用,良好的睡眠可降低BPV及AASI[20]。③氟哌噻吨的抗焦虑作用可拮抗交感神经兴奋性。本研究还发现氟哌噻吨美利曲辛片对dDSD影响较小,但其原因尚待进一步研究。
本研究以血压达标的高血压患者为研究对象,虽可去除降压药物本身所致的BPV及AASI改变,但由于观察组血压出现下降,因此仍不能除外血压绝对值下降对血压变异性的影响;而且本研究样本量较小,观察时间短,有待于进一步加大样本量,延长观察时间来确认远期疗效。
综上所述,氟哌噻吨美利曲辛片不仅可改善高血压合并焦虑抑郁患者症状,还能降低血压变异性及动态动脉硬化指数。可用于临床治疗。
