替比夫定阻断妊娠中晚期乙型肝炎病毒母婴传播疗效及安全性的系统评价Δ
2018-08-20李华,张琳,秦刚
李 华,张 琳,秦 刚
(1.南通市妇幼保健院药事科,江苏 南通 226010; 2.南通市第三人民医院感染科,江苏 南通 226006)
全球约20亿人曾感染乙型肝炎病毒(hepatitis B virus,HBV),其中2.4亿人为慢性HBV感染者[1]。每年约有65万人死于HBV感染所致的肝衰竭、肝硬化和肝细胞癌(hepatocellular carcinoma,HCC)[2]。全球肝硬化和HCC患者中,由HBV感染引起的患者所占比例分别为30%和45%[2-3]。我国肝硬化和HCC患者中,由HBV感染引起的患者所占比例分别为60%和80%[4]。围产期的母婴传播(mother-to-child transmission,MTCT)是慢性乙型肝炎传播的主要途径之一[5]。《慢性乙型肝炎防治指南(2015更新版)》推荐意见中,明确了核苷(酸)类药物在妊娠期患者中抗病毒的治疗作用[6]。本研究采用文献荟萃分析(Meta分析)方法对替比夫定在妊娠中晚期阻断HBV MTCT的疗效与安全性进行系统评价,以期为临床用药提供更可靠的证据。
1 资料与方法
1.1 纳入与排除标准
1.1.1 研究类型:公开发表的队列研究,包括前瞻性队列研究和回顾性队列研究;文种限中英文。
1.1.2 研究对象:妊娠期慢性乙型肝炎患者,HBV DNA水平≥1×106copies/ml,妊娠中晚期接受替比夫定抗病毒治疗。
1.1.3 干预措施:对照组未使用抗病毒药,仅常规给予保肝药物治疗;观察组在对照组基础上加用替比夫定抗病毒治疗。
1.1.4 结局指标:(1)主要结局指标为婴儿方面,包括6~12个月时的HBV DNA阳性率、HBV表面抗原(HBsAg)阳性率及HBV表面抗体(Anti-HBs)阳性率。(2)次要结局指标,包括妊娠期妇女的HBV DNA、丙氨酸氨基转移酶(ALT)水平,母婴不良反应发生率[包括血清肌酸激酶(CK)升高率、新生儿Apgar得分],妊娠期妇女的不良妊娠发生率(子痫、胎膜早破及先兆早产)、宫内感染率及剖宫产率。
1.1.5 排除标准:非队列研究;合并感染甲型肝炎病毒、丙型肝炎病毒、丁型肝炎病毒、戊型肝炎病毒、人类免疫缺陷病毒、梅毒、弓形虫、风疹病毒、巨细胞病毒及单纯疱疹病毒等其他病毒者;接受其他抗病毒药或类固醇激素类药物、细胞毒性药物及免疫抑制剂治疗者,肝移植患者;出生1周内未接受免疫接种的婴儿;B超等检查结果提示胎儿先天畸形;婴儿HBsAg阳性率情况随访时间未超过6个月。
1.2 检索策略
计算机检索计算机检索Pubmed、Cochrane图书馆、EMBASE、中国知网、万方数据库、维普数据库及中国生物医药数据库,检索时间均为2000年1月至2016年12月,均采用主题词与自由词相结合的方式检索,语言限定为英语及中文。英文检索词包括“Hepatitis B”“Hepatitis B,Chronic”“hepatitis B virus”“HBV”“Pregnancy”“Pregnancies”“Gestation”“perinatal transmission”“Maternal-Fetal Infection Transmission”“intrauterine infection”“mother-to-child transmission”“mother-to-infant transmission”“Telbivudine”“telbivudin*”“Tyzeka”及“Sebivo”;中文检索词包括“肝炎,乙型,慢性”“慢性乙型肝炎”“妊娠”“母婴传播”“围产期传播”“垂直传播”“母婴阻断”“宫内感染”“替比夫定”及“素比伏”。
1.3 文献筛选、资料提取与方法学质量评价
由2名评价员根据纳入与排除标准独立检索数据库,依据文献标题和摘要排除重复文献。对初步纳入的文献进行全文查找,并应用统一表格提取文献数据,包括干预措施、患者HBV-DNA及ALT基线水平、婴儿免疫方案和研究类型。利用纽卡斯尔-渥太华量表(the Newcastle-Ottawa sale,NOS)对纳入研究进行方法学质量评价,评价内容包括研究人群选择、组间可比性和结果测量,共8个条目,最高得分为9分。
1.4 统计分析
采用Cochrane协作网提供的RevMan 5.3软件和STATA 13.0软件进行统计学分析,计数资料采用相对危险度(RR)及其95%置信区间(CI)作为研究结果的评价指标,计量资料用标准化均数差(SMD)及其95%CI表示。首先采用χ2检验对纳入研究进行异质性检验,检验水准为α=0.1,并采用I2对异质性进行定量分析,I2≥50%表示存在异质性。如各研究结果间无异质性,采用固定效应模型进行Meta分析。如各研究结果间有统计学异质性,则进一步分析异质性来源,在排除明显临床异质性的影响后,采用随机效应模型进行Meta分析;如异质性过大,则行描述性分析。采用Harbord法检验评估纳入研究的发表偏倚,检验水准设为α=0.05。
2 结果
2.1 文献检索结果
初检出文献285篇,阅读文章标题和摘要及查重后对剩余49篇进一步筛选。通过阅读全文,根据纳入与排除标准,5篇因为妊娠初期或妊娠前给药被排除,10篇因对照组不符或无对照组被排除,6篇因研究类型不符被排除,2篇会议论文与公开发表论文内容重复被排除,4篇服用替比夫定时联合应用乙肝免疫球蛋白被排除,3篇为综述或Meta分析,4篇因主要结局指标不符被排除,最终纳入文献15篇[7-21]。
2.2 纳入文献的基本特征及方法学质量评价
15篇文献均来自中国,共涉及妊娠期妇女2 699例,婴儿2 716例;其中,观察组妊娠期妇女1 380例,婴儿1 388例;对照组妊娠期妇女1 319例,婴儿1 328例。纳入文献的基本特征及方法学质量评价结果见表1。

表1 纳入文献的基本特征及方法学质量评价Tab 1 Basic characteristics and methodology quality evaluation of involved studies
2.3 Meta分析结果
2.3.1 婴儿结局指标:(1)6~12个月时的HBsAg阳性率。15篇文献[7-21]均报告了HBsAg阳性率,各研究间无统计学异质性(P=0.969,I2=0.0%),采用固定效应模型进行Meta分析。结果显示,观察组婴儿6~12个月时的HBsAg阳性率明显低于对照组,差异有统计学意义(RR=0.10,95%CI=0.06~0.17,P<0.000 01),见图1。(2)6~12个月时的HBV DNA阳性率。11篇文献[7-8,10-13,15,17-20]报告了HBV DNA阳性率,各研究间无统计学异质性(P=0.96,I2=0%),采用固定效应模型进行Meta分析。结果显示,观察组婴儿6~12个月时的HBV DNA阳性率明显低于对照组,差异有统计学意义(RR=0.08,95%CI=0.03~0.16,P<0.000 01),见图1。(3)6~12个月时的Anti-HBs阳性率。4篇文献[8,12,15,18]报告了Anti-HBs阳性率,各研究间无统计学异质性(P=0.81,I2=0%),采用固定效应模型进行Meta分析。结果显示,观察组婴儿6~12个月时的Anti-HBs阳性率明显高于对照组,差异有统计学意义(RR=1.10,95%CI=1.06~1.14,P<0.000 01),见图1。(4)新生儿Apgar得分及体质量。①6篇文献[12,15-17,19,21]报告了新生儿Apgar指标,各研究间无统计学异质性(P=0.19,I2=32%),采用固定效应模型进行Meta分析。结果显示,两组新生儿Apgar得分的差异无统计学意义(SMD=-0.04,95%CI=-0.14~0.07,P=0.384),见图2。② 2篇文献[12,17]报告了婴儿体质量,各研究间无统计学异质性(P=0.90,I2=0%),采用固定效应模型进行Meta分析。结果显示,两组婴儿体质量的差异无统计学意义(SMD=0.09,95%CI=-0.05~0.22,P=0.206),见图2。
2.3.2 妊娠期妇女结局指标:(1)抗病毒有效性指标。①11篇文献[7-8,12-15,18-21]报告了妊娠期妇女分娩前的HBV DNA水平,各研究间有统计学异质性(P<0.000 01,I2=99%),采用随机效应模型进行Meta分析。结果显示,观察组妊娠期妇女分娩前HBV DNA水平明显低于对照组,差异有统计学意义(SMD=-3.59,95%CI=-4.87~-2.30,P<0.000 01),见图3。② 6篇文献[8-9,14-15,20-21]报告了妊娠期妇女分娩前的ALT水平,各研究间有统计学异质性(P<0.000 01,I2=95%),采用随机效应模型进行Meta分析。结果显示,观察组妊娠期妇女分娩前ALT水平明显低于对照组,差异有统计学意义(SMD=-0.77,95%CI=-1.47~-0.07,P=0.03),见图3。(2)安全性指标。4篇文献[8,11-12,21]报告了剖宫产率,3篇文献[9,12,15]报告了宫内感染率,3篇文献[9,14,16]报告了CK升高率,3篇研究[12,15,21]报告了不良妊娠发生率。各研究间无统计学异质性,采用固定效应模型进行Meta分析。结果显示,观察组妊娠期妇女宫内感染率明显低于对照组,差异有统计学意义(RR=0.07,95%CI=0.01~0.38,P=0.002);两组妊娠期妇女剖宫产率(RR=1.16,95%CI=1.00~1.35,P=0.05)、CK升高率(RR=3.17,95%CI=1.00~10.08,P=0.05)、不良妊娠发生率(RR=0.69,95%CI=0.44~1.10,P=0.116)的差异均无统计学意义,见图4。

图1 两组婴儿随访6~12个月的HBsAg阳性率、HBV DNA阳性率及Anti-HBs阳性率比较的Meta分析森林图Fig 1 Forest plot of Meta analysis on the comparison of positive rate of HBsAg, HBV DNA and Anti-HBs between two groups of infants with 6-12-month follow-up
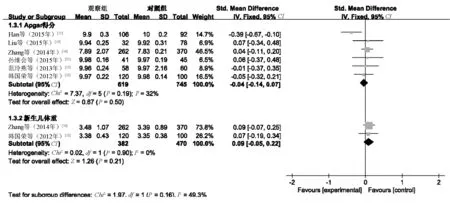
图2 两组婴儿随访6~12月的新生儿Apgar得分、体质量比较的Meta分析森林图Fig 2 Forest plot of Meta analysis on the comparison of Apgar scores and body mass between two groups of infants with 6-12-month follow-up

图3 两组妊娠期妇女抗病毒有效性指标水平比较的Meta分析森林图Fig 3 Forest plot of Meta analysis on the comparison of indices of antiviral efficacy between two groups of pregnant women
2.4 敏感性及发表偏倚分析
将固定效应模型换成随机效应模型计算合并效应量,再进行Meta分析,所得合并效应量OR分别为0.09,(95%CI=0.05~0.16)与0.10(95%CI=0.06~0.18),两者的差异无统计学意义(P>0.05),表明结果敏感性低。利用倒漏斗图评价婴儿随访6~12个月的HBsAg阳性率发表偏倚,结果显示,倒漏斗图各点分布不对称,利用Harbord加权线性回归法对倒漏斗图不对称性进行检验,Harbord法所得P=0.014,提示本研究所纳入的文献存在潜在发表偏倚,见图5。
3 讨论
新生儿标准乙型肝炎免疫预防及母亲有效的抗病毒治疗可显著降低HBV MTCT的发生率[22]。但HBsAg阳性妊娠期妇女分娩的新生儿即使出生后立即给予现有的主、被动联合免疫方案,仍有8%~30%的婴儿发生免疫失败[23-25]。研究结果表明,妊娠患者血清HBV DNA高载量是MTCT的高危因素之一[24]。降低HBV DNA水平是阻断HBV MTCT的关键措施[26]。研究结果证实,当妊娠期妇女血清HBV DNA水平<106copies/ml时,母婴垂直传播的概率会降低30%或彻底阻断母婴垂直传播[27-28]。替比夫定是美国食品药品监督管理局批准的2种治疗感染HBV妊娠期B级药物之一,也是《慢性乙型肝炎防治指南(2015更新版)》中妊娠期HBV感染患者推荐治疗药物(A1)。本研究通过搜集已发表的队列研究,采用Meta方法对具有同质性的多个队列研究资料进行合并分析,以求客观、真实反映已发表的研究结果,指导临床治疗决策的选择。

图4 两组妊娠期妇女安全性指标水平比较的Meta分析森林图Fig 4 Forest plot of Meta analysis on the comparison of security indices between two groups of pregnant women

图5 婴儿随访6~12个月的HBsAg阳性率发表偏倚倒漏斗图Fig 5 Inverted funnel plot of publication bias of HBsAg in infants with 6-12-month follow-up
(1)治疗有效性:Meta分析结果显示,观察组婴儿6~12个月时的HBsAg阳性率、HBV DNA阳性率明显低于对照组,Anti-HBs阳性率明显高于对照组,差异均有统计学意义(P<0.05),说明替比夫定比较可以有效减少MTCT;观察组妊娠期妇女分娩期的HBV DNA、ALT水平明显低于对照组,差异均有统计学意义(P<0.05)。(2)治疗安全性:观察组妊娠期妇女宫内感染率明显低于对照组,差异有统计学意义(P<0.05);两组妊娠期妇女剖宫产率、CK升高率及不良妊娠发生率的差异均无统计学意义(P>0.05)。但因纳入研究较少,样本量较小,其结果有待进一步验证。
本系统评价的局限性:纳入研究均为队列研究,缺少高质量的随机对照试验,试验结果会受到方法学异质性影响;母婴随访时间不统一,在6~12个月之间,会对婴儿HBsAg阳性率、HBV DNA阳性率指标造成一定影响,队列研究中婴儿免疫方案中的药物剂量不完全相同,这些临床异质性会影响分析结果;所有纳入研究均为中英文,无其他语种文献,可能会导致以其他语种形式发表的队列研究未纳入的语种偏倚风险;妊娠期妇女分娩停药后及婴儿随访指标均在12个月内,缺少较长时间随访数据,且纳入安全性评价指标的研究数较少,这些均可能影响对母亲及婴儿安全性的评价结果;所有研究地点均在中国,所有纳入对象均为中国人;倒漏斗图显示,纳入研究存在一定发表偏倚。以上因素均有可能影响本次Meta分析的结果。
综上所述,本次Meta分析结果表明,在高病毒载量慢性乙型肝炎患者妊娠中晚期使用替比夫定能有效阻断HBV MTCT,有效降低妊娠期妇女分娩前的HBV DNA、ALT水平,减少宫内感染概率,且不增加不良反应发生概率。
