以外科方法处理输液港注射座严重外露1例报道
2018-08-02,,,
,, ,
[陆军军医大学(第三军医大学)第一附属医院乳腺外科,重庆 400038]
乳腺癌是目前威胁妇女身心健康的重大疾病。乳腺癌患者根据病情一般需要完成6~8个疗程的辅助化疗,历时近6个月[1]。《静脉治疗技术操作规范》要求,化疗药应从中心静脉输注。输液港(implantable venous access port)是一种完全植入人体内的闭合输液装置,包括尖端位于上腔静脉的导管部分及埋植于皮下的注射座[1]。同经外周静脉置入中心静脉导管(peripherally inserted central catheter,PICC)和中心静脉导管(central venous catheter,CVC)相比,输液港具有留置时间长、维护周期长、导管相关性感染低、不影响生活质量等优势,越来越广泛地应用于临床,已成为恶性肿瘤化疗患者重要的静脉输液装置[1]。输液港成为乳腺癌患者完成多疗程化疗的最佳选择途径,近年来逐渐被国内许多医院的乳腺中心接受并应用于临床[2]。输液港的植入途径有颈内静脉、锁骨下静脉、腋静脉、贵要静脉等。临床上通常采取切开式植入法,即切开颈内静脉所在处皮肤,通过穿刺针、扩皮器、导丝,将导管尖端放入右心房与上腔静脉之间,导管另一端通过皮下隧道与锁骨下埋植的注射座相连,再将专用无损伤针插入注射座,最终完成化疗药物输注等。但输液港使用中,也会出现一些并发症。刘洪等[3]报道注射座外露并发症发生率仅为0.93%。我科自2013年10月开始将输液港应用于乳腺癌化疗患者以来,发生输液港注射座严重外露1例,经外科方法处理后效果良好,输液港延续使用,直至化疗结束。现报告如下。
1 资料与方法
患者,女,33岁,因发现左侧乳腺包块5个月,确诊左乳腺癌2个月,入院行术前新辅助化疗,化疗方案为多西他赛注射液+盐酸表柔比星注射液(即TE方案),于2017年8月22日行右颈内静脉植入输液港,并完成术前第2次化疗。但在2017年9月10日,即输液港植入后第19天,患者出现右胸壁锁骨下方输液港注射座置入处缝线裂开,注射座明显外露,局部皮肤发红(图1)。患者院外无发热,入院查:体温正常,血白细胞和中性粒细胞均正常,立即进行局部消毒、保护裂口、无菌敷料局部覆盖,静脉输入头孢曲松钠进行抗感染治疗。次日,以外科方法对患者进行局部处理,具体做法:以注射座原切口为中心,常规碘伏消毒、铺无菌手术单、进行局部浸润麻醉后,将港体外露处皮肤切缘修剪整齐,取出港体,使用碘伏反复消毒港体,并在原切口旁脂肪层向下分离囊腔,使港体完全植入分离腔中,确认港体植入无误后,插入无损伤碟翼针,抽血见回血通畅,注入肝素生理盐水通畅无阻力,将切口行皮下间断缝合,皮内连续缝合,关闭切口,彻底消毒缝合口和周围皮肤后,用无菌敷料敷盖。继续静脉输入头孢曲松钠,患者未出现不适,局部未发现异常,并通过其他静脉途径完成术前第3次化疗后,于2017年9月13日出院,在化疗间歇期密切随访患者。
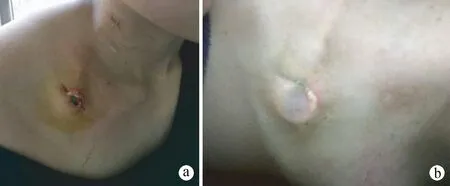
a:输液港植入后第19天,出现注射座明显外露;b:输液港植入第162天,注射座密闭好
图1外科方法处理输液港注射座外露
2 结果
本例患者输液港注射座出现明显外露,经外科方法处理后,效果良好。患者无不适,注射座周围皮肤无红肿,回血好,冲管通畅,保证了输液港的连续使用,使化疗顺利进行,患者完成全部6个疗程化疗后,行颈内静脉超声检查无血栓形成,于2018年1月31日取出输液港,该输液港在体内留置时间为162 d。
3 讨论
乳腺癌是一种威胁妇女身心健康的重大疾病,绝大多数乳腺癌仍采取以手术为主的综合治疗,新辅助化疗的出现,使乳腺癌患者需在手术前后进行多个疗程化疗,需持续4~6个月,如果行赫赛汀治疗,则会持续2年左右时间,因此输液通道对乳腺癌化疗患者至关重要[4-5]。由于化疗药物是腐蚀性药物,应从深静脉输注,经外周静脉置入中心静脉导管,其留置时间有限,维护周期短,局部护理较繁琐,且导管暴露在外,易发生导管相关性血流感染(catheter related blood stream infection,CRBSI),对患者而言,舒适度降低,不能沐浴,影响生活质量和社会角色功能。
输液港具有留置时间长、维护周期长、导管相关性感染低、不影响生活质量等优势,越来越广泛地应用于临床,已成为恶性肿瘤化疗患者重要的静脉输液装置,是乳腺癌患者完成多疗程化疗的最佳选择途径,近年来逐渐被国内许多医院的乳腺中心接受并应用于临床[2]。输液港应用无损伤针经皮肤置入封闭的注射座,形成输液通路,因其操作步骤少、损伤小、维护少、增加了患者活动的自由度而优于外周静脉导管[6]。此外,输液港不仅能解决患者长期输液问题,保持最低的维护频率,降低并发症发生率,更为可贵的是有助于维持患者自我形象的完整,保护患者隐私,明显提高了患者的生活质量,满足患者对尊重的需求,已被越来越多的乳腺癌患者所青睐[7]。但由于其价格较昂贵,在很多地区尚未将其纳入医保报销范围,故目前尚未广泛用于临床。输液港的植入操作需要外科医生参与,其术后并发症的发生与外科医生的操作、护士对输液港的维护、患者及家属的依从性等都有一定关系。在输液港植入和使用中会发生各种并发症,其中输液港注射座外露的文献报道较少。刘洪等[3]报道注射座外露并发症发生率仅为0.93%;王寅欢等[8]报道2例,1例港体外露皮肤破溃比较严重给予拔港,另1例经过换药处理后继续使用;程琳等[9]报道2例输液港植入患者,1例因迁延不愈合,输液港外露而取出,另1例因胸壁软组织条件良好,将皮下埋置的输液港向侧方移位并注意保留皮瓣厚度0.8 cm后愈合。而本例患者输液港注射座皮肤裂开,注射座外露范围为5.0×3.0 cm,属于严重外露,经仔细察看注射座周围皮肤情况,排除感染,决定不拔除输液港,而是以外科方法,将注射座所处的位置和深度进行适当调整,再缝合皮肤。经随访,效果良好,保证了输液港的连续使用。
本例患者体型偏瘦,从右颈内静脉置入导管的切皮位置偏高,进而使输液港注射座的位置紧靠锁骨处,而且注射座植入位置的囊袋也较为表浅,因而在患者活动、用力、衣物磨擦等因素作用下,使皮肤表面张力持续增加,则易导致注射座皮肤缝合处裂开,甚至感染发生。故医生在操作前,要认真评估,根据患者身高、体质量、胖瘦、局部组织情况以及病情选择合适的输液港植入方式。操作时把握好导管放置的切皮位置和注射座植入的位置,掌握好囊袋深浅度,注射座埋置于皮下组织的厚度以0.5~1 cm为宜[10]。护士在患者治疗间歇期,尤其在携带输液港最初的7~10 d内,要隔日察看伤口,以便及时发现问题并处理。一旦出现注射座外露,也不应急于拔除输液港,本例通过外科方法很好地处理了输液港注射座严重外露问题,保证了输液港的连续使用,确保了化疗的顺利进行,提高了患者满意度。
