巨大多房性前列腺囊腺瘤切除1例报道
2018-08-01左文仁朱清毅丛小明魏云飞
左文仁,朱清毅,张 扬,丛小明,魏云飞
(1.南京中医药大学第一临床医学院,江苏南京 210023;2.南京中医药大学附属医院泌尿外科,江苏南京 210000)
巨大多房性前列腺囊腺瘤(giant multilocular prostatic cystadenoma GMPC)是一种前列腺组织来源十分罕见的良性肿瘤。自1990年国外WATANABE等[1]首次描述本病以来,迄今为止国内外文献报道仅30余例。2017年6月我院治疗中心收治GMPC患者1例,成功行“盆腔肿瘤切除术”,术后患者恢复良好。结合文献复习讨论,现报道如下。
1 病例报告
患者男性,71岁。2017年2月外院体检查B超示:前列腺增生,内见低回声结节。2017年5月查血tPSA 11.6 ng/mL,fPSA 4.01 ng/mL;2017年6月入院后查血tPSA 11.47 ng/mL,fPSA 3.96 ng/mL。自诉有尿频、尿不尽1年余,夜尿4次左右,大便正常。直肠指检:直肠前方可触及巨大包块,质偏韧,表面光滑,无触痛,前列腺触诊不清,指套无血染。生化检测:肌酐120.2 umol/L,糖8.43 mmol/L,尿酸448.7 μmol/L。3.0TMRI前列腺平扫+增强示:盆腔巨大囊实性病变,考虑恶性占位,精囊来源生殖细胞瘤可能(图1A);胸部CT及全身和局部骨显像未见异常。既往有5年糖尿病病史,2006年因左肾血管平滑肌脂肪瘤于外院行左肾切除术。
在B超定位下,经会阴分别于前列腺左、中、右(1-3)侧穿刺前列腺组织各1针、盆腔肿块2针穿刺活检。病理示:前列腺组织(图1B),个别小腺体周基底细胞缺失。免疫组化:个别小腺体周围CKH(-),P63(-),P504s(弱+)。
2017-06-27在开放下行盆腔肿瘤切除术,术中见盆腔右侧固定囊实性包块,与盆底及前列腺临近,粘连严重,部分区域无明显间隙。游离包块与周围组织,完整取出瘤体。术中出血约300 mL,手术时间约130 min。切除盆腔肿物(图1C)呈灰红色,大小为12 cm×9 cm×6.5 cm,表面光滑,可见包膜,切面灰白色,可见大小不等的囊腔,部分区域呈蜂窝状,内充满暗红色或乳白色液体(图1D)。免疫组化:①2号蜡块为腺样及囊性结构被覆上皮细胞表达:PSA(+),NKX3.1(+),PSAP(+);②腺样及囊性结构周围基底细胞表达:P63(+),CKH(+);③间质细胞表达:CD34(+),SMA(+),Desmin(+),ER(+),PR(+)。病理支持诊断为多房性前列腺囊腺瘤。
患者术后1个月门诊复查血tPSA 6.31 ng/mL,fPSA 1.30 ng/mL;盆腔CT平扫+增强:前列腺囊腺瘤术后。
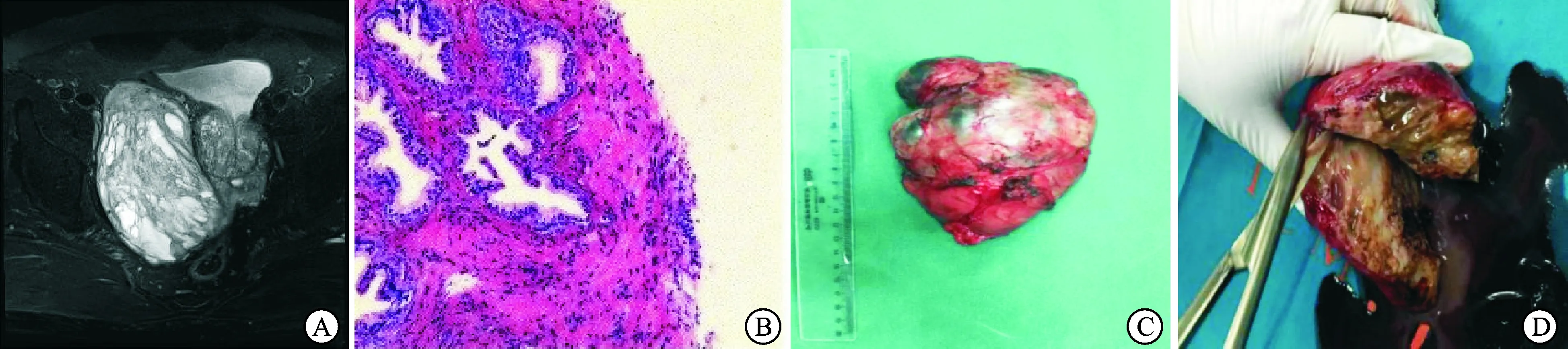
图1患者巨大多房性前列腺囊腺瘤影像学图像
A:MRI图像;B 病理图像(HE,×20);C:切除瘤体大体观;D:瘤体切开剖面观。
2 讨 论
GMPC是一种前列腺来源的罕见良性肿瘤,现有国内报道10余例,国外报道20余例,肿瘤直径大小在5~20 cm,超过10 cm肿瘤仅有报道6例。本例患者肿瘤大小为12 cm×9 cm×6.5 cm,临床罕见。
GMPC患者术前查血PSA多高于正常值。JONG-PIL PARK等[2]对5例已报道的文献分析后认为,PSA的高低与肿块大小并无明显相关性,但术后患者PSA水平一般均有明显下降。有报道分析PSA升高原因可能是由于肿瘤增大,胀大的囊肿内部分腺体破裂,影响微循环系统造成[3]。
虽然前列腺囊腺瘤MRI表现具有特征性,为类圆形多房囊性,体积较大,囊壁较厚,包膜完整,与周围组织境界较清晰。但本病术前影像学检查多提示囊实性病变,难以明确区分囊性还是实性包块,最终确诊仍需手术及病理。
经会阴前列腺穿刺活检可以鉴别GMPC与前列腺癌。有报道1例盆腔肿瘤患者经直肠前列腺穿刺活检后出现高热,予抗生素治疗效果不佳,病情进行性加重[4]。考虑前列腺囊腺瘤内囊液为细菌良好的培养基,经直肠前列腺穿刺后导致脓肿形成。本治疗中心现均在B超定位下行经会阴前列腺穿刺活检术,避免了类似脓肿形成感染的可能。
本例患者盆腔肿块巨大,腹腔镜下肿瘤难以完整切除,故选择开放手术。本病尽早手术完整切除通常不复发。术后3个月随访,肿瘤无复发,长期疗效有待进一步密切随访观察。
