内科胸腔镜治疗结核性胸膜炎的意义*
2018-07-31唐晓媛左慧敏陈国峰李杰文慧兰
唐晓媛,左慧敏,陈国峰,李杰,文慧兰
(赣南医学院第一附属医院 呼吸内科,江西 赣州 341000)
随着临床医学水平的不断提高,内科胸腔镜广泛用于结核性胸膜炎的临床诊断,并取得显著效果。但针对内科胸腔镜能治疗结核性胸膜炎的临床意义及远期效果情况,目前尚无统计数。现统计本院呼吸内科结核性胸膜炎患者的临床资料,分析内科胸腔镜对结核性胸膜炎患者的治疗意义,为结核性胸膜炎的诊治提供更好的临床诊疗规范。
1 资料与方法
1.1 一般资料
对本院呼吸科2014年6月-2016年6月收集的40例诊断为结核性胸膜炎的患者作回顾性分析,年龄20~70岁。治疗组20例,经内科胸腔镜操作后诊断为结核性胸膜炎者。其中,男12例,女8例,年龄21~68岁,平均48岁;左侧胸腔积液9例,右侧胸腔积液11例。对照组20例,经常规胸腔穿刺术后由胸水常规、生化化验、胸水腺苷脱氨酶、胸水细胞学及结核菌素试验结果下而临床诊断结核性胸膜炎者。其中,男10例,女10例,年龄20~70岁,平均55岁,左侧胸腔积液9例,右侧胸腔积液11例。
纳入标准:①胸片、胸部CT、B超确诊为单测胸腔积液,非严重粘连及局限性包裹性胸腔积液;②入院前院外无胸腔穿刺术史;③合并症对结核性胸膜炎治疗无明显干扰;④结核性胸膜炎的诊断依据《实用内科学》(第13版)中的《结核性胸膜炎》相关诊断标准[1]。
1.2 治疗方法
对照组入院后行相关实验室及辅助检查,患者于入院后次日行胸腔穿刺术,首次胸穿不超过600 ml。后根据B超定位情况行胸腔穿刺术,每次尽可能多的抽取胸水,合并分隔、粘连患者胸腔灌注尿激酶5万u,待胸水常规、生化、胸水腺苷脱氨酶、胸水细胞学结果与结核菌素试验回报后而临床诊断为结核性胸膜炎后给予规范四联抗结核(异烟肼、利福平、乙胺丁醇、吡嗪酰胺)治疗,并给予辅助护肝处理,符合出院标准后出院。治疗组患者入院完善相关化验与检查后于入院次日进行内科胸腔镜检查(日本奥林巴斯TYPE-240)。术前常规给予肌肉注射盐酸布桂嗪注射液100 mg镇痛,定位切口处给予常规消毒及2%盐酸利多卡因5 ml局部浸润麻醉,于定位范围内给予切开皮肤1 cm,钝性分离皮下软组织并突破胸膜,随后经切口置入胸腔镜Trocar,拨出Trocar内芯后插入胸腔镜,可见病变进行直视活检后,对有包裹性积液及胸膜粘连的患者,使用活检钳钳取粘连带组织,打开包裹的腔隙,吸出残留积液,在术中对患者的积液进行充分引流;活检钳剥离脏、壁层胸膜表面增厚膜,脏层胸膜附着物若不能完全剥离,予以多点钳取,术后拨出胸腔镜Trocar,并留置胸腔闭式引流管,确认胸腔内气体吸收后拔出胸腔闭式引流管,之后根据B超定位情况行胸腔穿刺术,每次尽可能多的抽取胸水,合并分隔、粘连患者胸腔灌注尿激酶5万u。病理结果回报确诊后给予同对照组的四联抗结核方案治疗及辅助护肝处理,符合出院标准后出院。
1.3 出院标准
①入院时不适症状已好转,体温正常;②胸部X线提示胸腔积液已吸收或少量胸腔积液;③胸部B超提示胸液基本吸收或液性暗区< 20.00 mm,不能定位抽液;④可耐受抗结核治疗,治疗中未观察到严重副作用。
1.4 随访
所有患者出院后均到当地结核病防治所继续规范诊治,均给予电话跟踪患者用药,依从性好者纳入,治疗后第12个月,返院行64排胸部CT。
1.5 测量方法
根据患者住院时间,计数住院日,单位为d(出院当天日不算)。统计两组患者在院期间共行的胸腔穿刺术的次数,其中包括内科胸腔镜术。用直尺+圆规测量CT上胸膜肥厚明显的三处的厚度,单位为mm,精确到0.01 mm,取其平均值。
1.6 统计学方法
采用SPSS 24.0软件包进行分析,计量资料以均数±标准差(±s)表示,采用两独立样本t检验分析,以P<0.05为差异有统计学意义。
2 结果
治疗组和对照组的平均住院天数分别为(9.55±1.63)和(13.60±3.59)d,治疗组和对照组平均行胸腔穿刺术次数为(1.50±0.76)和(2.80±0.99)次,治疗12个月后的胸膜CT上平均胸膜肥厚度分别为(0.15±0.09)和(2.30±0.13)mm。治疗组患者平均住院日、在院行胸腔穿刺术的次数较对照组减少,两组比较差异有统计学意义(P<0.05)。比较两组患者治疗12个月后胸膜的肥厚度,治疗组肥厚度较对照组轻,差异有统计学异意义(P<0.05)。见附表。
附表 两组患者住院天数、胸腔穿刺数和肥厚度的比较 (±s)Attached table Comparison of hospitalization day,the numbers of thoracic punctures and pleural fertilizer thickness between the two groups (±s)
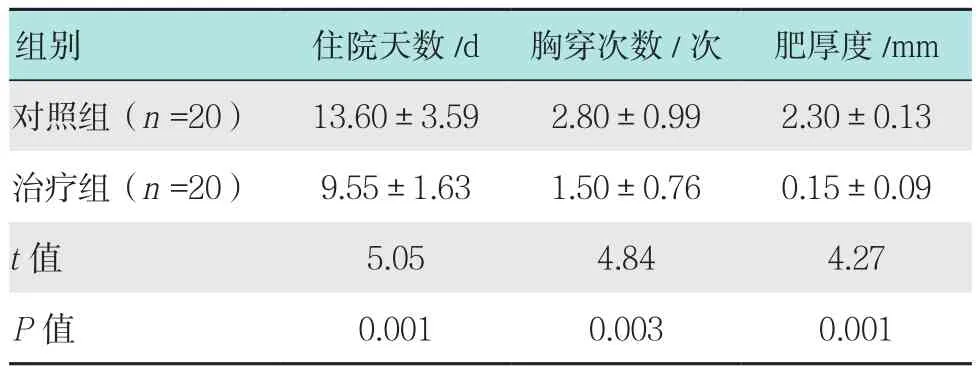
附表 两组患者住院天数、胸腔穿刺数和肥厚度的比较 (±s)Attached table Comparison of hospitalization day,the numbers of thoracic punctures and pleural fertilizer thickness between the two groups (±s)
组别 住院天数/d 胸穿次数/次 肥厚度/mm对照组(n =20) 13.60±3.59 2.80±0.99 2.30±0.13治疗组(n =20) 9.55±1.63 1.50±0.76 0.15±0.09 t值 5.05 4.84 4.27 P值 0.001 0.003 0.001
3 讨论
结核性胸膜炎属于肺结核病5大类型的V型,是结核菌累及胸膜的一种表现,多项临床研究发现[2-4],结核性胸膜炎可在短时间内因胸水中纤维蛋白细胞碎片、纤维素遮盖胸膜表面,影响淋巴管排出胸腔积液,造成胸膜增厚、包裹甚至分割样改变,当病变胸膜增厚、干酪灶及(或)粘连带广泛形成时,则会严重影响病变组织中的药物浓度,降低抗结核药物的杀菌效果,导致难治性胸腔积液的出现。如不能及时有效的早期诊断,病变胸膜成包裹、增厚,容易导致肺通气功能不同程度受损[5]。所以结核性胸膜炎患者需一种尽快诊断、尽快治疗、尽快引流出胸水及控制胸水渗出和减少停留时间的诊治方法。从大量临床研究表明,内科胸腔镜术操作简单,安全性高,对胸腔积液的病因诊断具有重要临床价值,其在可视下获得胸膜病变灶以组织送检,确诊阳性率高达91%~100%[6-7],且内科胸腔镜可一次性引流胸腔内胸水,并可对包裹的胸水或胸腔内的粘连带给予分离、切割、挟除,可大大减少胸膜粘连及胸膜肥厚[8]。从临床分析可见,在内科胸镜下诊治的结核性胸膜炎患者比常规诊断性或经验性抗结核治疗后的胸膜肥厚度轻,内科胸腔镜可有效减少胸膜粘连。另外本研究显示使用内科胸腔镜诊治的患者,其住院日及在院行胸腔穿刺术次数减少,这可能与患者在入院后给予一次性大量胸水引流后患者症状缓解更快,对抗结核药物吸收效率更高有关,胸水渗出更易得到控制。目前结核性胸膜炎多采用有效抗结核基础上多次反复抽液治疗。有报道多数患者一次性清理彻底,可明显缩短住院日[9-10],而内科胸腔镜一次操作,对结核性胸膜炎患者同时起到诊断和治疗的双重作用[11-12]。笔者通过临床分析结果表明,内科胸腔镜可减轻结核性胸膜炎患者需要多次、反复胸穿的次数,从而减轻患者的痛苦和操作风险,同时能显著缩短患者的住院日。近期国内也有报道[13],采取胸腔镜联合胸腔闭式引流术可对结核性胸膜炎进行有效诊断和有效治疗,并可引起结核性胸膜炎临床路径中住院日的正变异。
综上所述,内科胸腔镜作为一种微创的检查方法,具有操作简单、损伤小和并发症少的优点[12,14],且在结核性胸膜炎的治疗价值上也是非常有意义的,能够减少患者后期胸膜肥厚的产生,可减少住院日,控制肺功能的减损[11,15-17]。临床上若患者胸水性质考虑或拟诊为结核性胸膜炎,建议优先考虑内科胸腔镜进一步诊治,对患者长远治疗上更有益处。
