主动脉粥样硬化合并动脉瘤致横贯性脊髓梗死:1例报告及专家解读
2018-07-27万文斌陈增爱管阳太
万文斌,郝 勇,徐 群,陈 莺,陈增爱,管阳太
1. 上海交通大学医学院附属仁济医院神经内科,上海 200127 2. 上海交通大学医学院附属仁济医院影像科,上海 200127
1 病例报告
1.1 主诉
患者,男性,82岁,因“反复双下肢麻木、无力3 d”于2015年12月3日就诊于上海交通大学医学院附属仁济医院神经内科。患者行走时突发双下肢麻木、无力,休息数分钟后症状逐渐好转并恢复至基本正常。此后,患者再次出现双下肢麻木、无力,不能站立、行走,并伴有二便障碍,症状持续不能缓解。
1.2 既往史
间断头晕7年余,每次发作持续数分钟,未予重视及治疗。高血压史多年,血压最高时收缩压为 180 mmHg(1 mm Hg = 0.133 kPa),舒张压为100 mmHg,未接受规范的降压治疗。有吸烟史和饮酒史40年。
1.3 神经系统查体
高级皮质功能及颅神经检查无特殊异常,颈软;双上肢肌力为5级,双下肢肌力为0级,双下肢肌张力减退,双下肢腱反射未引出;第8胸髓节段以下针刺觉消失,双侧髋关节以下振动觉、运动觉、位置觉消失,双侧病理征及Kerning征未引出。
1.4 实验室检查
血风湿免疫抗体、肿瘤标志物、维生素B12和叶酸水平以及出凝血功能均未见明显异常。
腰椎穿刺结果:脑脊液压力为18 cm H2O(1 cm H2O = 0.098 kPa);脑脊液中白细胞计数为8×106/L,红细胞计数为13×106/L,蛋白含量为 2 078 mg/L,糖含量为 3.83 mmo/L,氯含量为 128 mmol/L(同步测血糖为 7.1 mmol/L,血氯为108 mmol/L);脑脊液中免疫球蛋白(immunoglobulin,Ig)G 含量为 253 mg/L,IgA为 32.1 mg/L,IgM 为 1.16 mg/L,脑脊液寡克隆区带阴性;真菌涂片、乳胶凝集试验均为阴性;自身免疫性脑炎相关抗体、抗视神经脊髓炎(neuromyelitis optica,NMO)抗体均为阴性。
1.5 影像学检查
1.5.1 脊髓磁共振成像(magnetic resonance imaging,MRI)
下胸髓及腰段脊髓略肿胀伴异常信号,T2加权成像横断位显示病灶位于脊髓中央,呈“H”形高信号(图1),颈髓信号未见明显异常。
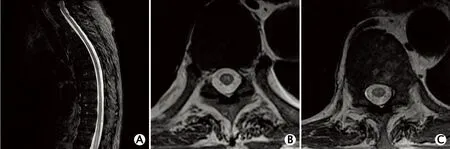
图1 1例82岁男性脊髓梗死患者的脊髓磁共振成像(magnetic resonance imaging,MRI)检查结果:下胸髓及腰段脊髓略肿胀伴异常信号,T2加权成像横断位显示病灶位于脊髓中央,呈“H”形高信号,颈髓信号未见明显异常。A:胸段脊髓矢状位T2加权成像。B:第10胸髓节段轴位T2加权成像。C:第12胸髓节段轴位T2加权成像。
1.5.2 头颅、颈动脉及主动脉计算机断层成像血管造影(computed tomography angiography,CTA)
头颅CTA显示颅内动脉粥样硬化,右侧大脑中动脉M1段狭窄,右侧椎动脉V4段狭窄。颈动脉CTA显示双侧颈动脉分叉部及颈内动脉起始段粥样斑块伴管腔40%~50%狭窄,双侧颈内动脉C3~C6段管壁弥漫性钙化。胸部CTA显示主动脉弓局段外壁瘤样扩张及粥样硬化,内壁多发溃疡伴附壁血栓(图2)。
1.6 诊断和治疗
患者以双下肢麻木、无力伴二便障碍突发起病,神经系统查体提示第8胸椎平面以下横贯性损害。患者病情反复,首次发作后症状缓解,并可基本恢复正常,但入院前再次复发后症状持续不能缓解,考虑脊髓梗死可能性大。入院后给予抗血小板聚集、调脂稳定斑块以及地塞米松抑制脊髓水肿等治疗。鉴于患者脊髓MRI提示髓内病变,腰椎穿刺检查排除炎症、感染等病变,因此诊断考虑为横贯性脊髓梗死。
进一步完善头颅、颈动脉及主动脉CTA检查,发现脑动脉和颈动脉均有狭窄,伴动脉粥样硬化,主动脉弓局段瘤样扩张伴瘤内血栓形成。
考虑到患者存在主动脉粥样硬化合并动脉瘤,遂转至血管外科接受动脉瘤介入治疗。
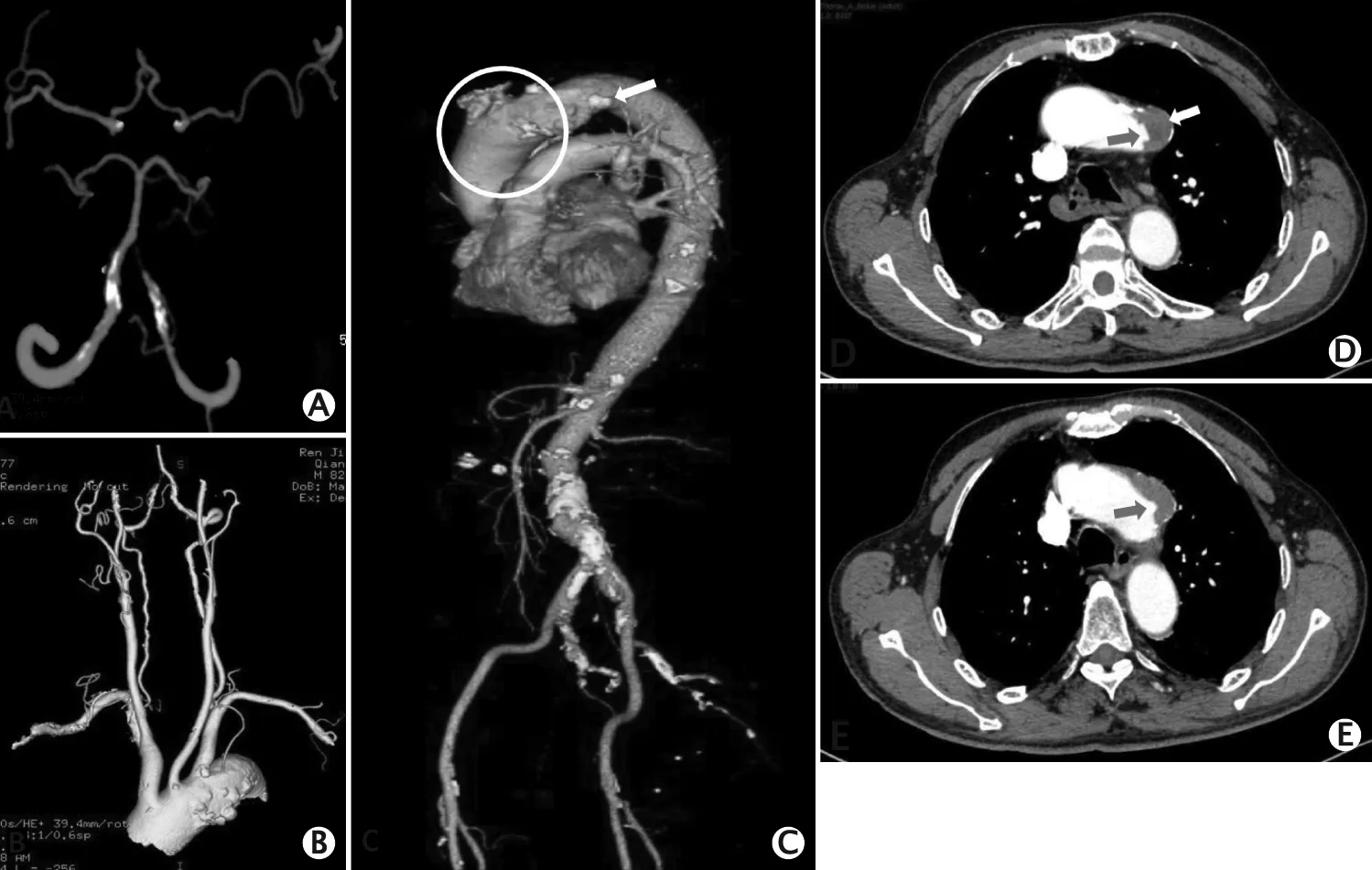
图2 1例82岁男性脊髓梗死患者的头颅、颈动脉及胸部计算机断层成像血管造影(computed tomography angiography,CTA)检查结果。A:头颅CTA,右侧大脑中动脉M1段狭窄,右侧椎动脉V4段狭窄;B:颈动脉CTA,双侧颈动脉分叉部及颈内动脉起始段粥样斑块伴管腔40%~50%狭窄,双侧颈内动脉C3~C6段管壁弥漫性钙化;C、D、E:胸部CTA,主动脉弓局段外壁瘤样扩张及粥样硬化,内壁多发溃疡伴附壁血栓。
2 专家解读
2.1 临床讨论(上海交通大学医学院附属仁济医院神经内科,管阳太 教授)
脊髓血管吻合成网、血供丰富,且脊髓灰质、白质对缺血的耐受性高于脑组织[1],因此脊髓梗死发生率远低于脑梗死,这也使临床工作者对其认识较为有限。由于脊髓内部结构细小而缜密,因此较小的血管病变即可引起明显的症状。脊髓的横向血供包括沿脊髓前正中沟走行的脊髓前动脉和沿脊髓后外侧裂走行的2条脊髓后动脉,前者供应脊髓横截面前2/3区域,包括脊髓灰质前角、侧角和后角基底部以及灰质前后联合、前索和侧索[1],脊髓后动脉供应脊髓横截面后1/3区域,包括脊髓后角、后索和延髓背侧部。因此,脊髓梗死的临床表现可按受累血管分布分为脊髓前动脉综合征、脊髓后动脉综合征、中央动脉综合征以及横贯性脊髓梗死[1]。脊髓纵向血供大体可分为上(第1颈髓节段~第2胸髓节段)、中(第3胸髓节段~第8胸髓节段)、下(第9胸髓节段~第12胸髓节段、腰髓膨大及脊髓圆锥)3个区段,其中脊髓上区段血供主要来源于椎动脉分支,中区段接受肋间动脉发出的脊髓被根动脉供血,下区段血供主要来自于肋间动脉或腰动脉的大前根动脉,而中、下区段均属于主动脉供血区[2]。脊髓前动脉的分布在腰骶部最密集,其次为颈部,胸部最少[2]。由于脊髓胸段管径较细,且脊髓中央动脉在胸髓节段的分布最少,因此脊髓梗死的病变部分多见于胸髓[1-2]。
本例患者为老年男性,急性起病,病情反复发作并迅速达到高峰,主要表现为突然起病的双下肢麻木、无力,并伴有二便障碍。基于首次发病呈脊髓短暂性缺血发作样表现,再次发作时症状持续不能缓解,结合神经系统查体结果,定位于第8胸髓水平;由于双侧皮质脊髓束、双侧脊髓丘脑束、双侧后索均受累,呈脊髓休克表现,因此提示病变分布广泛,呈完全性横贯性脊髓损害。脊髓MRI亦证实病变所在部位,并排除脊髓压迫性病变。
本例患者的发病特点符合脊髓血管病变的特点,而不考虑与变性、营养代谢、遗传、中毒相关。脑脊液检查结果提示蛋白含量增加、白细胞计数增加,需考虑免疫相关、炎症、感染等病变,但患者在短期内出现病情复发和缓解,此特征与炎症、感染病变均不相符。考虑到患者既往有高血压史和吸烟饮酒史,存在动脉硬化危险因素,且CTA检查进一步证实其存在动脉粥样硬化依据,故诊断考虑为脊髓梗死,病变范围累及下胸段及腰段脊髓。
引起脊髓梗死的病因众多,包括主动脉疾病、动脉粥样硬化、动脉源性或心源性栓塞、动脉夹层、血液高凝状态、动脉炎、减压病、冲浪等剧烈运动、血流动力学改变等,此外仍有1/3脊髓梗死的病因未明[3]。主动脉病变是引起脊髓梗死的最常见原因,包括主动脉破裂、主动脉夹层动脉瘤、动脉血栓形成[4]。本文报道的这例患者为老年男性,存在吸烟饮酒史等动脉粥样硬化危险因素;其胸腰段脊髓横贯性缺血病变说明脊髓前后动脉均存在供血障碍。由于胸腰段脊髓前后动脉分别接受相应区段主动脉供血,因此提示本例患者存在主动脉病变可能。CTA亦证实患者主动脉弓局段外壁有瘤样扩张和粥样硬化,内壁多发溃疡伴附壁血栓,此外还可见脑动脉和颈动脉粥样硬化伴节段性管腔狭窄及钙化。因此,本例患者首次发病由脊髓动脉短暂性缺血发作所引起,再次发病时发生脊髓梗死,考虑其病因为主动脉疾病(主动脉粥样硬化合并动脉瘤导致脊髓缺血)。
在鉴别诊断方面,脊髓梗死应与急性横贯性脊髓炎(acute transverse myelitis,ATM)、 脊髓型多发性硬化、脊髓髓内肿瘤、亚急性联合变性(subacute combined degeneration,SCD)、视神经脊髓炎谱系疾病(neuromyelitis optica spectrum disorder,NMOSD)、急性播散性脑脊髓 炎(acute disseminated encephalomyelitis,ADEM)等进行鉴别[5-11]。ATM发病前多有上呼吸道感染、发热病史,呈急性起病,但无反复发作表现[5],因此与本病例的临床表现不符。脊髓型多发性硬化的临床表现多样,病程可表现为复发与缓解交替出现,腰椎穿刺检查可见脑脊液寡克隆区带阳性,但脊髓MRI影像多表现为白质内散在分布的小片状高信号影[6],这与本例患者脑脊液寡克隆区带阴性及MRI影像表现为长节段分布不符。脊髓髓内肿瘤多表现为慢性病程,且临床表现多样,但亦可因肿瘤内血管突发病变而呈急性病程,脊髓MRI及脑脊液脱落细胞检查可予以鉴别[9]。SCD为慢性起病,呈缓慢进行性加重,病变多分布于脊髓后索、侧索,以深感觉障碍为主要表现[10]。上述表现均与本例患者的脊髓横贯性受累表现不符,且入院后患者血清维生素B12水平正常。鉴于本例患者的MRI提示胸腰段长节段脊髓病变,因此还需与NMOSD进行鉴别。髓鞘少突胶质细胞糖蛋白(myelinoligodendrocyte glycoprotein,MOG)抗体相关的NMOSD好发于胸腰段,但本例患者的起病特点及辅助检查结果均与NMOSD不符。
脊髓梗死无特效治疗手段,目前只有少数针对脊髓梗死病因的治疗方法[12]。脊髓梗死的治疗原则与脑梗死相似[13],并需特别注意患者血压的波动。对于低血压者,应纠正其低血压以维持动脉血流灌注水平;在急性期可根据病情严重程度选择使用脱水剂以减轻脊髓水肿。本例患者入院后接受了抗血小板聚集、调脂稳定斑块以及减轻脊髓水肿等治疗。考虑到患者存在主动脉粥样硬化合并动脉瘤,遂转至血管外科接受动脉瘤介入治疗。
2.2 影像学讨论(上海交通大学医学院附属仁济医院影像科,陈增爱 教授)
病史及仔细的体格检查是诊断脊髓病变的重要步骤,有助于横向及纵向的定位诊断。影像学检查尤其是MRI检查在脊髓病变诊断中具有重要作用,能够通过明确脊髓病变的部位、受累范围、有无强化等,以进一步指导临床定位及定性诊断[7]。因此,当临床表现及神经系统体征提示脊髓病变时,应首先考虑进行影像学检查,MRI检查更是首选的影像学检查,并依据病变特点及患者病情决定是否需同时完善MRI增强检查。在判读MRI影像时,需注意病变位置(横向、纵向位置)、病变范围(横向、纵向范围)以及有无脊髓肿胀或萎缩、有无强化、有无椎管内髓外病变等[7]。然而,临床上有许多病变缺乏特异性的影像学表现而难以定性,且MRI在发现急性脊髓梗死方面并不敏感,因此需紧密结合临床表现及实验室检查结果,通过综合分析以明确诊断。
本例患者的脊髓MRI影像表现为自下胸髓至腰骶段的长节段脊髓T2加权成像高信号,呈略肿胀表现,且腰段肿胀尤为明显,同时MRI增强扫描未见明显强化表现,遂考虑为非占位性病变。结合患者急性起病的特点,需考虑脊髓血管病变、脊髓特异性或非特异性炎症。本例患者的MRI横断位T2加权成像可见“H”征及“猫头鹰眼”征(图1),以灰质受累为主,因此考虑脊髓梗死可能。与脊髓灰质相比,脊髓白质更易受到缺氧的损害,这与解剖学上脊髓前角血供更为薄弱有关。由于弥散加权成像(diffusion weighted imaging,DWI)对超早期脑梗死的诊断有着极高的敏感度,因此如果临床怀疑脊髓梗死,则建议增加DWI检查,有助于诊断与鉴别诊断。然而,DWI检查对脊髓梗死的敏感度远低于脑梗死,究其原因部分是因为图像易变形。脊髓梗死的MRI影像表现多样,早期病变的脊髓节段呈肿胀表现,可出现T1加权成像低信号、T2加权成像高信号、DWI高信号,但增强后通常无强化;脊髓轴位T2加权成像可见“猫眼”征或“蛇眼”征,提示脊髓前动脉梗死[14];矢状位T2加权成像见脊髓背侧条状高信号,轴位T2加权成像见后索高信号,提示可能同时存在脊髓后动脉梗死。本例患者的轴位T2加权成像可见类似于急性横贯性脊髓炎的影像学表现,提示脊髓前后动脉可能均有受累。脊髓梗死亚急性期可见病灶强化,慢性期则出现脊髓萎缩和软化。
血管成像影像学检查有助于明确脊髓梗死的病因[15]。主动脉病变是脊髓梗死的最常见病因[16]。本例患者胸部CTA检查可见主动脉粥样硬化、动脉壁瘤样扩张、内壁多发溃疡伴附壁血栓形成,这也为诊断脊髓梗死提供了病因学支持。然而,脊髓梗死责任血管往往与脊髓梗死病灶相距甚远,例如梗死可由主动脉节段性分支动脉内的血栓或栓子造成,而非梗死部位的直接供血动脉病变所引起。此外,本例患者的脊髓MRI轴位成像显示脊髓胸段以前角受累为主,而脊髓腰段则受累范围广泛,由此提示脊髓下胸段病变由脊髓前动脉受累所致,而脊髓腰段病变则由脊髓前后动脉受累所致;此结果与患者神经系统查体发现的双侧锥体束、双侧脊髓丘脑束、双侧脊髓后索等横贯性脊髓损伤表现相符。
MRI诊断脊髓梗死时需与硬脊膜动静脉瘘、NMOSD和脊髓型多发性硬化等疾病进行鉴别[11,17-18]。本例患者表现为长节段脊髓病变,首先应注意与NMOSD,尤其是与抗MOG抗体介导的NMOSD进行鉴别[11];但结合患者病情特点及脑脊液检查结果,可排除NMOSD。脊髓型多发性硬化的脊髓MRI影像大多表现为病灶长度不超过2个脊髓节段且多不对称,病灶面积小于脊髓横截面的一半,活动期呈斑片状、环状强化[17],这也与本例患者的MRI检查结果不符。本例患者的MRI影像上,未在脊髓后部硬膜内见到匐行性流空的血管影,结合临床表现可排除脊髓硬脊膜动静脉瘘的可能性;此外,本例患者的脊髓略有肿胀表现,需注意与脊髓肿瘤相鉴别,但结合发病特点以及无明显强化表现可排除肿瘤诊断。由此可见,从影像学信息中提取疾病的特异性影像学表现,并结合临床表现,可以最终作出精确的诊断。
3 要点小结
脊髓梗死较为少见,其中以脊髓前动脉梗死相对常见,临床上呈急性起病,可存在病变部位根痛、病变部位以下从发病初期的迟缓性瘫痪转变为痉挛性瘫痪、感觉障碍以及二便功能障碍等临床表现。MRI检查是脊髓病变的首选辅助检查手段,但由于存在“异病同像”现象,在对病情缺乏了解的情况下,往往难以作出精确的诊断。因此,虽然MRI检查对脊髓梗死的诊断及鉴别诊断具有重要价值,但仍需与临床表现及其他辅助检查结果相结合,才能避免误诊和漏诊。
