老年闭合性脑外伤致外伤性脑梗死11例临床分析
2018-07-27
北京市第一中西医结合医院脑病科,北京 100026
外伤性脑梗死是继发于脑外伤的重要并发症,据统计,其总体死亡率达43.8%[1],预后不佳。一项研究表明,2.1%(21/986)的脑外伤患者发生外伤性脑梗死,且具有高致残率和高死亡率的特点,因此早期诊断与治疗对预后至关重要[2]。中国目前已经进入老龄化社会,鉴于老年人的生理特点,较轻微的脑外伤就有可能造成严重的不良后果。为此,本研究回顾性分析2011年1月—2017年10月北京市第一中西医结合医院脑病科收治的11例老年闭合性脑外伤致外伤性脑梗死患者的临床资料,旨在探讨老年闭合性脑外伤致外伤性脑梗死的发病特点、诊断和治疗,以期提高临床医师对本病的认识。
1 资料与方法
1.1 病例选择标准
病例纳入标准:(1)年龄≥60岁;(2)外伤性脑梗死发生在闭合性脑外伤之后数小时至数十小时;(3)外伤性脑梗死为急性起病,表现为非外伤直接导致的局灶性神经功能缺损(一侧面部或肢体无力或麻木以及言语障碍等),少数表现为全面性神经功能缺损,症状和体征持续24 h以上,或影像学显示有责任病灶。
病例排除标准:(1)有高空坠落、暴力撞击、车祸等严重外伤史;(2)存在非血管性病因;(3)存在由外伤导致的持续的神经功能损伤症状和体征;(4)脑梗死发生在脑外伤之前;(5)脑梗死发生在脑外伤之后,但2者之间缺乏相关性;(6)头颅计算机断层成像(computed tomography,CT)/磁共振成像(magnetic resonance imaging,MRI)结果提示为脑出血[3]。
1.2 研究对象
研究对象为2011年1月—2017年10月在北京市第一中西医结合医院脑病科接受诊治的符合病例选择标准的11例老年闭合性脑外伤致外伤性脑梗死患者。
11例老年患者的闭合性脑外伤均因自身生理功能衰退而在日常生活中意外发生,脑外伤均较轻微;查体可见头皮损伤及皮下血肿,但未发生脑组织外溢,亦无脑脊液漏,影像学检查未发现颅骨骨折,符合闭合性脑外伤诊断标准[4]。
1.3 研究方法
收集11例老年闭合性脑外伤致外伤性脑梗死患者的年龄、性别、既往史、闭合性脑外伤至外伤性脑梗死的间隔时间、受伤部位及方式、主要临床表现、格拉斯哥昏迷指数、影像学表现、治疗、预后和格拉斯哥预后评分,对临床数据进行回顾性分析。
2 结 果
2.1 一般资料
本研究共入组11例患者,其中男性6例、女性5例;年龄范围为61~95岁,平均年龄为78.9岁,其中60~69岁者2例、70~89岁者8例、≥90岁者1例;自床上跌落到地上而受伤者7例,因受到轻微击打而受伤者2例,摔伤者2例;闭合性脑外伤至外伤性脑梗死的间隔时间为2~69 h,平均间隔时间为30 h;既往患高血压者9例,糖尿病者5例,脑梗死遗留偏侧肢体瘫痪者2例。11例老年闭合性脑外伤致外伤性脑梗死患者的临床资料见表1。
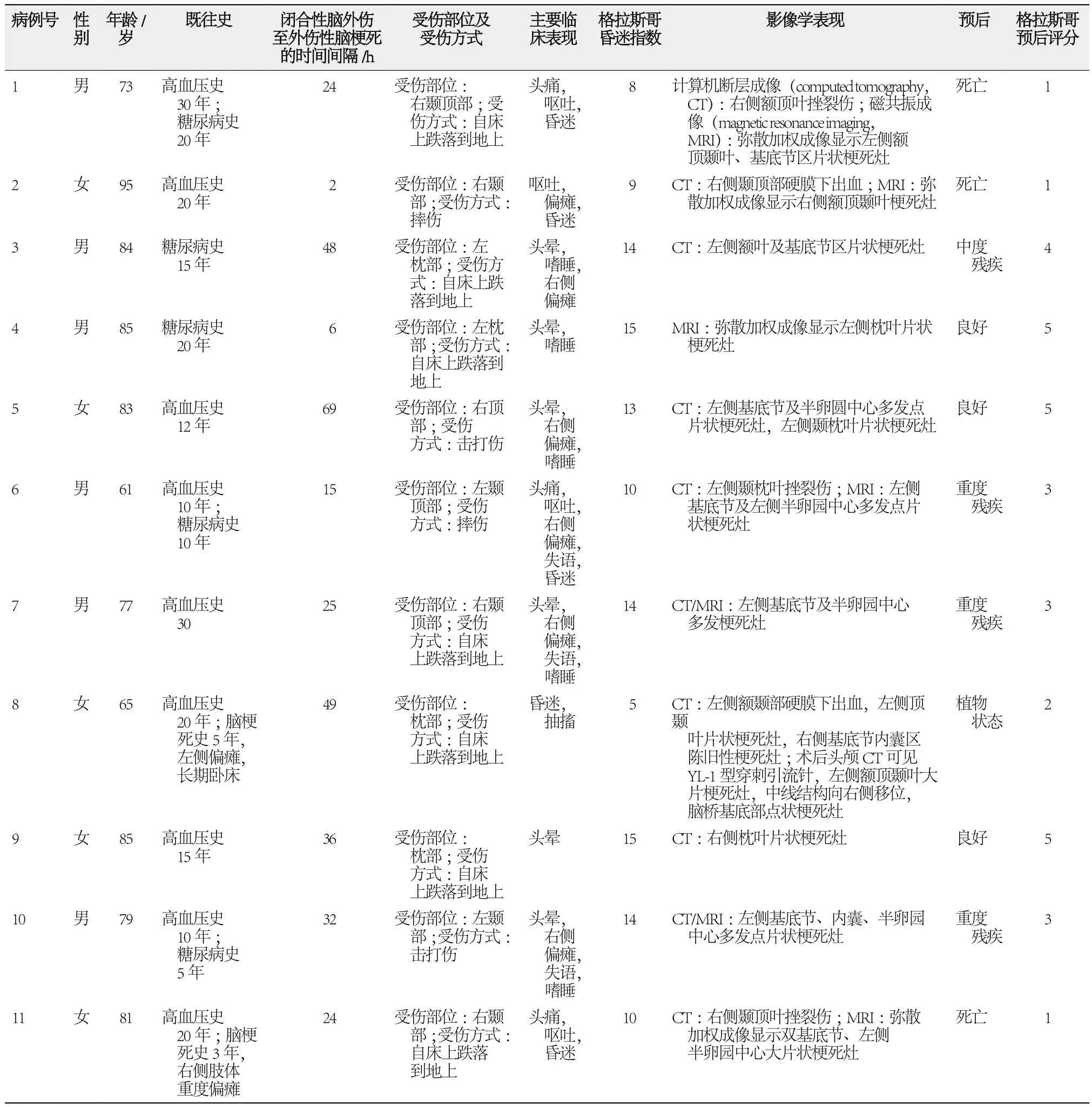
表1 11例老年闭合性脑外伤致外伤性脑梗死患者的临床资料
2.2 临床症状
11例老年患者中,头晕6例,头痛伴呕吐3例,偏瘫6例,运动性失语3例;头部皮肤挫伤9例,头皮下血肿5例;中至深度昏迷者5例,嗜睡者5例,神志清楚者1例;格拉斯哥昏迷指数:3~8分者2例,9~12分者3例,13~15分者6例。
2.3 颅脑病变部位
11例老年患者均接受头颅CT检查。如果患者出现意识障碍或意识障碍水平加重以及头痛、呕吐、失语、肢体瘫痪等症状,则及时复查头颅CT和(或)MRI。11例老年患者均有不同程度的脑萎缩,表现为脑外间隙增大。按脑梗死部位统计,大脑半球大面积梗死2例(其中1例伴脑挫裂伤,1例伴颅内血肿);额叶梗死1例;基底节及半卵园中心多发性梗死5例(其中1例伴颞枕叶梗死);单侧枕叶梗死2例,单侧额顶颞叶梗死1例。按脑梗死部位与脑外伤部位是否同侧进行统计,脑梗死部位与脑外伤部位同侧者9例(其中1例为枕部外伤发生同侧额叶梗死),非同侧者2例。按合并损伤统计,伴脑挫裂伤者3例,伴颅内血肿者2例。
2.4 治疗
对11例老年患者进行改善脑循环、调节血糖、护脑及对症支持治疗。对颅内压升高者,给予脱水降颅压治疗。1例额颞叶梗死伴同侧颅内血肿者接受微创血肿清除手术,术后梗死范围扩大。
2.5 预后
11例老年患者中,急性期死亡3例(死亡率为27.3%),死因为脑疝及多器官功能衰竭;剩余8例患者接受3~6个月随访,其中处于植物状态1例、严重残疾(日常生活不能自理,需要对其进行照顾)3例、中度残疾(尚能独立生活,可在保护下进行工作)1例,另3例恢复良好(基本恢复正常生活及工作)。中至重度以上残疾发生率为45.5%(5/11),死亡及中至重度以上残疾发生率为72.7%(8/11)。格拉斯哥预后评分(1~5分,其中1分为死亡、5分为恢复良好可正常生活):3例为1分,1例为2分,3例为3分,1例为4分,3例为5分。
3 讨 论
外伤性脑梗死是指在外伤引起脑血管内膜损伤的基础上因血栓形成而导致的脑梗死。脑血管内皮损伤可以由外力直接造成,如打击伤、挫伤、对冲伤等,也可由骨折或周围组织发生位移引起血管牵拉所致[5]。手术后,在脑组织复位过程中引起血管牵拉,是导致血管内皮损伤的原因之一。此外,由于老年人普遍存在不同程度的脑萎缩、脑实质减少、脑外间隙扩大,因此受伤脑组织在相对较宽的空间中进行移动和旋转时的剪切力会加重血管的牵拉,加之老年人往往存在脑血管硬化,从而更易造成血管损伤[6-7]。
有研究显示,外伤性脑梗死患者的年龄范围为2~91岁,平均年龄为31.2~38.1岁[8]。据统计,在致伤原因中,车祸和高空坠落等严重复合性损伤占63%~73%;死亡及中至重度残疾发生率为43%~71%[9-11]。有研究[12]观察了50例60~77岁的闭合性脑损伤患者,结果发现死亡及重度残疾发生率为42%,且致伤原因主要为高空坠落、车祸和重物砸伤等。本研究中,11例老年患者的年龄范围为61~95岁,平均年龄为78.9岁,明显大于既往文献报道的结果;致伤原因均为坠床、摔伤或轻微击打伤,无严重复合性损伤;死亡及中至重度残疾发生率高达72.7%,明显高于既往文献报道的结果。本组老年患者的脑外伤大多为轻微外伤,但预后不良比例却高于既往文献报道的结果,推测与老年患者普遍存在脑萎缩、动脉硬化以及多器官功能受损而导致应激能力下降有关,而脑萎缩可能是其最重要的原因之一。由此可见,年龄越大,脑外伤致外伤性脑梗死的死亡及中至重度残疾发生率就越高。
在发生闭合性脑外伤后,往往间隔一段时间后再出现外伤性脑梗死的症状,通常表现为在脑外伤后数小时至数日后出现相应的神经系统症状,而迟发性瘫痪是外伤性脑梗死的一个重要特征,这一点有别于原发性脑损伤[5,13]。一项入组60例患者的观察性研究发现,32例患者在3 d内得到确诊,另28例患者在3~14 d得到确诊[10]。因此,当患者出现新的局灶性神经功能缺失症状时,应仔细观察临床症状和体征,并及时复查头颅CT或MRI,从而有助于早期诊断[14-15]。本研究结果显示,老年闭合性脑外伤与外伤性脑梗死的平均间隔时间为30 h;此间隔时间较短,可能与本组患者是老年人有关。
由于外伤性脑梗死可进一步加重大脑的损害,且脑梗死与脑外伤的治疗原则相左,因此在治疗上相当棘手,应进行综合考虑。在无明显出血倾向的情况下,应尽量慎用或少用止血药物,以防止凝血系统过度激活而加重脑梗死[15]。对于脑挫裂伤、颅内血肿合并脑梗死者,应及时行血肿清除及去骨瓣减压术。本研究中,唯一的1例接受微创血肿清除手术的患者出现脑梗死加重,笔者认为可能与这例患者的颅内血肿较大有关。对于较大的颅内血肿,应实施分次清除更为妥当,以避免造成血管损伤。对于单纯的脑梗死,应以内科保守治疗为主,包括早期应用钙离子拮抗剂(如尼莫地平)[16]、高压氧配合药物治疗[17]、急性期亚低温治疗[18]以及盐酸法舒地尔联合依达拉奉治疗等[19];早期大剂量应用盐酸纳络酮、内皮素受体拮抗剂或奥扎格雷钠[20-21]均有助于改善患者预后,有效促进其神经功能的恢复。
4 总 结
外伤性脑梗死是脑外伤后最严重的继发性脑损伤之一,其预后不良,致残率和死亡率均较高。老年患者在发生闭合性脑外伤后导致外伤性脑梗死的时间间隔较短,且预后不良率更高。因此,充分认识老年闭合性脑外伤致外伤性脑梗死的临床特征,对于预防和及时诊断该病以及改善其预后具有重要意义。
