两种术式对早期宫颈癌患者术后免疫功能的影响
2018-07-24邓晓杨
黄 武,张 勇,邓晓杨
早期宫颈癌多表现为经期延长、经量增多或阴道不规则流血等症状,其致病机制主要为肿瘤侵袭血管,出血量与其侵犯的血管大小相关[1-2]。早期宫颈癌一般采用手术治疗,包括腹、盆腔淋巴结切除术和广泛性全子宫切除术两种[3]。随着微创时代的来临,越来越多的临床医生开始倾向于改良腹腔镜广泛性全子宫切除术、腹腔镜保留神经广泛性子宫切除术等术式[4]。研究证明,恶性肿瘤患者术前会发生免疫抑制及自身免疫监视功能下降等现象,而手术的创伤会进一步导致免疫机能下降,下降程度与手术创伤严重程度有关[5]。本研究通过比较腹式与全腹腔镜广泛子宫切除术对早期宫颈癌患者免疫功能的影响,为临床手术治疗方案制定提供参考。
1 资料与方法
1.1 病例资料 回顾性分析2013年4月~2015年7月笔者收治的40例早期宫颈癌患者,其中20例行腹式广泛子宫切除术,作为对照组,年龄30~68(43.5±4.1)岁,病程 1~6(3.07±0.75)年;20 例行全腹腔镜广泛子宫切除术,作为观察组,年龄30~69(44.3±3.3)岁,病程 1~6(3.10±0.66)年。两组年龄、病程等一般资料比较无统计学差异(P>0.05)。
1.2 病例选择标准 入选标准:确诊为早期宫颈癌,并行广泛子宫切除术治疗;患者及家属签署知情同意书。排除标准:手术前接受其他辅助治疗;合并自身免疫性疾病、心脑血管疾病及其他器质性疾病者;有影响免疫功能评估和术后指标的情况者。
1.3 治疗方法 术前准备与常规宫颈癌根治手术一致,手术选择在患者月经期完全结束之后的3~7 d进行[6]。术前对患者进行临床体征检查,符合手术指征的患者进行肠道准备及阴道擦洗。观察组行全腹腔镜广泛子宫切除术:患者取膀胱截石位,全麻后建立人工CO2气腹,置入腹腔镜器械,探查腹腔及盆腔情况,沿膀胱上的动脉逆向寻找子宫动脉,在髂内动脉分支约1 cm处进行凝固并切断。剪开膀胱子宫腹膜,反折至两侧宫旁组织,剪开阔韧带后叶至股韧带水平位置。处理血管,分离宫旁组织,暴露子宫出血位置,切断主、骶韧带,将子宫上举并摆向对侧,暴露主韧带,双击电凝紧贴主韧带血管将其剪断。切开阴道穹隆,取出子宫。手术中最大限度保留盆腔神经。
对照组行腹式子宫切除术:患者取平卧位,全麻后腹部正中切口,探查腹腔情况,子宫血管、韧带及子宫切除步骤与观察组基本相同。
1.4 观察指标 (1)围手术期指标:统计患者的住院时间和术后引流量;(2)术后膀胱功能障碍:术后3个月对患者进行主观症状调查,主要指标:尿急、尿急相关渗尿、张力性尿失禁、其他类型尿失禁、尿频、尿痛、排尿困难、排尿不尽感、腹压排尿、膀胱感觉功能减退或缺失,其中一项阳性即评定为膀胱功能障碍。(3)免疫功能:分别在手术前和术后第1、3 d早晨,抽取患者空腹静脉血,采用免疫散射比浊法检测IgA、IgG、IgM水平,采用免疫荧光法检测患者外周血T细胞亚群(CD3+T细胞、CD4+T细胞以及CD4+/CD8+)水平。
1.5 统计学方法 应用SPSS17.0软件分析,计量资料以±s表示,组间比较行t检验;计数资料以例和百分率表示,组间比较行χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 围手术期指标比较 观察组的住院时间显著短于对照组(P<0.05),但两组术后引流量无显著性差异(P> 0.05),见表 1。

表1 围手术期指标比较(n=20)
2.2 膀胱功能障碍 术后3个月内,观察组发生膀胱功能障碍3例,对照组发生2例,两组膀胱功能障碍发生率无显著差异(P>0.05)。
2.3 免疫球蛋白变化 两组术前各免疫球蛋白水平比较均无显著差异(P>0.05);两组术后IgA、IgM水平先下降再上升,而IgG则没有显著变化。术后第1、3 d,观察组 IgA、IgM 水平高于对照组(P<0.05);两组术后IgA和IgG无显著差异(P>0.05)。见表2。
2.4 T细胞亚群 两组术前T淋巴细胞亚群无显著差异(P>0.05);两组术后T淋巴细胞亚群均呈现先下降再上升的趋势;术后第1、3 d,对照组CD4+T细胞、CD4+/CD8+显著高于观察组(P<0.05);术后第1 d,对照组 CD3+T细胞显著增高(P>0.05),到第3 d,两组间CD3+T细胞无显著差异(P>0.05)。见表3。
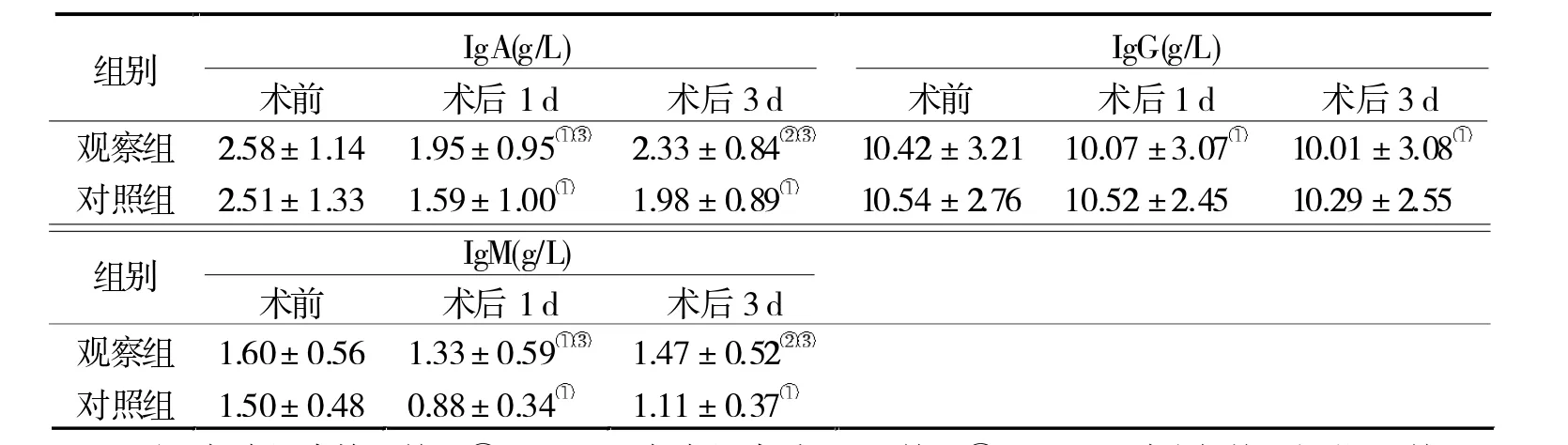
表2 两组手术前后免疫球蛋白的变化(n=20)
3 讨论
腹式手术及全腹腔镜广泛宫颈切除术是临床上治疗早期宫颈癌的常用办法,腹式手术操作简单,手术时间短,复发率低,但切口大,术后恢复时间较长。全腹腔镜广泛切除术具切口小、术后恢复快等优点,但该手术易发生动脉损伤及宫颈粘连[7]。手术恢复效果与机体免疫机能息息相关,近年来对腹腔镜手术引起的体液免疫反应的研究日益增多。本研究针对两种术式患者术后免疫球蛋白水平进行比较,结果显示,全腹腔镜广泛子宫切除术后,患者的IgM恢复较好,说明其体液免疫恢复较快,与李莉等[8]研究结果一致。
除了体液免疫,T淋巴细胞也是一类重要的免疫活性细胞,参与机体的免疫应答。对于T淋巴细胞亚群的变化,国内外研究结果不尽相同。Halevy等研究开腹子宫切除术时发现,患者外周血淋巴细胞总数增加,而腹腔镜手术无变化[9];王宏等[10]则认为,腹腔镜手术对淋巴细胞的影响小于开腹手术。本研究结果显示,术后第1 d、第3 d,对照组CD4+T细胞、CD4+/CD8+及术后第1 d,CD3+T细胞显著高于观察组(P<0.05),说明腹式手术患者T细胞亚群恢复较好,患者术后细胞免疫功能状态恢复较快。
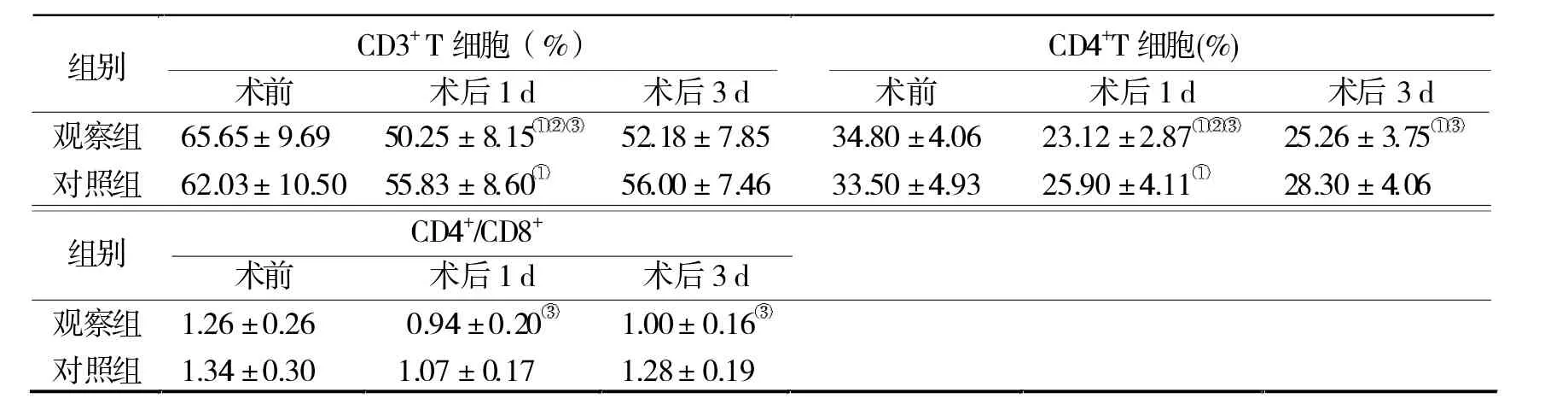
表3 两组手术前后T细胞亚群的变化(n=20)
本研究对住院时间、术后引流量、膀胱功能障碍发生率等术后指标进行评估,这些指标能综合性反映患者的恢复效果。结果显示,观察组的住院时间显著短于对照组(P<0.05),但两组术后引流量和膀胱功能障碍发生率比较无显著性差异(P>0.05),说明全腹腔镜广泛子宫切除术的患者术后恢复较快。
综上所述,全腹腔镜广泛子宫切除术与腹式手术两种术式各有优缺点,对患者免疫功能的影响各有不同,临床上需根据患者病情差异和治疗诉求,选择合理的手术治疗方案。
