两种术式治疗重型脑外伤并脑疝的效果比较
2018-07-24蔡昭皓
蔡昭皓
重型脑外伤合并脑疝系神经外科常见危重症,病情复杂,进展速度快,救治难度大,大部分患者预后较差,早期多采用血肿清除术+标准大骨瓣减压术干预[1]。但研究发现,单纯大骨瓣减压术对血肿清除彻底性差,术后颅内感染发生率高,且较大一部分患者术后免疫功能差,脑功能恢复速度慢,病死率高[2]。有研究者指出,在传统大骨瓣减压术基础上联合应用天幕切开术,可优化降压效果,提高血肿清除率,改善患者预后[3]。为进一步探讨标准大骨瓣减压术联合天幕切开术治疗重型脑外伤合并脑疝的临床效果,现对近年来收治的120例患者的临床资料进行回顾性分析,报告如下。
1 资料与方法
1.1 病例资料 回顾性分析2011年3月~2016年2月医院收治的120例重型脑外伤合并脑疝患者临床资料。纳入标准:创伤至入院时间<24 h;经急诊CT确诊为重型脑外伤合并脑疝;伴脑中线移位;呈昏迷状态;均完成标准大骨瓣减压术或标准大骨瓣减压术+天幕切开术;临床资料完整。按手术方式不同分为对照组(单纯标准大骨瓣减压术,n=55)和观察组(标准大骨瓣减压术+天幕切开术,n=65)。对照组中,男38例,女17例;中位年龄48岁;单侧瞳孔散大 47例,双侧散大 8例;中线移位(0.71±0.26)cm;合并蛛网膜下腔出血 18 例;血肿量(70.56±10.27)ml。观察组中,男42例,女23例;中位年龄50岁;单侧瞳孔散大55例,双侧散大10例;中线移位(0.74±0.25)cm;合并蛛网膜下腔出血 24例;血肿量(70.71±10.41)ml。两组基线资料比较无统计学差异(P> 0.05)。
1.2 治疗方法 术前均予对症处理,包括利尿、降颅内压等。对照组实施单纯标准大骨瓣减压术治疗。气管插管或切开,全麻,标准大骨瓣开颅(12 cm×14 cm),切口起始于颧弓上耳屏前侧1 cm至耳中线侧1 cm,延伸至顶骨正中线,向前止于前额部发际侧,自额颞部翻转皮瓣,暴露颞叶、额叶、颅窝、顶叶,清除失活脑组织、硬膜下血肿;复位皮瓣,关闭切口,置管引流。观察组则采用标准大骨瓣减压术+天幕切开术治疗。标准大骨瓣减压手术切口及方法同对照组,清除坏死脑组织、脑组织塌陷后,显露小脑幕裂孔缘,选择天幕中部、内侧血管分布较少区域切开小脑膜,长度2.0~2.5 cm,打开环池,释放脑脊液,术后常规置管引流。两组术后均进行脱水、高压氧疗、抗感染及脑保护等治疗。
1.3 观察指标 (1)颅内压:在术前及术后 1、3、7 d监测患者颅内压;(2)脑池显露情况:在术前和术后1 w后,患者行CT检查,观察环池、脚间池、四叠体池显露情况;(3)免疫球蛋白:在术前和术后1 w后,取患者外周静脉血,采用酶联免疫法测定血清IgA、IgG、IgM 水平;(4)并发症:统计患者术后并发症发生情况;(5)预后:在术后3个月,采用格拉斯哥预后评分表(GOS)[4]评定患者预后情况,总分1~5分,5分:有轻度缺陷,但已恢复正常生活,可完成日常工作;4分:中度残疾,生活可自理,可在保护下工作;3分:重度残疾,日常生活需他人照料;2分:植物生存,昏迷,呈去脑强直状态;1分:死亡。4~5分为预后良好,<4分为预后不良。
1.4 统计学方法 应用SPSS20.0软件分析,计量资料采用t检验,计数资料采用χ2检验,重复测量采用方差分析,组内行LSD-t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组手术前后颅内压比较 术前两组颅内压无统计学差异(P> 0.05);术后 1、3、7 d,两组颅内压均降低(P<0.05),且观察组均低于对照组(P<0.05),见表 1。
2.2 两组手术前后脑池显现率比较 术前两组各脑池显现率比较无统计学差异(P>0.05);术后1 w,观察组环池、脚间池、四叠体池显现率均高于对照组(P<0.05),见表 2。
2.3 两组手术前后免疫球蛋白水平比较 术前两组IgA、IgG、IgM水平比较无统计学差异(P>0.05);术后1 w,两组免疫球蛋白水平均上升,且观察组显著高于对照组(P<0.05),见表3。
2.4 两组术后并发症比较 观察组术后并发症发生率低于对照组(P<0.05,表 4)。
2.5 两组预后比较 观察组预后良好率为66.15%(5分30例、4分13例),高于对照组的 47.27%(5分 11例、4分15例)(P<0.05)。

表1 两组手术前后颅内压比较(mmHg)

表2 两组手术前后脑池显现率比较[n(%)]

表3 两组手术前后免疫球蛋白水平比较(g/L)
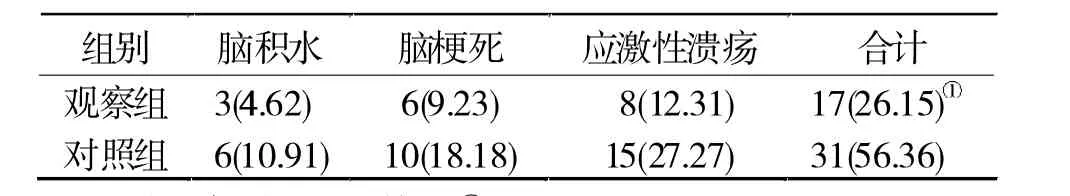
表4 两组术后并发症发生率比较[n(%)]
3 讨论
既往多采用标准大骨瓣减压术治疗重型脑外伤并脑疝,旨在降低颅内压,清除颅内血肿[5]。叶晶亮等[6]发现,大骨瓣减压术无法缓解患者脑疝嵌顿,且术后患者脑干功能恢复差,脑动脉梗死发生率高。也有研究者表示,单纯去骨瓣减压术对大部分颅脑创伤患者血肿无法彻底清除[7]。相对而言,天幕切开术则可开放脑池,最大程度降低颅内压,减轻脑组织压迫,提高治疗效果。但目前尚少有对标准大骨瓣减压术联合天幕切开术治疗重型脑外伤并脑疝的研究报道。
本研究发现,与对照组比较,观察组术后不同时间颅内压低,脑池显现率和免疫球蛋白水平高,并发症发生率降低,预后改善。分析原因主要与以下几点有关:其一,对重型脑外伤患者采用标准大骨瓣减压术,组织暴露范围广,可快速清除单侧幕上血肿与挫伤脑组织,实现颅内减压,控制静脉窦出血;其二,术中咬除患者蝶骨嵴,并切除挫伤额极与颞极,促使额叶、颞叶膨出,可减轻其对血管的压迫程度,降低脑水肿发生风险;其三,术中咬除颞骨至颅底部,可充分暴露颅窝,获得较好的手术视野,有助于充分止血,及时修补脑脊液漏液;其四,在行大骨瓣减压术清除坏死脑组织与血肿后,行天幕切开术可充分暴露小脑膜,回纳脑疝,避免误伤神经,减少术后并发症发生率;其五,行天幕切开术有助于开放脑池,释放脑脊液,恢复脑干自主神经功能。
但同时还需注意,手术时间、围手术期处理等诸多因素均可能对重型脑外伤合并脑疝患者治疗效果产生影响。因此,对重型脑外伤合并脑疝患者必须做到尽早诊断与治疗,缩短患者诊疗时间,确保在治疗时间窗内完成手术,清除占位效应、挫伤脑组织,改善患者颅内血肿,减少致残风险。此外,标准大骨瓣减压术联合天幕切开术手术切口大,对患者机体创伤较大,少部分患者术中可能出现急性脑膨出,需实施紧急探查或二次手术,且手术时间相对较长,一般不适应于合并严重并发症、高龄及生命体征不稳定患者。另外,同时还需重视对患者的围手术期处理,确保呼吸道通常,配合脱水、亚低温干预,改善患者机体循环。
