空腹血糖和超敏C反应蛋白水平与急性胰腺炎的相关性
2018-07-16徐玉龙管建国宗桂荣王良勇叶淳娟罗杰丰萍露张传海
徐玉龙,管建国,宗桂荣,王良勇,叶淳娟,罗杰,丰萍露,张传海
[1.安徽省第二人民医院急诊医学科,合肥 230011;2.中国科学技术大学附属第一医院(安徽省立医院)普外科]
急性胰腺炎(AP)是一种严重的胰腺炎症,是由胰蛋白酶的异常激活引此胰腺自身消化为特征的疾病。急性胰腺炎发病后,胰腺外分泌和内分泌功能的通常都会受到损伤。目前的常见病因有胆源性、酒精性、酯源性、自身免疫性,外伤性等。急性胰腺炎诊断在临床上满足以下3个标准中的2个即可:(1)症状(如上腹部持续疼痛)符合胰腺炎;(2)血清淀粉酶和脂肪酶水平大于实验室正常上限的3倍;(3)医学影像学表现与胰腺炎一致,通常使用计算机断层扫描(CT)或磁共振(MRI)。急性胰腺炎的诊断明确后,对于其严重性及预后的评估就显得十分重要,现行临床上早期对AP的分级诊断多采用以下体系,如急性生理功能和慢性健康状况评分系统Ⅱ、改良的CT严重指数(MCTSI)等,但在预测AP患者病情严重程度和预后方面则具有复杂性和局限性。目前的检测手段很多,急性胰腺炎的诊治费用也很昂贵,如果在急性胰腺炎早期能通过简单,低廉的检测手段也能很好的预测疾病的轻重,给治疗提供参考,那将给患者带来更好的福音。Czakl等[1]研究发现,胰腺炎的早期大约有50%患者出现高血糖。本研究主要通过观察急性胰腺炎患者空腹血糖(FPG)及超敏C反应蛋白(hs-CRP)水平与病情发展的相关性,为早期评估急性胰腺炎轻重,给予综合治疗提供预警。
1 对象与方法
1.1研究对象选取2016年10月至2018年3月安徽省第二人民医院急诊医学科收治的53例AP患者,住院时间均在6 d以上。其中男32例,女21例;年龄范围21~81岁,年龄(48.1±13.2)岁。所以患者均符合2012年美国亚特兰大急性胰腺炎分类诊断标准[2],轻症胰腺炎:没有器官衰竭,没有局部或系统的并发症;中重症胰腺炎:短暂的器官衰竭(<48 h);重症胰腺炎:持续器官衰竭(>48 h),单或多器官衰竭。根据急性胰腺炎病情的轻重分为轻度组,(中)重度组。并排除既往有糖尿病及自身免疫性疾病史,并在排除曾使用影响血糖药物情况下,送检空腹血糖和hs-CRP水平,将空腹血糖(FPG)≥7.0 mmol/L 作为高血糖组,低于此血糖值作为血糖正常组。急性胰腺炎入院后均给予胃肠减压、扩容、抑制胃酸、抑制胰酶、抗感染等对症治疗,所有患者在肠道通气后尽早给予经口进食。入组患者均签署知情同意书,研究方案经过安徽省第二人民医院伦理委员会批准。
1.2 标本采集对所选的急性胰腺炎患者,均在发病后48 h清晨采血,均采集肘静脉血2 mL后送检。
1.3检测方法所有样本均检测采用日立生产的7020 全自动生化分析仪,检测原理为分光光度法,试剂由北京莱帮生物技术有限公司提供。

2 结果
2.1各组间空腹血糖、hs-CRP水平的比较整体比较(单因素方差分析)知:空腹血糖、hs-CRP水平均差异有统计学意义(P<0.05)。两两比较并结合主要数据分析:在急性胰腺炎中重度及重度组里,空腹血糖及hs-CRP水平明显高于轻度组,重度组hs-CRP水平明显高于中重度组,差异均有统计学意义(均P<0.05)。重度组空腹血糖也高于中重度组,但差异无统计学意义。见表1。
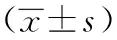
表1 急性胰腺炎患者FPG、hs-CRP水平的比较
注:FPG为空腹血糖,hs-CRP为超敏C反应蛋白;两两比较为LSD检验;与轻度组比较,aP<0.05;与中度组比较,bP<0.05;下表同
2.2两组间hs-CRP和住院时间的比较急性胰腺炎高血糖组hs-CRP明显高于血糖正常组,差异有统计学意义(P<0.01);同时高血糖组的住院时间长于血糖正常组,而且高血糖组并发症的病例明显增加。见表2。

表2 急性胰腺炎血糖水平不同者hs-CRP和住院时间的比较
2.3FPG与hs-CRP的相关性空腹血糖与hs-CRP采用Spearman相关性分析(r=0.260,P=0.007),呈正相关。
3 讨论
AP目前发病率在(4.9~35)/10万人之间,但由于人们生活方式和饮食结构的改变,其发病率一直呈上升趋势。由于该病发病急,腹痛症状重,而且重症胰腺炎的致死率达20%,因此早期及时预警处理对急性胰腺炎的预后起着非常重要的作用。在本研究中发现急性胰腺炎早期空腹血糖水平升高同时C反应蛋白也升高,两者呈正相关,可能是由于急性胰腺炎导致胰腺的胰岛功能受损,引起胰腺内分泌功能受损,引起血糖水平升高。
C反应蛋白作为临床上最常见反映炎症水平的一项指标,广泛应用于临床检测炎性指标的可靠实验手段,具有成本低,检测方便等优点。由于检验技术的发展,现在大多采用更敏感的方法检测,称为hs-CRP,它是一种非糖基化蛋白五聚体,通常机体在感染、炎症、组织损伤等诱因下产生炎性因子,如白细胞介素-6、白细胞介素-1及肿瘤坏死因子等刺激肝脏产生分泌释放入血,并在机体发病后6 h可检测到升高,高峰在发病后36~50 h。C反应蛋白水平升高与急性胰腺炎严重程度相关已被很多国内外学者研究证实[3-4]。
FPG是诊断糖代谢紊乱和糖尿病的重要指标,同时由于受饮食和环境压力的影响较小,广泛用于健康体检和临床评估。空腹血糖水平的正常不仅反应胰腺能足够分泌基础胰岛素,而且说明肝脏对胰岛素的敏感性正常,并有正常控制糖原输出的能力[5]。因此,在某种程度上,空腹血糖能反应胰岛β细胞功能的改变。由于空腹血糖水平的变化对氧化应激影响已被证实[6-8],空腹血糖升高,可能增加机体氧化应激反应,导致机体的炎性反应加重;同时,氧化应激反应在急性胰腺炎发病过程中起着十分重要的作用[9-11],氧化应激反应的轻重与急性胰腺炎的病情呈正相关[12-16]。正如本研究反应的急性重症胰腺炎患者空腹血糖水平和hs-CRP均高于轻中度患者,住院时间长和并发症也有所增加,但对于血糖水平与hs-CRP的内在联系,目前还不清楚,在今后的临床中还需进一步研究探讨。
从研究结果可以看出,急性胰腺炎早期空腹血糖及hs-CRP水平的高低对病情轻重及预后的判断有非常重要的价值,早期控制急性胰腺炎空腹血糖水平可能有降低氧化应激反应的作用,有利于减轻胰腺的炎性反应。
