动态监测外周血CD14+单核细胞HLA-DR在重症肺炎患者预后评估中的意义
2018-07-05虞竹溪陈显成张北源郝迎迎董丹江顾勤
虞竹溪 陈显成 张北源 郝迎迎 董丹江 顾勤
重症肺炎是重症医学科常见的疾病,尽管近年来新型广谱抗感染药物的广泛应用,呼吸支持手段的不断进步,在一定程度上提高了患者的治疗效果,但重症肺炎病死率并未显著下降[1-2]。目前,如何降低重症肺炎患者的病死率,改善其临床转归,是重症医学科医师面临的严峻挑战之一。重症肺炎患者常出现免疫功能低下,病原菌、免疫功能相互作用可能是肺炎重症化的重要原因。免疫功能低下主要表现为单核细胞功能失活、淋巴细胞计数减少、辅助性T细胞功能低下等,是死亡率增加的独立危险因素[3]。本文旨在探讨重症肺炎患者外周血CD14+单核细胞HLA-DR的表达变化对其预后的预测价值。
资料与方法
一、研究对象
回顾性分析2015年01月至2017年04月南京大学医学院附属鼓楼医院重症医学科收治的重症肺炎患者的临床资料。符合标准的患者共36例,其中男性21例,女性15例,平均年龄(49.1±14.3)岁。根据患者住院后28 d内是否存活分为存活组20例和死亡组16例,两组患者一般资料比较无统计学差异,具有可比性。
二、重症肺炎诊断和排除标准
1. 诊断标准: 参照美国感染性疾病学会/美国胸科学会2007年颁布成人重症社区获得性肺炎管理指南,并定义凡符合2项主要诊断标准之一(需要有创机械通气或感染性休克需要血管收缩剂治疗)或9项次要诊断标准中3项[4]:①呼吸频率≥30次/min;②动脉血氧分压/吸氧浓度≤250 mmHg;③多肺叶浸润;④意识障碍/定向障碍;⑤血尿素氮≥7 mmol/L;⑥白细胞<4.0×109/L;⑦血小板<100×109/L;⑧体温<36 ℃;⑨低血压且需液体复苏者。
2. 排除标准: 长期激素或免疫抑制治疗,基础免疫系统慢性疾病,48 h内死亡。
三、研究方法
1. 常规治疗: 治疗则按照严重感染和感染性休克管理指南[5]。所有患者均给予常规祛除病因、抗感染、呼吸支持、对症处理水电解质紊乱等并发症,抗感染治疗采用经验性治疗,依据药敏结果调整抗生素。
2. 监测HLA-DR水平: 入院后第1天(D1),第3天(D3),第7天(D7)取晨空腹外周静脉血。血CD14+单核细胞HLA-DR表达率和T淋巴细胞亚群检测由南京大学医学院附属鼓楼医院流式细胞室完成,使用仪器为美国Becton Dickinson(BD)公司制造的FACS-Calibur流式细胞仪检测,免疫荧光标记的单克隆抗体购于美国BD公司。
3. 病原学指标: 微生物学诊断法:微生物诊断采用下呼吸道分泌物的定量培养诊断细菌性或真菌性肺炎,以患者痰液或咽拭子病毒核酸检测确诊为病毒性肺炎。
四、统计学方法
结 果
一、两组患者一般情况比较
2015 年 01 月至 2017 年04月收治的重症肺炎患者36例,根据28 d是否存活分为死亡及存活组,死亡组16例,存活组20例。存活组与死亡组相比,两组性别比较无显著差异;两组年龄比较差异显著,死亡组患者年龄更大;两组APACHEⅡ评分比较无显著差异,两组SOFA评分比较差异显著,死亡组患者SOFA评分更高,见表1。
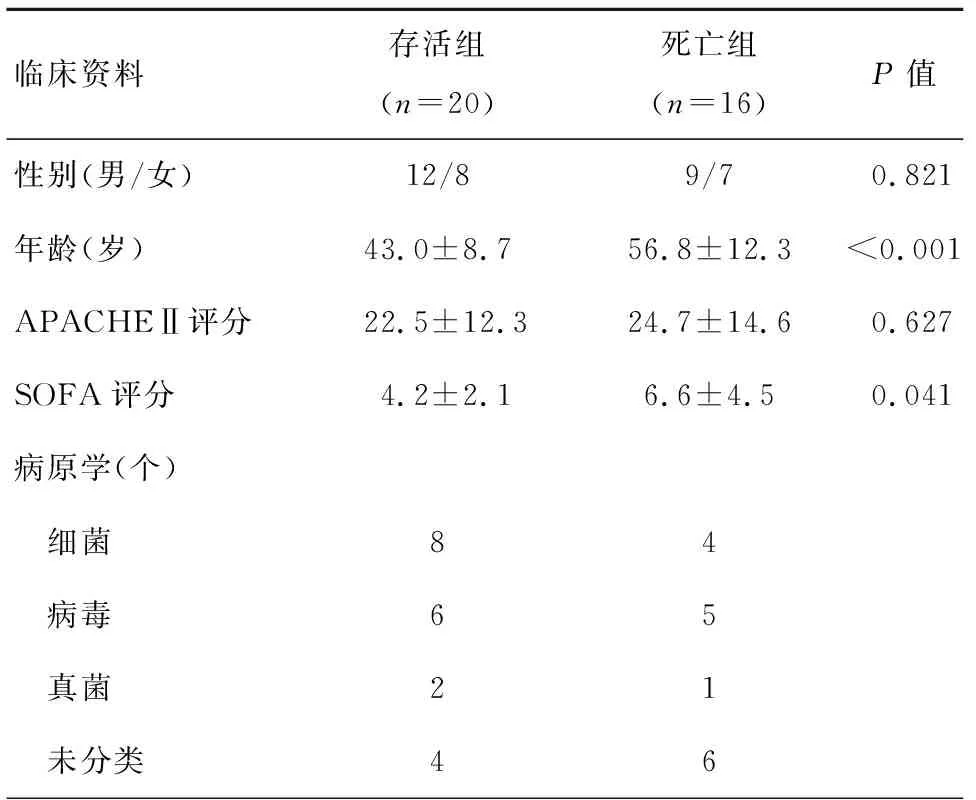
表1 两组患者一般情况比较
二、重症肺炎患者外周血单核细胞表面HLA-DR的变化规律
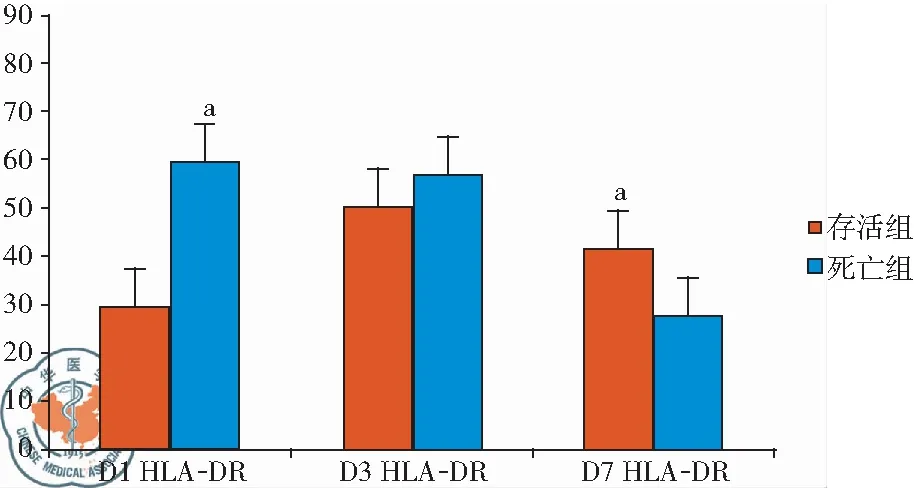
D1存活组HLA-DR水平明显低于死亡组,D3存活组与死亡组间HLA-DR水平无显著差异,D7存活组的HLA-DR水平明显高于死亡组。存活组Δ1HLA-DR(D3-D1),Δ2HLA-DR(D7-D1),Δ3HLA-DR(D7-D3)均显著高于死亡组,两组相比有显著差异,见表2,图1。
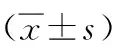
表2 两组患者HLA-DR检测结果比较

讨 论
重症肺炎病死率高,病情易反复、转为慢性或病程迁延、感染不易彻底控制、疗程长。重症肺炎的发生、发展和转归在很大程度上与机体的免疫状态有关[6]。重症肺炎患者常出现促炎反应与抗炎反映失衡,造成脏器功能障碍。单核细胞在机体的固有免疫和获得性免疫中均扮演重要角色,在促炎反应综合症和抗炎反应综合症这一矛盾中起重要作用。研究表明,单核细胞表面HLA-DR分子是参与外来抗原加工、处理和提呈的关键分子,淋巴细胞通常只识别抗原提呈细胞提呈的抗原肽主要组织相容性复合物(major histocompatibility complex, MHC),当病原微生物入侵,机体即呈现免疫应答,单核细胞及其他抗原提呈细胞将有效抗原成分在HLA-DR的协助下传递给特异性淋巴细胞。单核细胞表面HLA-DR的表达率被证明在免疫炎症反应紊乱的脓毒症患者的预后判断中有重要临床价值[7-8]。单核细胞HLA-DR表达低于30%则表示单核细胞则处于免疫麻痹状态,患者易继发感染、多器官功能障碍,甚至死亡[9]。
进一步研究发现,HLA-DR随病程发展的动态变化值,可能对于病情预后判断更有意义。在儿科脓毒症患者的研究中发现,存活组与死亡组间的HLA-DR变化值有显著差异[10]。有研究发现,病程3~4 d的HLA-DR水平降低,预示着脓毒症患者预后不良[11],如一周内HLA-DR水平可恢复,代表患者预后良好[12-13]。因此,单核细胞HLA-DR的表达变化能较好地反映机体免疫状态,动态监测单核细胞HLA-DR的表达水平可能有助于预测重症肺炎患者的预后,并对临床治疗具有指导意义。
对于肺炎患者,有研究统计了102例重症CAP患者发病24 h内的HLA-DR水平,结果表明其可评估患者的预后,cut-off值为27.2%[14]。Wu等[15]研究统计了2014年收治的27例H7N9禽流感肺炎患者,结果发现,与正常对照组相比,血清中IL-6,IL-8水平显著上升,HLA-DR水平显著降低。Chen等[16]研究追踪了H7N9禽流感患者一年的预后,共研究了68例患者,按照病情轻重分为中度肺炎及重度肺炎组,结果发现,重度肺炎组患者HLA-DR水平恢复延迟,这一现象有可能导致二重感染的发生。
本文结果发现,重症肺炎死亡组患者入院24 h内的APACHEⅡ评分及SOFA评分均偏高,说明APACHEⅡ评分及SOFA评分可预测重症肺炎患者预后,这与国内外的研究相一致[17-18]。也有研究发现,与APACHEⅡ评分相比,HLA-DR可以更好的评估脓毒症患者预后[19]。本文统计了患者入院一周内的HLA-DR水平,结果显示,D1存活组HLA-DR水平明显低于死亡组,D3存活组与死亡组间HLA-DR水平无显著差异,D7存活组的HLA-DR水平明显高于死亡组。存活组Δ1HLA-DR(D3-D1),Δ2HLA-DR(D7-D1),Δ3HLA-DR(D7-D3)均显著高于死亡组,两组相比有显著差异。死亡组患者随病程发展,HLA-DR水平始终保持在较低水平,而存活组患者HLA-DR水平随病程发展有显著升高。因此可得出结论,HLA-DR水平在短期(一周内)不恢复,可能与患者的不良预后有关。
综上所述,连续监测单核细胞表面HLA-DR表达率,在重症肺炎患者的预后判断中有重要作用,对相关预防治疗措施的选择和实施具有重要的指导意义。但由于本文样本量偏小且未对实验数据进行较长时间的动态观察,因此,其对重症肺炎的确切预测价值,尚需进一步研究。
参 考 文 献
1 中华医学会呼吸病学分会. 中国成人社区获得性肺炎诊断和治疗指南(2016 年版) [J]. 中华结核和呼吸杂志, 2016, 39(4): 253-279.
2 Waterer GW. Community-acquired Pneumonia: A Global Perspective [J]. Semin Respir Crit Care Med, 2016, 37(6): 799-805.
3 Monneret G, Venet F, Pachot A, et al. Monitoring immune dysfunctions in the septic patient: a new skin for the old ceremony[J]. Mol Med, 2008, 14(1): 64-78.
4 Mandell LA, Wunderink RG, Anzueto A, et al. Infectious Diseases Society of America/American Thoracic Society consensus guidelines on the management of community-acquired pneumonia in adults[J]. Clin Infect Dis, 2007, 44(Suppl2): S27-S72.
5 Sevransky JE, Sprung CL, Nunnally ME. Surviving Sepsis Campaign: International Guidelines for Management of Sepsis and Septic Shock: 2016[J]. Intensive Care Med, 2017, 43(3): 304-377.
6 Mizgerd JP. Acute lower respiratory tract infection[J]. N Engl J Med, 2008, 358(7): 716-727.
7 Volk HD, Reinke P, Docke WD. Immunological monitoring of the inflammatory process: Which variables? When to assess? [J]. Eur J Surg Suppl, 1999, 584: 70-72.
8 Monneret G, Venet F, Pachot A, et al. Monitoring immune dysfunctions in the septic patient: a new skin for the old ceremony[J]. Mol Med, 2008, 14(1-2): 64-78.
9 Volk HD, Reinke P, Krausch D. Monocyte deactivation: rationale for a new therapeutic strategy in sepsis [J]. Intensive Care Med, 1996, 22(Suppl 4): S474-S481.
10 Manzoli TF, Troster EJ, Ferranti JF, et al. Prolonged suppression of monocytic human leukocyte antigen-DR expression correlates with mortality in pediatric septic patients in a pediatric tertiary Intensive Care Unit[J]. J Crit Care, 2016, 33: 84-89.
11 Monneret G, Lepape A, Voirin N, et al. Persisting low monocyte human leukocyte antigen-DR expression predicts mortality in septic shock[J]. Intensive Care Med, 2006, 32(8): 1175-1183.
12 Wu JF, Ma J, Chen J, et al. Changes of monocyte human leukocyte antigen-DR expression as a reliable predictor of mortality in severe sepsis[J]. Crit Care, 2011, 15(5): R220.
13 Hotchkiss RS, Monneret G, Payen D. Sepsis-induced immunosuppression: from cellular dysfunctions to immunotherapy[J]. Nat Rev Immunol, 2013, 13(12): 862-874.
14 Zhuang Y, Li W, Wang H, et al. Predicting the Outcomes of Subjects With Severe Community Acquired Pneumonia Using Monocyte Human Leukocyte Antigen-DR[J]. Respir Care, 2015, 60(11): 1635-1642.
15 Wu W, Shi Y, Gao H, et al. Immune derangement occurs in patients with H7N9 avian influenza[J]. Critical Care, 2014, 18(2): R43.
16 Chen J, Cui G, Lu C, et al. Severe Infection With Avian Influenza A Virus is Associated With Delayed Immune Recovery in Survivors[J]. Medicine (Baltimore), 2016, 95(5): e2606.
17 Fereira FL, Bota DP, Bross A, et al. Serial evaluation of the SOFA score to predict outcome in critically ill patients[J]. JAMA, 2001, 286(14): 1754-1758.
18 杜斌, 陈德昌, 刘大为, 等. 感染相关的器官衰减评分对多器官功能障碍综合征预后判断的意义[J]. 中华医学杂志, 2001, 81(2): 78-81.
19 Perry SE, Mostafa SM, Wenstone R, et al. Is low monocyte HLA-DR expression helpful to predict outcome in severe sepsis? [J]. Intensive Care Med, 2003, 29(8): 1245-1252.
