普罗布考对2型糖尿病肾病大鼠足细胞的保护作用
2018-07-03成丽岚黄金华马爱江郑少雄
成丽岚,黄金华,马爱江,齐 杉,郑少雄
(1. 河北省直属机关第二门诊部,河北 石家庄 050051;2. 北京市中关村医院,北京 100080;3. 天津医科大学第二医院,天津 300211)
随着我国人民生活水平的不断提高,糖尿病的发病率迅猛增长,并呈现年轻化趋势。糖尿病肾病是糖尿病严重并发症之一,目前对糖尿病引起的终末期肾病尚无特效治疗方法。普罗布考是一种调脂及抗氧化应激的药物,对糖尿病肾病有一定治疗作用,但机制不明确。本研究观察了普罗布考对糖尿病肾病大鼠血脂、氧化应激指标及足细胞相关蛋白Nephrin、podocin、CD2AP表达的影响,旨在探讨普罗布考对糖尿病肾病的保护作用机制。
1 实验资料
1.1实验动物 雄性SD大鼠36只,平均体质量220 g,购于北大医学部实验动物中心,许可证编号:SCXK(京)2007-0001。
1.2主要试剂 链脲佐菌素(STZ,美国Sigma公司)、普罗布考(齐鲁制药)、生化指标试剂盒(中生北控生物科技股份有限公司)、糖化血红蛋白(HbA1c)测定试剂盒及氧化还原指标测定试剂盒(南京建成生物工程研究所)、RT-PCR试剂盒(北京博大泰克生物基因技术有限责任公司)、目的及内参基因引物DNA(大连宝生物工程有限公司合成)及Nephrin单克隆抗体(武汉博士德生物工程有限公司)。
1.3分组及模型建立 适应性喂养所选动物3 d后,按照体质量分层随机原则分为正常组10只、模型组13只和普罗布考组13只,正常组给予普通饲料喂养,模型组和普罗布考组给予高糖高脂饲料喂养。喂养8周后,模型组和普罗布考组以小剂量STZ(15~25 mg/kg)腹腔注射诱导2型糖尿病模型(血糖≥16.7 mmol/L为2型糖尿病造模成功)。结果模型组造模成功12只,普罗布考组造模成功11只。之后普罗布考组给予普罗布考500 mg/(kg·d)灌胃,正常组和模型组给予0.5%羟甲基纤维素钠灌胃,均1次/d,连续8周,期间模型组和普罗布考组给予高糖高脂饲料喂养,正常组普通饲料喂养。从造模成功到实验结束,正常组存活9只大鼠,模型组和普罗布考组各存活8只大鼠。
1.4动物取材及指标测定 实验结束后,剪尾取血,用美国强生血糖仪测空腹血糖(FPG)水平;股动脉放血,用荷兰MERCK公司半自动生化检测仪测定糖化血红蛋白(HbA1c)、三酰甘油(TG)、总胆固醇(TC)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、胰岛素水平及氧化应激指标[超氧化物歧化酶(SOD)、丙二醛(MDA)、谷胱甘肽过氧化物酶(GSH-Px)]水平,计算胰岛素抵抗指数(HOMA-IR)=FPG×INS/22.5。然后脱颈致死取出双肾,取一部分肾皮质组织放于甲醛固定液中保存,免疫组化法检测Nephrin蛋白表达情况;剩余肾皮质组织置于液氮中保存,备做RT-PCR检测。
1.5Nephrin、podocin和CD2AP mRNA检测方法采用经典Trizol法提取肾皮质组织总RNA,反转录RNA成cDNA,以cDNA为模板进行PCR扩增。Nephrin、podocin、CD2AP和β-actin的PCR产物长度分别为171,253,454和199 bp。经检索基因文库确认引物基因。引物序列:Nephrin上游为5’-GGGGACCCCTCTATGATGAA-3’,下游为5’-GTGAAGCGTCTCACACCAGA-3’;podocin上游为5’-GCAGCCACGGTAGTGAATGT-3’,下游为5’-CAGGAAGCAGATGTCCCAGT-3’;CD2AP上游为5’-TGCTCCTCAAGTCCCACC-3’,下游为5’-CTCCGACGGCTTTATGTT-3’;β-actin上游为5’-TAAAGGGCATCCTGGGCTACAATG-3’,下游为5’-TTACTCCTTGGAGGCCATGTAGG-3’。反应结束后,取上述PCR产物琼脂糖凝胶电泳,利用凝胶成像系统进行阳性条带吸光度积分扫描,以β-actin作为内参照,计算mRNA的相对表达量。

2 结 果
2.13组血脂指标比较 模型组和普罗布考组血清TG、TC、LDL-C水平均明显高于正常组(P均<0.05),HDL-C水平与正常组比较差异均无统计学意义(P均>0.05);普罗布考组血清TC、LDL-C水平均明显低于模型组(P均<0.05),TG和HDL-C水平均有高于模型组的趋势,但差异无统计学意义(P均>0.05)。见表1。
2.23组血糖、胰岛素和HOMA-IR比较 模型组和普罗布考组FPG、HbA1c、HOMA-IR均明显高于正常组(P均<0.05),但模型组和普罗布考组比较差异均无统计学意义(P均>0.05);3组胰岛素水平比较差异均无统计学意义(P均>0.05)。见表2。

表1 3组大鼠TG、TC、LDL-C、HDL-C水平比较
注:①与正常组比较,P<0.05;②与模型组比较,P<0.05。

表2 3组大鼠血糖及胰岛素比较
注:①与正常组比较,P<0.05。
2.33组血清SOD、GSH-Px及MDA含量比较模型组血清SOD、GSH-Px含量均明显低于正常组(P均<0.05),MDA含量明显高于正常组(P<0.05);普罗布考组血清SOD、GSH-Px含量均明显高于模型组(P均<0.05),MDA含量明显低于模型组(P<0.05)。见表3。

表3 3组大鼠血清SOD、GSH-Px及MDA含量比较
注:①与正常组比较,P<0.05;②与模型组比较,P<0.05。
2.43组肾组织中Nephrin蛋白表达情况 正常组Nephrin蛋白只在肾小球表达,围绕肾小球毛细血管襻线状排列,见图1;其光密度值0.232±0.018。模型组Nephrin蛋白在肾小球表达紊乱,部分呈颗粒状分布,见图2;其光密度值 0.179±0.011,明显低于正常组(P<0.05)。普罗布考组Nephrin蛋白表达介于正常组和模型组,见图3;其光密度值0.207±0.112,明显低于模型组(P<0.05)。

图1 正常组大鼠肾组织中Nephrin蛋白表达情况(×400)
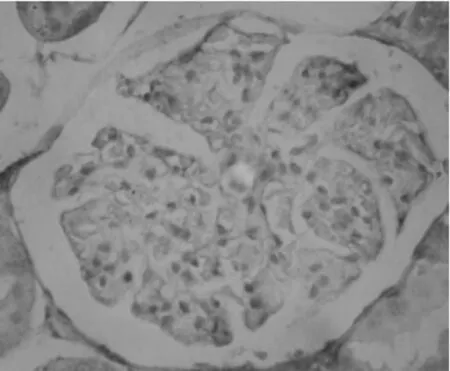
图2 模型组大鼠肾组织中Nephrin蛋白表达情况(×400)

图3 普罗布考组大鼠肾组织中Nephrin蛋白表达情况(×400)
2.53组肾皮质中Nephrin、podocin、CD2AP mRNA表达情况 模型组Nephrin、podocin、CD2AP mRNA相对表达量均明显低于正常组(P均<0.05),普罗布考组Nephrin、podocin、CD2AP mRNA相对表达量均明显高于模型组(P均<0.05)。见表4及图4~6。

表4 3组大鼠肾皮质中Nephrin、podocin、CD2AP mRNA表达情况
注:①与正常组比较,P<0.05;②与模型组比较,P<0.05。

Marker由下向上为100,250,500,1 000 bp; 1,2,3为β-acttin 199 bp;4,5,6为Nephrin
图4 3组大鼠肾皮质中Nephrin mRNA表达情况
3 讨 论
糖尿病肾病早期临床表现为蛋白尿,蛋白尿的形成与滤过屏障结构受损有关[1]。肾小球滤过屏障的脏层上皮细胞因其胞体伸出许多伪足,故又称足细胞。而足细胞是维持肾小球滤过膜结构和功能的主要细胞之一[2]。因为足细胞相互交叉形成滤过裂孔,裂孔由极薄的裂隙膜相连,裂隙膜表面的分子受损,且足细胞的增殖能力弱,不能有效阻挡蛋白等大分子物质的滤过,导致蛋白尿,进而引起并加重肾脏损伤。黄勇等[3]研究发现,嘌呤霉素肾病大鼠蛋白尿的出现与足细胞骨架结构的损伤密切相关。

Marker由下向上为100,250,500,1 000 bp; 1,2,3为β-acttin 199 bp;4,5,6为podocin
图5 3组大鼠肾皮质中podocin mRNA表达情况

Marker由下向上为100,250,500,1 000 bp; 1,2,3为β-acttin 199 bp;4,5,6为CD2AP
图6 3组大鼠肾皮质中CD2AP mRNA表达情况
Nephrin是一种跨膜蛋白,是细胞黏附分子中的免疫球蛋白超家族成员[4];Nephrin分子在裂隙膜区邻近的足突之间彼此相互延伸,形成似拉链样多隙滤过结构,这对于维持肾小球滤过膜的完整性起关键作用,故有研究提出Nephrin可作为预测肾小球疾病发展的检测指标[5]。CD2AP属于免疫球蛋白家族中的跨膜蛋白,可与相关细胞上的CD2受体结合,对维持肾小球滤过膜的超微结构及功能起到了重要作用。CD2AP在肾脏中主要表达于足突细胞[6]。Lv等[7]报道CD2APmRNA表达与24 h尿蛋白定量、肾小球硬化程度呈负相关,可作为评估肾小球病变程度及预后的重要指标。podocin为Stomatin蛋白家族新成员之一,Schwarz等[8]和Lehtonen等[9]的研究均发现CD2AP、Nephrin和podocin三者紧密联系共同嵌于肾小球裂隙膜中,而裂隙膜的完整性是肾小球滤过机械屏障的关键。王咏梅等[10]发现糖尿病肾病大鼠肾组织中Nephrin mRNA表达量明显低于正常对照组。李秋月等[11]研究发现糖尿病大鼠肾皮质中Nephrin、podocin和CD2AP表达下调。邓顺友等[12]发现糖尿病长期高糖环境下糖基化终末产物及氧化应激反应的作用导致糖尿病大鼠足细胞相关分子 Nephrin、podocin和 CD2AP蛋白表达均下调。本研究结果显示,糖尿病大鼠肾皮质中Nephrin蛋白和Nephrin、podocin、CD2AP mRNA相对表达量均明显低于正常大鼠,与上述研究结果一致;且糖尿病大鼠血脂水平高于正常大鼠,抗氧化应激能力明显低于正常大鼠。推测糖尿病大鼠抗氧化能力减弱,糖脂代谢紊乱,损害了裂隙膜的完整性,使关键分子Nephrin、podocin和CD2AP基因和蛋白表达下调,肾小球滤过屏障受损,这可能是糖尿病肾脏损伤、蛋白尿出现的机制。
普罗布考降脂作用明确,其可以降低HDL-C和糖尿病肾病患者的蛋白尿,保护肾功能[13]。本研究结果显示,普罗布考组血清TC、LDL-C水平和MDA含量均明显低于模型组,血清SOD、GSH-Px含量及肾组织中Nephrin蛋白和Nephrin、podocin、CD2AP mRNA相对表达量均明显高于模型组。推测普罗布考可能通过降低血脂水平和提高抗氧化能力,上调足细胞相关蛋白Nephrin、podocin、CD2AP的表达水平改善肾脏超微结构,从而发挥对糖尿病肾病的保护作用。但是普罗布考干预后TG水平升高原因尚不清楚,有待研究。
[参考文献]
[1] 毕铭鑫,牛玉存,李雪,等. 青稞麦片对空腹血糖受损患者糖脂代谢的影响[J]. 卫生研究,2013,42(5):719-724
[2] Tonolo G,Velussi M,Brocco E,et al. Simvastatin maintains steady patterns of GFR and improves uaer and expression of slit diaphragm proteins in type II diabetes[J]. Kidney Int,2006,70(1):177-178
[3] 黄勇,吴国庆, 窦一田. 肾苏Ⅳ干预嘌呤霉素肾病大鼠足细胞损伤的机制研究[J]. 陕西中医,2016,37(11):1559-1562
[4] Ristola M,Lehtonen S. Functions of the podocyte proteins nephrin and Neph3 and the transcriptional regulation of their genes[J]. Clin Sci(Lond),2014,126(5/6):315-328
[5] Ichimura K,Fukuyo Y,Nakamura T,et al. Developmental localization of nephrin in zebrafish and medaka pronephric glomerulus[J]. J Histochem Cytochem,2013,61(4):313-324
[6] Li C,Ruotsalainen V,Tryggvason K,et al. CD2AP is expressed with Nephrin in developing podocytes and is found widely in mature kidney and elsewhere[J]. Am J Physiol Renal Physiol,2000,279(4):785-792
[7] Lv LL,Cao YH,Pan MM,et al. CD2AP mRNA in urinary exosome as biomarker of kidney disease[J]. Clin Chim Acta,2014,428(2):26-31
[8] Schwarz K,Simons M,Reiser J. Podocin, a raft-associated component of the glomerular slit diaphragm, interacts with CD2AP and Nephrin[J]. Clin Invest,2001,108(11):1621-1629
[9] Lehtonen S,Zhao F,Lehtonen E. CD2-associated protein directly interacts with the actin cytoskeleton[J]. Am J Physiol Renal Physiol,2002,283(4):734-743
[10] 王咏梅,楚瑞琦,刘占全,等. 玉米须提取液对糖尿病大鼠肾组织nephrin表达的研究[J]. 中国中医基础医学杂志,2009,15(7):538-539
[11] 李秋月,李六生,李桂霞,等. 坎地沙坦对糖尿病肾病大鼠足细胞Nephrin、Podocin和CD2AP表达的影响[J]. 华中科技大学学报,2012,41(3):310-314
[12] 邓顺友,黄赐平,叶颖霞,等. 活血降糖胶囊对糖尿病大鼠足细胞相关分子蛋白表达的影响[J]. 中国医院药学杂志,2016,36(14):1167-1173
[13] Endo K,Miyashita Y,Sasaki H. Probucol delays progression of diabetic nephropathy[J]. Diabetes Res Clin Pract,2006,71(2):156-163
