优化急诊绿色通道流程管理在急危孕产妇应用效果分析
2018-06-29王海峰
王海峰
淮安市妇幼保健院急诊科,江苏淮安 223002
急诊绿色通道是医院门急诊重要的服务通道之一,该通道优先抢救急危患者,可为患者赢得宝贵的治疗时间,对挽救患者生命,改善患者预后至关重要[1]。近年来,在以人为本医疗理念的影响下,绿色通道纳入范畴有所拓宽,实施流程也进一步优化,急诊绿色通道的意义也更加凸显[2]。急危孕产妇是指合并急重疾病、具有流产早产先兆的一类孕产妇,其病情凶险,早期合理治疗对改善母婴预后尤为重要。该研究探讨了该院2016年2月—2017年9月门急诊抢救的急危孕产妇合计54例,运用了优化原有急诊绿色通道流程的管理模式,分析对急危孕产妇抢救效果、预后的影响,现报道如下。
1 资料与方法
1.1 一般资料
收集该院门急诊抢救的急危孕产妇合计54例。54例患者均符合急诊绿色通道收治条件:①合并高血压、妊娠综合征等疾病、胎膜早破、流产早产、高龄产妇(年龄>35岁)需急诊处理的高危孕产妇;②具有精神障碍且需急诊处理的孕产妇;③无家属陪同需进行急诊的孕产妇;④不能及时支付医疗费用且需及时急诊处理的孕产妇。该研究已经通过该院伦理委员会批准。该院在对原有绿色通道急诊管理流程进行优化,在54例患者中,26例患者采用原有的流程,为对照组,该组患者年龄 21~38 岁,平均(26.2±3.1)岁,孕周 30~42 周,平均(35.1±2.3)周;28 例患者采取优化流程,为观察组,患者年龄23~36岁,平均(26.5±2.9)岁,孕周 32~40周,平均(34.8±2.0)周。两组患者的年龄、孕周等一般资料比较,差异无统计学意义 (P>0.05)。
1.2 方法
对照组采取原有急诊流程及管理制度进行管理,首先,确定急诊绿色通道纳入标准,即“一高三无”标准,一高为病情危急,风险高,三无为无家属陪护、无支付条件、无自主意识;在原有流程中,患者一旦进入绿色通道后应按照先抢救再安排检查和收费的原则进行处置,初步抢救后应立即转送至妇产科及普外科(产房、手术室)进行救治,患者凭借绿色通道标识可优先安排B超检查及手术治疗,对于该院无条件进行救治的产妇应立即联系上级医院进行转院,并在转送前做好对症护理、用药治疗确保患者生命安全。
观察组在原有急诊流程和管理流程上加以优化,包括:①流程管理小组的建立,由护士长、妇产科主任组成,职责为协调各科室工作、完善相关制度、确认患者是否符合急诊绿色通道纳入条件、发放绿色通道标识、为急救提供技术支持[3]。②完善相应管理制度、加强专业培训,优化后的绿色通道制度细化至门急诊每名医务人员的责任、值班轮班制度、日常抽查评分标准、急救(物)品和设备准备情况考察;将意外事故伤害、外来人员、外籍孕产妇纳入绿色通道急诊纳入孕产妇范围;对急诊护士进行相关急救技能培训,内容包括心肺复苏术、气胸急救技巧、心理干预知识、妇产科相关知识等,并及时补充新的急救技术和知识,以提高急救护士工作能力[4]。③优化绿色通道急诊流程:对孕产妇的病情危急程度进行分级,一级为急危症(出现休克、心脏骤停症状的患者),1~2 min内转送至抢救室进行急救,进行心肺复苏治疗;二级为急重症,15 min内转送至急诊室,进行吸氧、监测生命体征,由护理人员进行初步救治,后安排相关检查,患者具有优先检查权;三级(普通症)-四级(慢性症)患者在30~60 min内完成救治,至少1名护士在待诊期间陪同患者、观察患者病情变化,并进行心理疏导。此外,对于无救治条件的患者应立即安排转院,每位陪护家属不能超过2名,安抚家属、保证急诊绿色通道畅通[5]。
1.3 观察指标
①比较两组患者接诊时间:接诊时间为患者入院后至经绿色通道转送至门急诊进行初步检查和诊断所用时间;②比较两组抢救成功率及并发症率:在抢救后对患者进行为期1个月的观察,并将抢救结果分为成功和并发症2种预后结局,1个月后患者痊愈、康复出院的情况为抢救成功,1个月后患者脱离生命危险,但出现产后出血、子痫及相关合并症,需进一步观察和治疗为并发症情况。
1.4 统计方法
该研究采用SPSS 16.0统计学软件分析数据,组间比较,计数资料用[n(%)]表示,采用 χ2检验,计量资料用(±s)表示,采用 t检验,P<0.05 为差异有统计学意义。
2 结果
2.1 绿色通道流程管理优化前后的接诊时间比较
经统计,观察组患者的接诊时间为2~4 min,平均(3.1±0.8)min,对照组患者的接诊时间为 5~6 min,平均 (5.3±0.5)min,观察组接诊时间明显少于对照组(P<0.05),表明在流程管理得以优化后急门诊对于急危孕产妇的接诊时间缩短、工作效率得以提高。见表1。
表1 两组孕产妇的接诊时间比较[(±s),min]

表1 两组孕产妇的接诊时间比较[(±s),min]
组别接诊时间观察组(n=28)对照组(n=26)t值 P值3.1±0.8 5.3±0.5-13.396 0.000
2.2 绿色通道流程管理优化前后的抢救效果及预后指标比较
观察组抢救成功27例、出现产后出血1例,对照组抢救成功16例、并发子痫1例、产后出血4例、心脑血管病3例,观察组抢救成功率高于对照组、并发症率低于对照组,比较差异有统计学意义(P<0.05)。见表2。
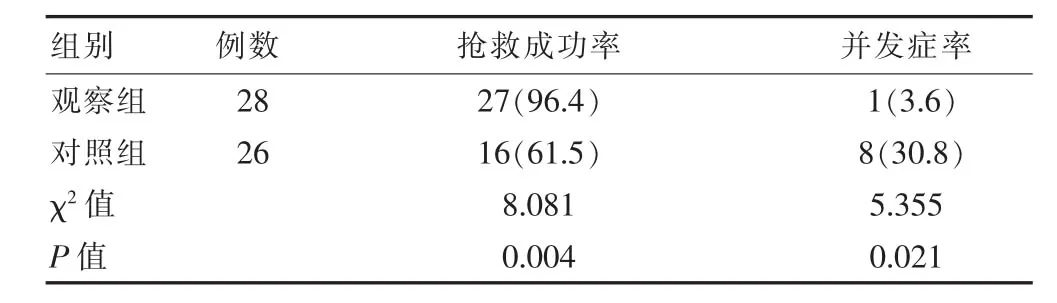
表2 两组孕产妇的抢救成功率、围产期并发症率及死亡率比较[n(%)]
3 讨论
急危孕产妇是急诊绿色通道接收的主要对象之一,这类患者多合并有严重心血管疾病、妊娠综合征等,由于处于妊娠期,病情的风险级别较高,该院原有急诊绿色通道将“一高三无”四类患者纳入急诊标准[6],在较长的时间获得了较好的急救成果。
然而,原有的急诊绿色通道制度及急诊流程仍然存在着诸多问题,甚至会引发抢救失败及医疗纠纷事件,总体可归纳为:①就诊高峰期患者分流不利,需急救者不能及时就诊,导致病情恶化、甚至死亡;②急救药品、设备准备不利,影响抢救效果;③急诊人员缺少相关急救知识,难以进行有效救治;④不同科室之间缺乏协调,拖延检查时间,耽误诊治;⑤不能安抚患者和家属,导致纠纷情况[7-8]。流程管理是一种规范化的管理模式,可针对急诊流程中存在的不合理、低效的原因进行优化和管理,进一步明确责任、规范流程、分级处理,特别适用于门急诊的流程管理[9]。
最后,该研究结果显示,实施流程优化管理的观察组患者接诊平均时间为(3.1±0.8)min,显著少于对照组的(5.3±0.5)min(P<0.05);此外,观察组抢救成功率及并发症率分别为96.4%、3.6%,也明显优于对照组的61.5%、30.8%(P<0.05)。表明该院在原有的急诊绿色通道流程上,引入了病情分级管理,明确规定了4个级别患者的急救流程和步骤,可有效地分流患者和家属,取得了更好的工作效果,与郭少英等[10]关于优化接诊流程后患者抢救成功率、患者满意度分别为92.00%、93.00%,与对照组的81.00%、84.00%比较差异有统计学意义(P<0.05),以及优化接诊流程后急救对象的接诊时间、分诊评估时间、静脉用药时间及有效抢救时间均显著改善(P<0.05)的研究结果基本一致。
综上所述,通过分析原有急诊绿色通道流程管理中疏漏和不合理的部分并加以针对性优化,有助于缩短接诊时间、赢得抢救时间、提高医疗护理质量,值得临床推广和借鉴。
[1]王媛媛,孙晓宇,于楠楠.优化门急诊绿色通道流程管理的效果[J].世界临床医学,2017,11(2):1170-1171.
[2]王海虹,丁锐,何彩娣.绿色通道信息化在急诊抢救中的应用效果评价[J].中国数字医学,2017,12(8):106-108.
[3]东迎.PDCA循环管理在急危重症孕产妇院前急救及转运中的应用[J].护理实践与研究,2016,13(24):99-100.
[4]田玮,李卫红,张庆余,等.急诊多发伤患者绿色通道的流程优化与信息化建设[J].中国病案,2017,18(5):16-18.
[5]崔远航,郭宪民,张春艳,等.团队资源管理在急诊卒中溶栓绿色通道中的应用[J].中国实用护理杂志,2016,32(36):2842-2847.
[6]杨洋,李姝文,汪洋,等.应用PDCA循环降低患者在急诊绿色通道滞留时间[J].中国卫生标准管理,2017,8(2):29-31.
[7]张小清.优化护理流程缩短危重患者急诊停留时间[J].医学信息,2016,29(31):170.
[8]李楠.优化缺血性卒中绿色通道流程对院内无缝衔接急救模式的临床研究[J].中国卒中杂志,2017,12(8):696-700.
[9]李小宇,梁潇,马青峰,等.医院优势资源整合在急诊医疗服务体系建设的实践[J].中国医院,2016,20(8):64-66.
[10]郭少英,梁带娣,何英.优化接诊流程对急诊抢救患者抢救效果的影响[J].齐齐哈尔医学院学报,2016,37(12):1629-1630.
