微生物检验标本不合格因素与质量控制措施分析
2018-06-29赖永才杨玉婷
毛 炜,赖永才,刘 滔,杨玉婷
(四川省简阳市人民医院检验科 641400)
微生物检验是临床治疗及防治感染的重要组成部分,随着微生物检验技术的不断发展,检验科工作人员综合能力日益提高,进一步提升了实验室内部的质量保证。为实现实验室检验结果的准确性和可靠性,必须实施全面质量保证,包括检验前、检验中、检验后。工作中发现,目前临床上还存在大量检验前微生物不合格标本,降低了检测结果的质量和时效性,对临床疾病的诊疗造成直接影响[1]。所以,研究检验前微生物检验标本不合格原因并进行质量控制具有重要的意义。本研究分析本院486例微生物不合格标本的原因,并对标本进行质量控制措施分析,现报道如下。
1 资料与方法
1.1标本来源 选取本院临床科室2016年7月至2017年7月送检的29 653例微生物检验标本,标本类型主要有血液、痰液、粪便、尿液、无菌体液与分泌物等,所有标本来自检验科收集的门诊与住院患者标本。
1.2标本采集不可接受标准 根据微生物标本临床采集质量控制措施[2]。将不可接受标本种类分为:(1)痰液,大于10个鳞状细胞/低倍镜视野。(2)气管内吸痰,大于10个鳞状细胞/低倍镜视野及20个油镜视野没有发现细菌。(3)支气管灌洗液,鳞状细胞大于1%总细胞数。(4)尿液,鳞状细胞大于“+++”及涂片革兰染色镜检发现3种以上细菌。(5)表皮创口,鳞状细胞大于“++”,无多形核白细胞。
1.3检测方法 由专业检验人员依照流程与规范进行标本核查,对标本采集时间、外观、检测与复查结果进行评估,按照《临床检验操作规程(第4版)》及实验室标准操作程序对不合格标本做记录并进行原因分析。将原因分析上交职能部门,质量控制部门根据检验科发放的检验手册对科室进行相应考核,督促持续改进。

2 结 果
2.1不合格标本发生率 29 653例标本中不合格标本486例,不合格率为1.64%,其中痰标本282例,占58.02%,尿标本99例,占20.37%,血标本50例,占10.29%,分泌物标本37例,占7.61%,粪便标本12例,占2.47%,无菌体液标本6例,占1.23%。职能部门进行干预后2个月,共送检标本6 150例,不合格标本共55例(0.9%),其中痰标本37例,占67.27%,尿标本10例,占18.18%,分泌物标本7例,占12.73%,粪便标本1例,占1.82%。不合格标本比例明显下降,差异有统计学意义(P<0.05)。
2.2不合格标本原因 见表1。486例不合格标本统计出6种不同的标本类型,导致不合格的原因各有不同,主要原因有非标准痰、标本污染、采集时间差错、未及时送检等。其中痰液标本中非标准痰不合格率最高,达204例,占41.98%;其次,标本污染169例,占34.77%;采集时间差错77例,占15.84%;未及时送检34例,占7.00%;其他原因为2例,占0.41%。干预后不合格标本的原因与干预前比较,差异无统计学意义(P>0.05)。
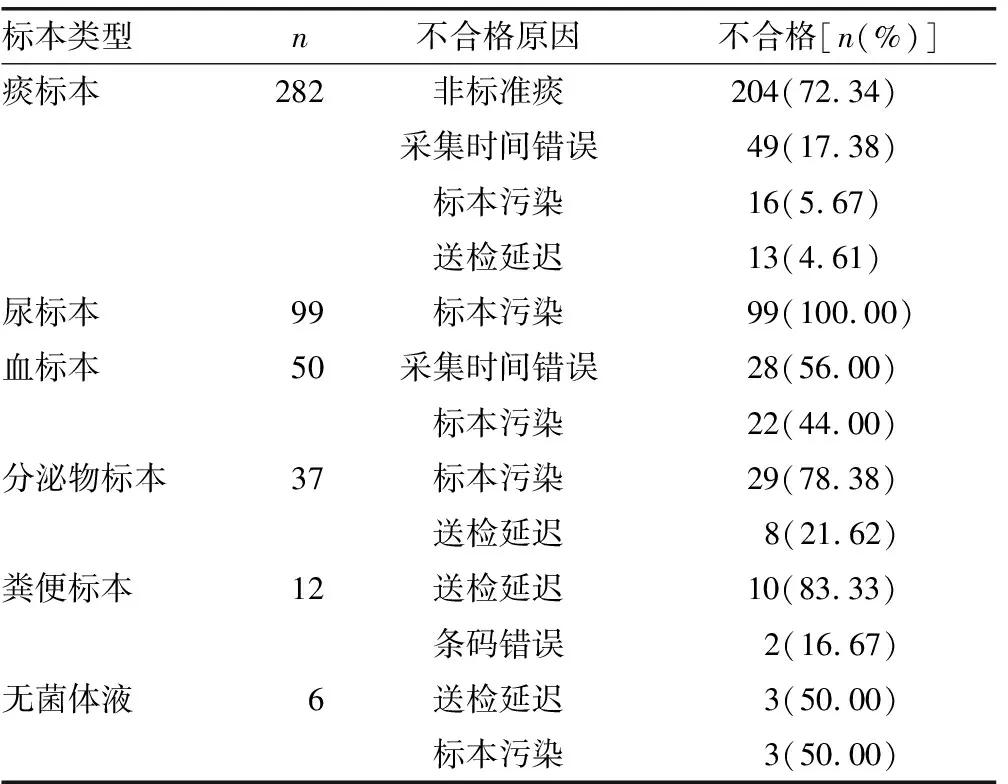
表1 6种不同类型标本不合格原因分布
3 讨 论
3.1标本不合格原因分析 由于微生物检验的特殊性,对于送检标本质量的要求比临床生化和血液类检验标本更高[3-6]。本研究对486例不合格标本的原因进行分析显示,痰标本不合格率最高,占58.02%,其次为尿标本,占20.37%,再次为血标本,占10.29%。微生物标本不合格的原因在痰液中主要是非标准痰,占41.98%,其次为标本污染,占34.77%,再次为采集时间差错,占15.84%,未及时送检和其他原因分别占7.00%、0.41%。
标本污染中,相关操作人员由于经验缺乏,没有经过专业的样本采集、送检等环节的学习培训是造成标本不合格的主要原因;其次,即使针对同样的标本,患者处于不同的状态所采用的标本采集方式也不一样。例如尿液标本的采集,除日常患者自行采集清洁中段尿送检外,使用导尿的患者,只能从导尿管采集标本进行细菌培养,而不能从尿袋中采集标本。但在实际操作过程中,部分护士或家属主观认为标本都是一样的,为了省事,从错误的地方采集标本。在送检和接收尿液标本时,不严格操作手段则会导致标本污染而失去培养价值。分泌物与无菌体液在采集环节中需要严格遵守无菌操作环境,如果相关人员缺乏专业意识与技能,标本在采集、运送及培养的各环节中会出现漏洞,让连环操作流程产生脱节,进而导致不合格率提升。因此,各环节操作人员需要严格按照规范程序操作,确保流程完善与规范,提升标本质量[7]。
一些需要患者自己采集的标本,由于患者自身医学素养低,专业知识缺乏,或者不把医生或护士交代的注意事项当回事,患者自身操作不规范也会导致标本采集不合格。例如痰液采集时,患者容易将唾液误认为是痰液,不能满足微生物检验的需要。痰液标本采集应该收集患者呼吸道深处的痰液,而不是唾液或上呼吸道分泌物。因此,在采集前护士必须做好宣教,提高患者自身正确获取标本的方式,保证痰液标本采集的质量[8]。
在对护士进行相关培训后,培训标准的落实和规范执行至关重要。由于工作繁忙,执行人员有可能为了节约时间,执行不规范,导致效果大打折扣。例如采集血标本时的消毒时间缩短,血液标本提前采集等。在日常监管工作中,需要梳理全流程,针对产生标本不合格的各环节做好严格筛查监督,规范流程管理,对相应人员做好严格培训,甚至需要定期考核。对日常差错问题要做好记录,提高工作人员对差错问题的重视程度,管理运行中,差错问题可与个人绩效考核相联系,提升工作人员的核查意识与能力[9]。
不同的微生物培养标本,有不同的专业要求。痰液培养中有较高要求,相关细节注意事项繁多,因此,需要让操作人员对相关技术有充分认识,同时需要选择有经验的操作人员。例如尿液采集时,首先需要对患者外阴做必要的清洁,而后留取中段尿作为标本,采集后需及时送检,避免检验延误。如果无法做到及时送检,需要将标本置入4~8 ℃的冷藏环境留存。同时还有其他因素会影响尿液标本在接收与送检中出现污染,因此要做好相关因素的排除,做好尿液送检中的完好保存,避免外界污染或标本渗出等。血液标本会由于采集时间差错而导致不合格或标本污染。例如多数需要避免药物输液对标本的影响,避开药物输液侧采集血液;粪便标本多由于未得到及时送检而导致标本不合格,粪便延迟送检会导致标本干燥,细菌死亡,从而导致检测结果的假阴性,因此要及时送检,严格控制送检时间。分泌物与无菌体液的不合格原因主要集中在延迟送检或标本污染方面[10-11]。
3.2微生物不合格标本的质量控制措施 针对检验不合格标本,质量控制部门在进行专项介入整治后,送检标本不合格率明显下降,说明临床科室在执行过程中对标本的送检重视程度不够,认为检验结果的准确性主要与检验科相关,对检验前标本的质量控制没有引起足够重视,检验手册在临床没有得到很好的应用,更多时候是充当应急工具书的作用。多数时候强调检验与临床的沟通,但是由于检验与临床受长期医院固化思想影响的原因,职能部门的督查更加重要[12]。从本研究看,职能部门介入后,微生物检验前标本不合格率明显下降,但是必须坚持,专项改进为辅。标本不合格从采集者自身开始到送检的各环节都关系到标本管理制度与执行问题。初期要做好患者的健康宣教,提示标本采集前需要做好的个人卫生、饮食、药物使用方面的禁忌问题,避免标本在采集中存在的污染、采集错误等问题。在采集工具和环境管理上,要保证无菌化处理,因此,要确保相关容器或存放空间中不存在污染的因素。采集完成后如果不能及时送检,要保证存放环境的温度、无菌化等标准,避免人员或其他影响因素对标本构成的污染或影响。在送检过程中,要避免标本过多振荡,做好密封,避免渗漏或标本间的混合等问题。因全流程都需要更为严格的管理,在相应人员和科室管理上,要形成专项制度,各种操作要做到标准化和细致化,明确考核标准,以考核标准来规范工作人员的操作。相关操作环境要做好监控管理,使相关工作人员的差错问题能够得到有效监督。日常除了定期培训管理外,要做好对应的考核,考核结果进行公示,提升相关人员对考核和技能提升的重视程度。日常工作状态要做好及时汇报总结,分析各环节操作中存在的漏洞及对应的解决措施,让相关流程与管理能够与时俱进,时刻保持与部门工作现状同步的状态,避免管理制度滞后导致缺乏对工作管理的有效性。对于积极献言献策者提供必要的奖励和表彰,打造积极创新和创优的部门工作氛围[1,13]。
本研究中,由于患者自身地域局限或相关知识缺乏,理解能力较差,对于检验工作缺乏认识。因此,要针对患者自身认知程度的差异做好通俗易懂的检验工作讲解,部分患者对于检验工作的讲解甚至有羞涩感。因此可以配合一定的书面形式图文结合,让患者逐一确定后再做标本采集工作。尤其在接收门诊患者送检微生物培养标本时,不时出现本来应严格按照无菌送检的标本,经常暴露于空气中或采用非消毒容器采集送检的现象,部分患者或家属更是认为只要标本没有掉在地上就未被污染,容器自己用水洗干净了,就可以采集标本送检培养。可见普通患者无菌意识观念非常缺乏,尤其是面对乡镇患者的基层医院检验科的工作任重而道远。
在医院内部沟通上,应严把质量关,重视检验环节中“人”的因素[14]。检验人员在与护士交流中要做好日常工作的衔接与沟通,做好日常培训和相关知识普及,针对本部门本地区特殊情况进行针对性培训,提升相关人员对患者情况的了解、掌握及针对性处理的能力。护理人员与检验人员的沟通渠道要保持畅通,日常配合默契,检验人员要及时将需要护理人员配合的工作做好表述,而护士要对标本采集和送检情况如实告知检验人员,保持信息对接畅通,确保从标本源头做好质量把控。
总之,微生物检验标本从采集到送检等各环节需要严格管理,以降低标本的不合格率,提高检测质量和效率,避免不必要的资源浪费,充分发挥科室间的配合作用,完善流程,提升监管力度。
[1]吴波.微生物检验标本不合格原因分析及质控对策[J].中国卫生产业,2015,13(15):196-198.
[2]李慧霞.临床检验标本的采集与质量控制[J].临床心身疾病杂志,2015,16(8):112-113.
[3]马建飞,郭超良,李刚.微生物培养标本不合格原因分析及处理策略[J].实用预防医学,2015,22(2):244-245.
[4]杜鹃.微生物检验标本不合格原因分析及质量控制对策探讨[J].河北医学,2016,22(4):693-695.
[5]姜占元.浅谈微生物标本不合格的原因及对策分析[J].当代医药论丛,2014,12(9):51-52.
[6]李维珍.检验科标本不合格的原因及防范措施[J].实用心脑肺血管病杂志,2013,21(9):94-95.
[7]朱奋勇.临床微生物检验标本中不合格标本产生的原因及解决措施[J].中国保健营养(上旬刊),2014,24(5):2952.
[8]李慧怀,唐俭.微生物检验标本不合格原因分析及质量控制对策研究[J].大家健康(中旬版),2015,31(6):41-42.
[9]张常玉.微生物检验标本不合格原因分析及质量控制对策[J/CD].临床医药文献电子杂志,2015,2(10):1870-1871.
[10]马海霞.微生物检验标本不合格原因分析及质量控制对策[J].中国社区医师,2014,30(22):102-103.
[11]尹秀云,陈建魁,曾利军,等.临床微生物培养不合格标本的特点及解决对策[J].国际检验医学杂志,2012,33(20):2499-2501.
[12]王清泽.微生物检验前质量控制在临床应用中的研究[J].世界最新医学信息文摘,2016,16(71):149.
[13]王淑媛,柯培锋,庄浩林,等.微生物检验标本不合格原因分析及质量控制对策探讨[J].国际检验医学杂志,2013,34(20):2738-2739.
[14]毛炜,李焱生,赖永才.微生物检验中的全面质量管理[J].华西医学,2015,30(9):1770-1772.
