两种姑息性引流方式治疗低位恶性梗阻性黄疸的疗效及免疫学变化分析
2018-06-29曾江潮隆洪木许仲平王仁龙
曾江潮,隆洪木,许仲平,曾 磊,王仁龙
(重庆市涪陵中心医院肝胆外科 408000)
恶性梗阻性黄疸指恶性病变组织浸润性生长或压迫胆道,阻碍胆汁排出,从而导致胆汁淤积而引起的黄疸,常见于胆管癌、壶腹周围癌等[1]。恶性梗阻性黄疸临床上常表现为皮肤、眼睛及尿液黄染,有时可并发皮肤瘙痒及出现反复腹胀、腹痛等症状。由于恶性梗阻性黄疸起病较为隐匿,临床发现时多处于晚期。据报道,仅有约20%的患者可获得根治性手术切除,而对于此病姑息性介入治疗的临床意义则较为重大[2-4]。近年来,经内镜逆行胰胆管造影术(ERCP)与经皮经肝胆管穿刺引流术(PTCD)两种介入治疗方法最为常见,其不仅可使胆汁引流至肠道或体外,缓解患者梗阻症状,提高生活质量,而且也为进一步肿瘤治疗创造了良好的条件[5]。本文旨在比较ERCP与PTCD两种介入治疗方法在恶性梗阻性黄疸中的疗效差异,现报道如下。
1 资料与方法
1.1一般资料 回顾性分析2012年3月至2016年11月本院收治行ERCP与PTCD治疗的82例恶性阻塞性黄疸患者的临床资料,依据治疗方法不同分为ERCP组44例,男23例,女21例;年龄44~71岁,平均(56.5±6.8)岁;病理类型:胆管癌23例,胰头癌15例,十二指肠壶腹癌6例;PTCD组38例,男20例,女18例;年龄42~74岁,平均(55.8±7.0)岁;病理类型:胆管癌20例,胰头癌13例,十二指肠壶腹癌5例。两组患者的年龄、性别等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
1.2纳入和排除标准
1.2.1纳入标准 (1)所有患者均经影像学检查,如腹部B超、CT等证实为恶性肿瘤;(2)均存在梗阻性黄疸症状;(3)经评估无法手术切除,患者不愿选择手术行胆肠吻合者;(4)检验结果提示血清胆红素升高等。
1.2.2排除标准 (1)胆管炎或结石等引起的梗阻性黄疸;(2)出现多器官功能衰竭;(3)有介入治疗史。
1.3治疗方法
1.3.1ERCP组 首先完善相关检查(如血常规、生化全套、凝血及腹部B超等),如有异常,及时纠正。治疗前应禁食8 h并行碘过敏试验,术前肌肉注射安定及盐酸山莨菪碱,必要时予镇痛药物。患者一般取左侧卧位,进镜到十二指肠降段找准乳头,插管后先回抽胆汁,再注入造影剂,在数字减影血管造影(DSA)辅助下观察狭窄部位、长度及范围等,最后沿导丝行乳头切开并留置不锈钢金属支架(库克医疗贸易有限公司)。术后常规禁食、水,并卧床休息,行抗感染、抑酶、保肝、止血等对症治疗,监测生命体征,密切观察病情变化。
1.3.2PTCD组 术前完善相关检查同ERCP组,治疗当天禁食,术前肌肉注射盐酸哌替啶,常规消毒铺巾后,先在DSA辅助下定位,局部麻醉后,在B超引导下选择胆管扩张最明显处穿刺,成功后边退针边回抽注射器,若抽出胆汁则提示穿刺成功。这时注入造影剂以明确胆道梗阻的部位、程度等,再使用导丝、扩张器,应用介入交换技术把引流管置入胆道固定。术后常规禁食、水并卧床休息,行抗感染、抑酶、保肝、止血等对症治疗,监测生命体征,密切观察外引流液情况。
1.4观察指标 (1)比较两组手术治疗疗效,其中疗效根据手术前后总胆红素(TBIL)水平进行评价:1周内TBIL下降超过1/3,2周下降超过1/2以上者为显效,1周内TBIL下降低于1/3,2周下降低于1/2者为有效,其他为无效;(2)比较两组围术期各项指标及急性胰腺炎、急性胆管炎发生率差异;(3)比较两组术前及术后肝功能指标变化情况;(4)比较两组术前及术后免疫学指标变化情况。总有效率=(显效+有效)/总例数×100%。

2 结 果
2.1两组患者临床疗效比较 见表1。ERCP组与PTCD组患者临床总有效率分别为90.9%、94.7%,差异无统计学意义(χ2=0.441,P>0.05)。

表1 两组患者临床疗效比较[n(%)]
2.2两组患者围术期各项指标、急性胰腺炎及急性胆管炎发生率比较 见表2。PTCD组患者住院时间、住院费用、急性胰腺炎及急性胆管炎发生率均高于ERCP组,差异均有统计学意义(P<0.05),而在手术时间及术中出血量比较,差异无统计学意义(P>0.05)。
2.3两组患者术前及术后肝功能指标变化情况比较 见表3 。两组患者术后7 d TBIL、γ-谷氨酰转肽酶(GGT)、碱性磷酸酶(ALP)及丙氨酸氨基转移酶(ALT)均明显改善,与术前比较差异均有统计学意义(P<0.05)。
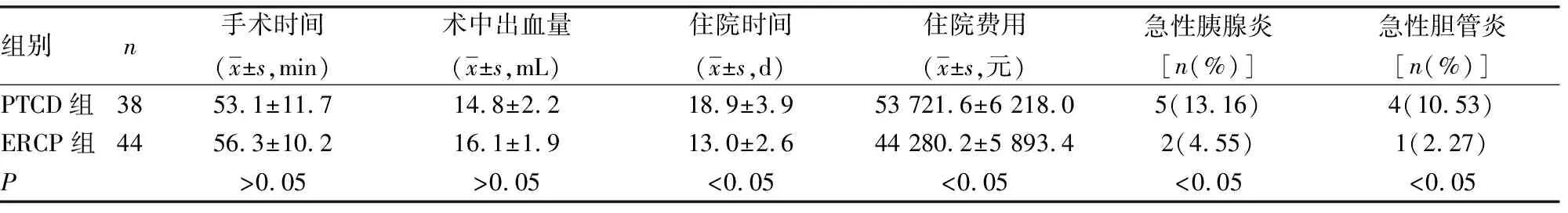
表2 两组患者围术期各项指标、急性胰腺炎及急性胆管炎发生率比较

表3 两组患者术前及术后肝功能指标变化情况比较
2.4两组患者术前及术后免疫学指标变化情况比较 见表4。两组患者术后可溶性白细胞介素-2受体(sIL-2R)及脂多糖(LPS)指标均低于术前,且术后2周ERCP组均明显低于PTCD组,差异均有统计学意义(P<0.05)。

表4 两组患者术前及术后免疫学指标变化情况比较
注:与同组术前比较,*P<0.05;与PTCD组术后2周比较,#P<0.05
3 讨 论
恶性胆道梗阻包括胆管癌、胰头癌及十二指肠壶腹周围癌等对胆道的侵袭,常表现为进行性加重的黄疸伴肝功能快速恶化,且容易出现感染、休克等严重并发症,往往后期肿瘤手术切除率较低[6-7]。据报道,外科手术曾是治疗恶性梗阻性黄疸的最佳手段,但随着介入治疗技术的不断发展与进步,使姑息性介入治疗手段逐渐成为解除恶性胆道梗阻的首选方式[8]。而目前临床上常用的介入方法主要包括两种,一种是ERCP,另一种是PTCD。据报道,这两种治疗手段均可解除胆道梗阻,从而改善患者生活质量,延长生存期[9-10]。
本研究结果发现,ERCP组与PTCD组患者临床总有效率分别为90.9%及94.7%,差异无统计学意义(P>0.05),表明两种姑息性介入治疗手段在治疗低位恶性梗阻性黄疸的成功率相近;另外,ERCP组患者住院时间、住院费用及术后并发症发生率等方面均优于PTCD组,差异有统计学意义(P<0.05),而在手术时间及术中出血量比较,差异无统计学意义(P>0.05)。说明从经济、恢复速度及预后等方面来看,ERCP方式可作为恶性梗阻性黄疸介入治疗的首选[11]。本研究比较两组患者术前及术后肝功能指标,其差异无统计学意义(P>0.05),但术后与术前比较,肝功能各项指标均明显改善,差异有统计学意义(P<0.05)。表明ERCP和PTCD两种介入方式均可有效解除恶性病变引起的胆道梗阻,从而很大程度上缓解梗阻性黄疸症状。
据文献报道,恶性梗阻性黄疸患者会出现免疫功能下降,特别是对细胞免疫功能的影响会很严重,其中LPS在恶性梗阻性黄疸患者血液中水平较高,其可合成和释放多种细胞因子及炎性介质,进而抑制免疫功能;sIL-2R是一种膜型白细胞介素-2受体酶切产物,其可结合IL-2的位点,起到封闭因子的作用,同时还可抑制T细胞的增殖[12]。本研究将两组患者术前及术后LPS和sIL-2R进行比较发现,术前两组各项免疫指标比较,差异无统计学意义(P>0.05),但两组各项免疫指标术后与术前比较,差异有统计学意义(P<0.05),且术后2周ERCP组各项指标均明显低于PTCD组,差异均有统计学意义(P<0.05)。说明经ERCP介入治疗低位恶性梗阻性黄疸患者的免疫力恢复较PTCD快。
综上所述,ERCP和PTCD在治疗低位恶性梗阻性黄疸患者的临床有效率相近的情况下,ERCP具有经济实用、恢复快、预后佳等优点,可作为低位恶性梗阻性黄疸姑息治疗的首选措施,值得临床推广应用。
[1]陆健,龚镭,彭晓斌.超声引导下PTCD与ERCP对接治疗恶性胆道梗阻[J].齐齐哈尔医学院学报,2014,32(17):2516-2517.
[2]商昌珍,闵军,陈亚进.肝门部胆管癌的外科治疗:争议与展望[J].临床外科杂志,2014,22(3):147-148.
[3]彭承宏,程坤.肝门部胆管癌手术方式的正确选择[J].中华消化外科杂志,2012,11(1):11-14.
[4]邹远航,马涛,贾乾斌.术前胆道引流对恶性阻塞性黄疸患者免疫、炎症状况的影响[J].中国医药导报,2011,8(8):51-52.
[5]孙广伟,李华章,王本锋,等.68例恶性梗阻性黄疸患者ERCP诊治的分析[J].局解手术学杂志,2013,22(2):173-175.
[6]BONNEL D,ANDRÉ T,MADER B,et al.Malignant biliary obstruction,general review and clinical practice[J].Bull Cancer,2013,100(5):443-452.
[7]SILLGHAL D,VAN GULIK T M,GOUMA D J.Palliative management of hilarchola giocarcinoma[J].Surg 0ncol,2005,14(2):59-74.
[8]于泓,缪林,于泓,等.胆管癌支架治疗的现状及进展[J].世界华人消化杂志,2014,22(5):648-653.
[9]徐刚,刘小方.恶性梗阻性黄疸研究现状及进展[J].中国医药科学,2012,2(24):29-30.
[10]浦雪.ERCP下胆道支架内引流术治疗恶性梗阻性黄疸的护理[J].中国卫生产业,2012,9(33):44-45.
[11]孙庆旭,严茂军.高龄患者恶性梗阻性黄疸介入治疗(附32例临床分析)[J].中国现代普通外科进展,2011,14(2):130-132.
[12]江帆,孙权,吴国俊,等.不同引流方式对恶性梗阻性黄疸患者细胞免疫的影响[J].临床外科杂志,2016,24(10):760-763.
