预防性无创机械通气对食管癌术后肺部并发症及短期预后影响
2018-06-29袁建国隆毅蒋正英周明明周洪张宁
袁建国 隆毅 蒋正英 周明明 周洪 张宁
重庆市肿瘤研究所癌症中心,重庆 400030
我国是食管癌高发地区,作为常见的消化系统恶性肿瘤,食管癌患者预后往往较差,5年生存率仅为10%~30%,居恶性肿瘤第四位[1]。目前,手术仍为食管癌治疗的重要手段,但食管癌手术时间长、创伤大,加之食管解剖的复杂性,均导致术后并发症尤其是肺部并发症发生风险较高[2]。既往研究表明,增加肺容量对于预防肺部并发症具有积极意义,而无创机械通气(Noninvasive positive pressure ventilation,NPPV)即可通过气道内正压,发挥气道辅助通气和增加肺容量的作用[3]。此次研究就预防性NPPV对食管癌术后肺部并发症及短期预后的影响进行分析,为食管癌术后肺部并发症的预防提供参考。
1 资料与方法
1.1 一般资料
以我院2014年7月至2016年7月接受根治性手术[4]治疗的85例食管癌患者为研究对象,患者术后清醒合作、血流动力学稳定,排除既往有开胸肺叶切除史者,以及合并胸廓畸形、胸廓完整性不全者。患者食管癌部位:下段22例,中段47例,上段16例;食管癌FIN分期:Ⅰ期45例,Ⅱ期40例。
患者均于食管癌根治性手术术后接受常规综合治疗,包括胸腔闭式引流、吸氧、雾化祛痰、抗感染、抑酸、调整水电解质酸碱平衡、营养支持等[5],在此基础上,41例患者于围术期接受预防性NPPV治疗:使用BiPAP Synchrony无创呼吸机,选择S/T通气模式,参照《无创正压通气临床应用专家共识》进行操作[6];治疗方案:术前给予NPPV适应性治疗1 h,术后待患者清醒、气道保护能力恢复并明确排除NNPV禁忌证后,应用NPPV 6~7 h,而后每日给予3次NPPV,每次2~3 h,持续3 d。
1.2 分析方法
术后常规综合治疗44例为对照组,围术期预防性NPPV的41例患者为观察组。整理两组患者病历资料,就其基线特征进行对比,并比较两组患者术前、术后7 d肺功能、血气指标变化,以及肺部并发症发生情况。其中,肺功能指标包括第1秒用力呼气容积(FEV1)、FEV1占预计值百分比(FEV1%Pred)、用力肺活量(FVC)、用力肺活量占预计值百分比(FVC%Pred)以及肺总量(TLC)、残气量(RV)、功能残气量(FRC);血气指标包括动脉氧分压(PaO2)、氧合指数(FiO2)及动脉血二氧化碳分压(PaCO2)。肺部并发症包括急性呼吸衰竭、肺炎、支气管痉挛、肺不张、急性呼吸衰竭(ARDS)、肺栓塞等,诊断标准参考相关文献[7]。
所有数据采用SPSS18.0进行分析,性别、并发症发生率等计数资料以(n/%)表示,并采用χ2检验,肺功能、血气指标等计量资料以(x±s)表示,并采用t检验,以P<0.05为差异有统计学意义。
2 结果
2.1 基线资料
两组患者年龄、体质指数、性别、食管癌部位、食管癌分期等基线资料比较,差异无统计学意义(P>0.05),具有可比性,见表1。

表1 两组患者基线资料对比(n/%)
2.2 肺功能及血气指标变化
两组患者术后7 d 肺功能指标和PaO2、FiO2均较术前降低,对照组降低更为明显,PaCO2均较术前升高,对照组变化更为明显,差异有统计学意义(P<0.05),见表2。
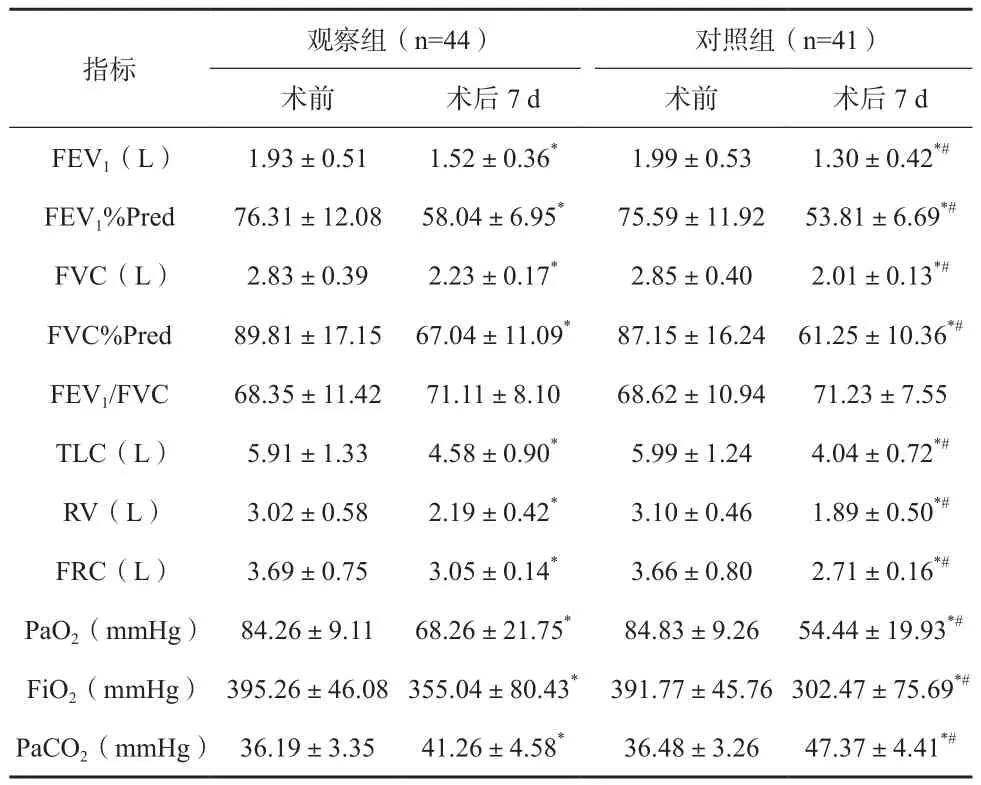
表2 两组患者指标变化比较(x±s)
2.3 并发症发生情况
观察组术后肺炎、肺不张发生率及并发症合计发生率均低于对照组,差异有统计学意义(P<0.05),见表3。
3 讨论
食管癌治疗水平在提升,但患者住院期间病死率仍高达2%~25%,其原因与术后肺部并发症和吻合口瘘的发生有关[8]。大量研究表明,老年人群、肺功能障碍者有着更高的肺部并发症发生风险,而术后低氧血症、应激反应的发生,以及肌力的下降所致呼吸道分泌物排出困难,均可导致患者术后肺部并发症发生率进一步上升[9-10]。
当前临床常用的食管癌术后肺部并发症防治措施包括改进手术方式、合理运用麻醉药物、患者教育以及增加肺通气量等,其中,目前普遍公认的最为有效的防治肺部并发症的措施即为增加肺通气量,即借助深呼吸锻炼、刺激肺活量、间歇正压呼吸等多种形式,达到改善术后肺通气、避免远端肺泡塌陷发生的目的[11-12]。此次研究在围术期预防性应用NPPV,在降低食管癌术后肺炎、肺不张发生率方面发挥了积极作用,NPPV给予的气道内正压可以有效保证患者术后肺通气量,同时,呼气末正压也可明显降低远端小气道陷闭,从而实现通气血流比的改善与肺内分流的抑制[13]。同时,较深呼吸锻炼等主动方式相比,NPPV可通过施加气道正压被动增加肺通气量,能够明显弥补多数患者术后肌力减弱、耐受度下降等问题,保障良好的预防效果[14]。
在肺功能及血气指标的观察中,可以发现,两组患者术后肺功能均有所下降并呈现呼吸中枢抑制状态,与既往研究具有一致性[15]。通过预防性NPPV的应用,观察组患者肺功能下降程度得到了有效控制,术后7 d血气指标亦优于对照组,因为NPPV可通过增加胸内压减少静脉心血量回流,进而减轻心脏负荷、改善缺氧状态、增加心输出量,同时,肺部氧供的随之上升能够使得肺部血管明显舒张、肺部通气量明显改善,最终发挥改善机体缺氧状态、降低肺循环阻力、改善机体血氧水平的目的[16-17]。此外,有学者发现,在食管癌患者术后肌力尚未恢复时行早期呼吸机支持,不仅可使患者呼吸肌得到充分休息,还有助于组织氧供的良好留存,对于改善后期恢复质量也有着重要意义。需要注意的是,由于NPPV可促使肺膨胀,部分患者可能出现胸膜漏气情况,故术后NPPV治疗时长及治疗参数的选择应尤为慎重,从而兼顾治疗效果与安全性的平衡。
[1] KATAYAMA H, KUROKAWA Y, NAKAMURA K, et al.Extended Clavien-Dindo classif i cation of surgical complications:Japan Clinical Oncology Group postoperative complications criteria[J]. Surg Today, 2016, 46(6): 668-685.
[2] VAN ADRICHEM E J, MEULENBROEK R L, PLUKKER J T M, et al. Comparison of two preoperative inspiratory muscle training programs to prevent pulmonary complications in patients undergoing esophagectomy: a randomized controlled pilot study[J]. Ann Surg Oncol, 2014, 21(7): 2353-2360.
[3] 马壮. 支气管哮喘和慢性阻塞性肺疾病所致呼吸衰竭的机械通气治疗进展[J]. 解放军医学杂志, 2011, 36(8):794-799.
[4] MATHISEN D J, MUNIAPPAN A. Tracheo-Esophageal Fistula[M]//Gastrointestinal Surgery. Springer New York, 2015:3-12.
[5] VAN DER SLUIS P C, VERHAGE R J J, VAN DER HORST S, et al. A new clinical scoring system to define pneumonia following esophagectomy for cancer[J]. Dig Surg, 2014, 31(2):108-116.
[6] SHEWALE J B, CORREA A M, BAKER C M, et al. Impact of a fast-track esophagectomy protocol on esophageal cancer patient outcomes and hospital charges[J]. Ann Surg, 2015, 261(6): 1114.
[7] VALKENET K, TRAPPENBURG J C A, GOSSELINK R,et al. Preoperative inspiratory muscle training to prevent postoperative pulmonary complications in patients undergoing esophageal resection (PREPARE study): study protocol for a randomized controlled trial[J]. Trials, 2014, 15(1): 144.
[8] 龚太乾, 蒋耀光, 王如文,等. 食管癌术后早期并发症及死亡原因分析[J]. 中国胸心血管外科临床杂志, 2005, 12(3):173-176.
[9] KOYANAGI K, IGAKI H, IWABU J, et al. Recurrent laryngeal nerve paralysis after esophagectomy: respiratory complications and role of nerve reconstruction[J]. Tohoku J Exp Med, 2015,237(1): 1-8.
[10] MOKART D, GIAOUI E, BARBIER L, et al. Postoperative sepsis in cancer patients undergoing major elective digestive surgery is associated with increased long-term mortality[J]. J Crit Care, 2016, 31(1): 48-53.
[11] SAIKAWA D, OKUSHIBA S, KAWATA M, et al. Eff i cacy and safety of artificial pneumothorax under two-lung ventilation in thoracoscopic esophagectomy for esophageal cancer in the prone position[J]. Gen Thorac Cardiovasc Surg, 2014, 62(3):163-170.
[12] LU N, MARUMOTO A, WONG L L. Outcomes of abdominal surgery in patients receiving mechanical ventilation for more than 48 hours[J]. Am J Surg, 2016, 212(5): 866-872.
[13] 杨立新, 权荣喜, 于婵娟, 等. 肺保护通气策略在胸腹腔镜食管癌根治术中的临床价值[J]. 中华消化外科杂志, 2016, 15(11):1100-1105.
[14] SCHAIBLE A, SAUER P, HARTWIG W, et al. Radiologic versus endoscopic evaluation of the conduit after esophageal resection: a prospective, blinded, intraindividually controlled diagnostic study[J]. Surg Endosc, 2014, 28(7): 2078-2085.
[15] HIRAMATSU T, SUGIYAMA M, KUWABARA S, et al.Effectiveness of an outpatient preoperative care bundle in preventing postoperative pneumonia among esophageal cancer patients[J]. Am J Infect Control, 2014, 42(4): 385-388.
[16] 李金蔓. 食管癌术后并发症分级及其影响因素分析[J]. 中国胸心血管外科临床杂志, 2017, 24(4): 259-264.
[17] BLUDAU M, HÖLSCHER A H, BOLLSCHWEILER E, et al. Preoperative airway colonization prior to transthoracic esophagectomy predicts postoperative pulmonary complications[J]. Langenbecks Arch Surg, 2015, 400(6): 707-714.
[18] FERRER M, TORRES A. Noninvasive ventilation for acute respiratory failure[J]. Curr Opin Crit Care, 2015, 21(1): 1-6.