磁共振成像评估膝关节剥脱性骨软骨炎分级及稳定性
2018-06-28孙虎林张雪松韩跃峰
孙虎林,张雪松,韩跃峰
(北京麦瑞骨科医院 影像科,北京100012)
剥脱性骨软骨炎 (OCD)为关节软骨及软骨下骨的无菌坏死现象[1],发病部位多在膝关节,发病群体多为儿童和青少年,常累及股骨內髁及股骨外髁[2]。OCD的发病原因,部分是外部创伤引起,但多数患者无外伤史,所以尚不明确发病机制,研究认为可能与遗传、内分泌、缺血、外伤等因素有关[3,4]。目前,OCD的有效治疗方法为关节镜手术。而磁共振成像(MRI)检查成为OCD诊断的有效辅助手段。有研究发现[5],OCD的治疗预后与病灶情况紧密相关,其中病灶的分级及稳定性是治疗OCD的关键及良好预后的主要原因[6]。但研究显示MR判断膝关节OCD的分级及稳定性的准确率结果差异很大,本研究回顾性分析2012年6月至2017年6月在我院就诊的膝关节剥脱性骨软骨炎患者86例,2名医师经MRI诊断膝关节OCD分级及稳定性,与关节镜结果进行比较,以评价术前磁共振成像诊断膝关节剥脱性骨软骨炎分级及稳定性的准确性及使用价值。
1 资料与方法
1.1 一般资料
回顾性分析2012年6月至2017年6月在我院就诊的膝关节剥脱性骨软骨炎患者86例。纳入标准:①经医生评估及检查,确诊为膝关节剥脱性骨软骨炎患者;②手术治疗前2个月内,行MRI检查;③于本院行关节镜手术;④无膝关节手术史。排除标准:①存在膝关节感染;②合并其他膝关节病变;③全身性骨软骨炎。86例患者,其中男性52例,女性34例,年龄13-35岁,平均年龄(25.46±9.33)岁。58例患者病发前有膝关节外伤史;28例患者明确无外伤。平均病程9.63±4.22月。患者的临床主要表现为膝关节疼痛、膝关节肿胀、积液或僵直,伴有间歇性运动障碍或关节“绞锁”征。本研究经本院伦理委员会批准同意。
1.2 MR扫描方法
MR检查使用设备:美国GE1.5T超导磁共振扫描系统,工作站为美国GE1.5T磁共振图像工作站。8通道膝关节表面线圈进行检查。分别行膝关节矢状位快速自旋回波T1加权像(PDWI)、冠状位脂肪抑制质子密度加权像及横轴位脂肪抑制PDWI扫描。扫描方法:患者常规仰卧,患膝伸直,足先进。参数设定:MR扫描需设定的参数包括重复时间(rTR)/回波时间(TE)、层厚/间隔、视野(FOV)、矩阵、激发次数(NEX) 。具体参数见表1。
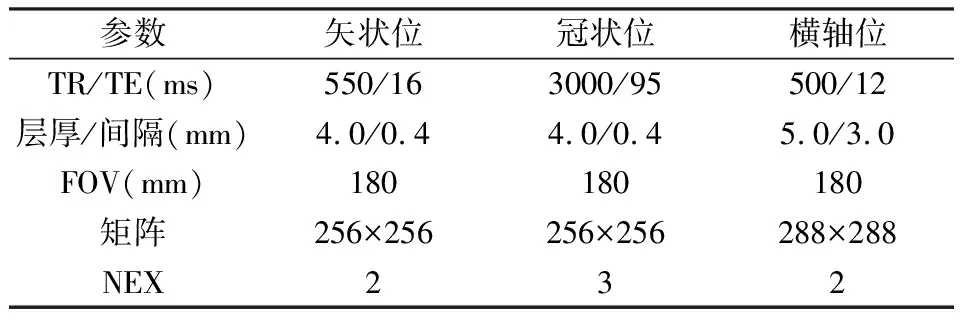
表1 MRI扫描序列及参数
1.3 膝关节OCD分级标准
膝关节OCD的分级标准,参照Kramer方法[7],经膝关节OCD分为IV级。其中Ⅰ级、Ⅱ级病变为稳定性,Ⅲ级、Ⅳ级病变为不稳定性。Ⅰ级:膝关节软骨信号减低,呈现豆状或卵形,膝关节软骨增厚但保持完整;Ⅱ级:膝关节软骨病变周围现低信号影,无原位及关节腔游离体,膝关节软骨变薄且粗糙;Ⅲ级:病变骨组织及表面软骨骨折线或缺损,累及全层,PDWI呈液体信号。Ⅳ级:软骨碎片及坏死骨与原骨分离,出现混杂或低信号游离体。
1.4 MR评价标准
工作流程:①MRI图像分析,在未与膝关节镜结果进行对照的前提下,由两名从事MRI工作5年以上的放射科医师,分别独立完成患者MRI图像的分析工作,并做好记录;②膝关节OCD分级判断,根据MRI的分级标准,2名医师分别单独判断膝关节分级情况。然后,2名医师一起分析患者的征象,发生分歧时,由另1名资历高医师参与其中,共同商议解决,确定患者是否出现提示膝关节OCD不稳定的MR征象;③将MR诊断结果与关节镜手术记录进行对比分析。
膝关节OCD不稳定的MR征象:病灶与母体骨交界面线状高信号、病灶邻近骨质多发囊变影或出现大囊变、累及全层的软骨骨折线、累及全层的软骨缺损。
膝关节镜OCD分级标准:Ⅰ级:关节面完整,关节软骨软化;Ⅱ级:骨软骨未完全分离,与周围骨部分相连;Ⅲ级:骨软骨与原骨分离完全,但还位于缺损内;Ⅳ级:骨软骨分离脱落,形成游离体。
1.5 统计学方法
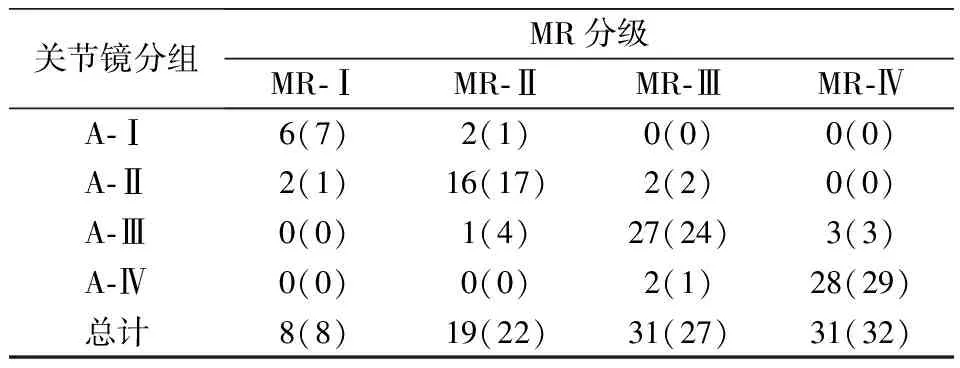
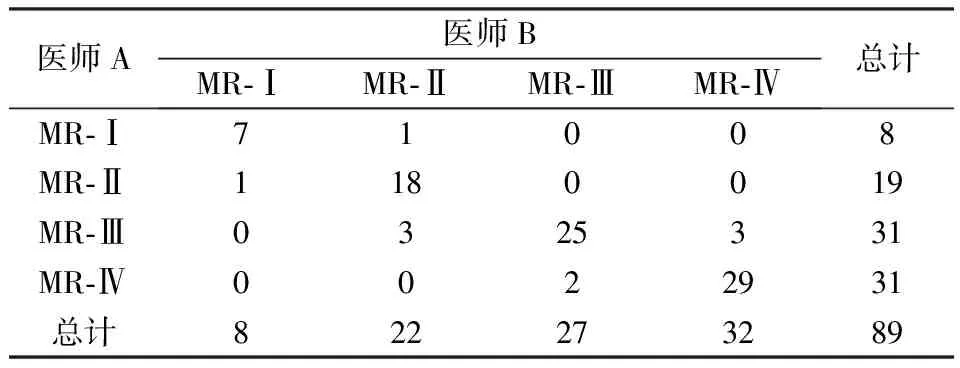
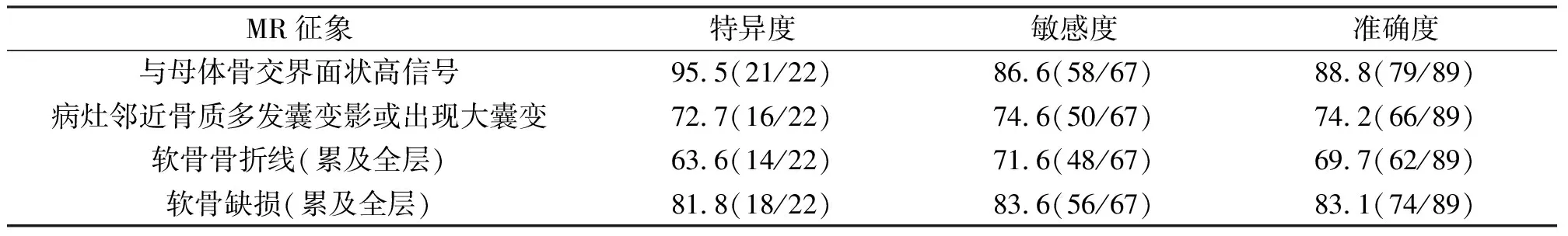
计算2名医师独立完成膝关节OCD稳定性的特异度、敏感度及准确度,以膝关节镜手术结果为标准;评价2名医师MRI诊断膝关节OCD分级的一致性,0.75 86例膝关节OCD患者,单发病灶83例,多发病灶3例,共89个病灶。病变形态的长轴几乎平行于关节面,短轴基本垂直于关节面。其中,48个位于股骨内侧髁,34个病灶位于股骨外侧髁,7个位于股骨滑车。在冠状位、矢状位形态呈半月形占53.93%(48/89);冠状位呈半月形,矢状位呈楔形或条形占35.46%(32/89);冠状位、矢状位均呈楔形或条形占10.11%(9/89)。71.91%(64/89)病灶在T1加权像呈低信号,28.09(25/89)呈等信号;69.66%(62/89)抑脂的PDWI呈等信号或以等信号为主的混杂信号,30.34%(27)抑脂的PDWI呈高信号或以高信号为主的混杂信号。 2名医师术前MR判断膝关节OCD分级结果为Ⅰ级8、8 例,Ⅱ级 19、22例,Ⅲ级31、27 例,Ⅳ级31、32例。关节镜膝关节OCD分级结果为Ⅰ级 8例、Ⅱ级20例、Ⅲ级31例、Ⅳ级30例。医师A术前MR分级与膝关节OCD 分级一致性较好 (Kappa= 0.809,P<0.001),医师B术前MR分级与膝关节OCD 分级一致性较好 (Kappa= 0.810,P<0.001),详见表2。 表2 膝关节OCD MR分级与关节镜对照结果[nA(nB)] 经分析,两名医师间诊断OCD分级的一致性较好(Kappa= 0.841,P<0.001),详见表3。 表3 两名医师MR诊断OCD分级一致性评价 Kappa= 0.841,P<0.001 结果发现,两名医师MR诊断膝关节OCD不稳定征象的特异度、敏感度、准确度均较高,其中两名医师诊断MR征象与母体骨交界面状高信号的特异度、敏感度、准确度最高,软骨骨折线(累及全层)最低。详见表4。 表4 MR征象诊断膝关节OCD 稳定程度的特异度、敏感度、准确度(%) 研究显示,关节软骨的组成是四层结构,OCD首先病变位置在浅层[8],所以X线不能及时发现,且不能显示软骨。MRI已发展成为诊断OCD的有效方法,它能够清晰显示膝关节结构,检出病变敏感性高,是有效的成像方法[9]。而关节镜已被认定为评价OCD的“金标准”[10]。其手术创伤小,在对OCD的直接评价及通过镜下手术对OCD进行必要的手术处理等方面具有优越性。所有本文以关节镜为标准,分析了MRI评价OCD分级及稳定性的准确程度。 本研究结果显示,86例膝关节OCD患者89个病灶。48个位于股骨内侧髁,34个病灶位于股骨外侧髁,7例位于股骨滑车。戴景儒等[11]研究纳入共150个膝关节OCD病灶,病灶多位于股骨外髁关节面,达66个。与本文研究结果不同,本文主要累及股骨内髁,分析原因可能是两者纳入的研究对象差异较大造成的。有研究显示[12],股骨内髁后外侧是膝关节OCD发病率达69%,是经典发病部位。此结果与本文研究结果一致。本研究中,71.91%(64/89)病灶在T1加权像呈低信号,28.09(25/89)呈等信号;69.66%(62/89)抑脂的PDWI呈等信号或以等信号为主的混杂信号,30.34%(27)抑脂的PDWI呈高信号或以高信号为主的混杂信号。此研究结果与任翠等研究结果一致[13]。 2名医师MRI判断膝关节OCD分级结果与关节镜结果一致性较好。且两名医师间诊断OCD分级的一致性较好。说明MRI判断膝关节分级的准确性较好,医生判断的正确率较高。MRI在膝关节OCD诊断中为骨科医师提供了有效的无创性辅助诊断手段。它能清楚显示I-V型OCD病变的关节软骨及软骨下骨质病变,且能观察软骨表面轮廓及其厚度。这也是医师能够通过MRI准确判断膝关节OCD分级的主要原因。 MRI判断膝关节OCD不稳定征象结果发现,两名医师MRI判断膝关节OCD不稳定征象的特异度、敏感度、准确度均较高,其中两名医师诊断MR征象与母体骨交界面状高信号的特异度、敏感度、准确度最高,软骨骨折线(累及全层)最低。有研究表明[14],病灶与母体骨的交界面中有大量纤维血管组织,而呈现在MRI上的为圆形囊变或T2加权像、PDWI 序列上线状或相对弥漫的高信号影,且在梯度回波序列T1加权像序列,纤维血管组织呈高信号,关节积液呈低信号,所以利于鉴别。这也是两名医师诊断MR征象与母体骨交界面状高信号的特异度、敏感度、准确度最高的原因之一。而当软骨未错位,PDWI序列上判断软骨骨折线及其累及范围难度较大[15],所以文中软骨骨折线(累及全层)的判断准确率较低。 综上所述,术前磁共振成像诊断膝关节剥脱性骨软骨炎的分级情况及稳定性准确性高,与关节镜检查一致性好,为临床提供很大的参考价值,值得大力推广、使用。 参考文献: [1]程 扬,韩长旭.可吸收棒固定修复可促进青少年膝关节不稳定型剥脱性骨软骨炎的骨性愈合[J].中国组织工程研究,2016,22(8):1133. [2]Chen Y,Sun Y,Pan X,et al.Joint distraction attenuates osteoarthritis by reducing secondary inflammation,cartilage degeneration and subchondral bone aberrant change[J].Osteoarthritis and Cartilage,2015,12(10):1210. [3]Olcay Guler,Mehmet Isyar,Dilek Karata,et al.Investigating the relationship between internal tibial torsion and medial collateral ligament injury in patients undergoing knee arthroscopy due to tears in the posterior one third of the medial meniscus[J].The Knee,2015,23(7):561. [4]Robach BP,Paulus AC,Niethammer TR,et al.Discrepancy betweenmorphological findings in juvenileosteochondritis dissecans(OCD):a comparison of magneticresonance imaging (MRI) and arthroscopy[J].Knee Surg Sports Traumatol Arthrosc,2016,24(4):1259. [5]全海祥,康一凡,沈国华,等.关节镜下微骨折术和关节清理术修复膝关节软骨缺失临床疗效对比研究[J].中国骨与关节损伤杂志,2016,37(10):1088. [6]Bauer KL,Polousky JD.Management of osteochondritisdissecans lesions of the knee,elbow and ankle[J].Clin SportsMed,2017,36 (3):469. [7]爱 德,徐文坚,刘吉华.骨关节CT与MRI诊断学[M].济南:山东科技出版社,2002,332-337. [8]Aki Fukuda,Akinobu Nishimura,Shigeto Nakazora,et al.Double-Layered Lateral Meniscus Accompanied by Meniscocapsular Separation[J].Case Reports in Orthopedics,2015,25(17):957. [9]鹿 蓉,乔 洋,陶虹月,等.踝关节剥脱性骨软骨炎微骨折术后修复组织的MRI定量评估[J].放射学实践,2015,18(8):855. [10]李杰峰,王庆东,金艳南,等.关节镜下微骨折手术治疗膝关节剥脱性骨软骨炎的效果评估[J].中国卫生标准管理,2016,16(3):37. [11]戴景儒,戴世鹏,庞 军.3.0T超高场强磁共振成像对膝关节早期剥脱性骨软骨炎的临床研究[J].实用放射学杂志,2010,26(12):1785. [12]Ronga M,Zappalà G,Cherubino M.Osteochondritis dissecans of the entire femoral trochlea[J].Am J Sports Med,2006,34(9):1508. [13]任 翠,郎 宁,陈 雯,等.术前膝关节剥脱性骨软骨炎分级及稳定性的磁共振成像评估[J].中国医学科学院学报,2017,36(6):768. [14]Zbojniewicz AM,Stringer KF,Laor T,et al.Juvenile osteochondritis dissecans:correlation between histopathology and MRI[J].AJR Am J oentgenol,2015,205(1):114. [15]Yu H,Ye Wb,Zhong ZM,et al.Effect of Advanced Oxidation Protein Products on Articular Cartilage and Synovium in a Rabbit Osteoarthritis Model[J].Orthopaedic Surgery,2015,15(2):463.2 结果
2.1 膝关节OCD MRI结果
2.2 膝关节OCD MRI分级与关节镜结果对比
2.3 两名医师MR诊断OCD分级的一致性
2.4 MRI判断膝关节OCD不稳定征象与关节镜结果对比
3 讨论
