溶血患儿与非溶血患儿COHb、参数的变化观察
2018-06-21王琦
王琦
(南阳市第一人民医院检验科,河南 南阳 473000)
新生儿溶血可以导致患儿病死率的显著上升,其病因主要与血型抗体对于不同抗原表位的结合导致的患儿红细胞的溶解有关。流行病学研究显示,ABO新生儿溶血的发生率可达223-455/1万人左右,且在二胎或者既往具有溶血性疾病的孕产妇中,其发病率更高[1,2]。直接抗人球蛋白试验等血清学检查评估ABO新生儿溶血的灵敏度较低,但其检测过程不够简便易行。新生儿碳氧血红蛋白(COHb)、网织红细胞参数等指标,能够反应新生儿溶血过程中红细胞分解、血红素的代谢等病理过程,并能够反应患儿体内造血功能的代偿程度。部分研究证实了COHB在新生儿溶血中的异常表达,揭示高表达的COHB是促进新生儿核黄疸、胆红素脑病等不良临床结局的重要因素[3-5],但缺乏对于COHB的诊断学价值的分析,本次研究选取90例ABO溶血患儿,研究了COHB、网织红细胞参数等指标的异常表达及其诊断学效能。
1 对象与方法
1.1 研究对象 选取90例ABO溶血患儿 (病例组),病例收集时间2014年2月-2016年9月,选取同期非溶血病理性黄疸儿90例作为对照组,同期健康新生儿90例(健康组)。
病例组,男58例、女32例,分娩孕周 37~41周, 平均 39.6±1.5 周, 新生儿体质量 3304.2±391.2g,发病日龄 2.9±0.5d,母亲血型均为 O 型,患儿血型:A型50例、B型40例,游离抗体试验阳性例72例。对照组,男54例、女36例,分娩孕周37~41 周, 平均 39.4±1.2 周, 新生儿体质量 3341.7±366.9g,发病日龄 2.8±0.5d,母亲血型均为 O 型,患儿血型:A型53例、B型37例,游离抗体试验阳性例70例。健康组,男50例、女40例,分娩孕周37~41 周, 平均 39.2±1.3 周, 新生儿体质量 3321.6±300.2g,母亲血型均为O型,新生儿血型:A型49例、B型41例。病例组和对照组的性别、分娩孕周、新生儿体质量、发病日龄、新生儿血型比较,差异均无统计学意义(P>0.05);三组新生儿的性别、分娩孕周、体质量、母体及新生儿血型差异无统计学意义(P>0.05)。
1.2 纳入排除标准
1.2.1 纳入标准 ⑴ABO溶血的诊断标准参考中华医学会的相关标准;⑵孕周37~41周;⑶体质量>1.5kg;⑷入组前患儿未接受退黄治疗;⑸日龄<10d;⑹本研究获得研究对象父母的知情同意。
1.2.2 排除标准 ⑴具有宫内窘迫、窒息病史;⑵合并妊娠糖尿病、高血压;⑶伴有免疫功能障碍、遗传性疾病;⑷伴有异常其他疾病(颅内出血、败血症等)。
1.3 指标检测方法 采集静脉血约5ml并分作两份,一份自然抗凝后以3000r/min离心10min,取上清液采用酶联免疫吸附法测定血清中COHb、STB水平,检测试剂盒购自北京中杉金桥生物有限公司,具体检测步骤严格按照试剂盒说明书进行操作;另一份置于枸橼酸钠抗凝管内,加入RET、HFR、MFR检测试剂盒后,利用免疫发光法检测RET、HFR、MFR水平,试剂盒购自上海奥普生物医药有限公司,具体检测步骤严格按照试剂盒说明书进行。
1.4 统计学方法 统计软件采用SPSS 16.0,采用均数±标准差(±s)进行统计描述,组间比较采用t检验,绘制ROC曲线,选取最佳诊断临界值时对应的灵敏度、特异度、漏诊率、误诊率及AUC值;P值<0.05表示差异具有统计学意义。
2 结果
2.1 病例组和对照组的COHb、STB水平指标比较病例组的COHb水平显著的高于对照组和健康组(P<0.05),病例组的STB水平与对照组均高于健康组 (P<0.05);对照组的COHb水平高于健康组(P<0.05);(表 1)。
表1 病例组和对照组的COHb、STB水平指标比较(±s)

表1 病例组和对照组的COHb、STB水平指标比较(±s)
组别病例组对照组健康组F值P值n C O H b(%) S T B(μ m o l/L)9 0 9 0 9 0 1.8 5±0.3 3 1.5 1±0.3 6 1.0 4±0.2 9 3 2.9 6 4<0.0 0 1 2 6 7.8±8 9.1 2 6 2.0±9 4.2 1 1.0±5.2 1 5 8.4 0 1<0.0 0 1
2.2 病例组和对照组的网织红细胞参数指标比较病例组的RET、HFR、MFR检测值显著的高于对照组和健康组(P<0.05),病例组的 LFR 测定值显著的低于对照组和健康组(P<0.05);对照组的 RET、HFR、MFR 检测值显著的高于健康组(P<0.05),对照组的LFR测定值显著的低于健康组 (P<0.05);(表 2)。
表2 病例组和对照组的网织红细胞参数指标比较(±s)

表2 病例组和对照组的网织红细胞参数指标比较(±s)
?
2.3 COHb、RET、HFR、MFR、LFR 鉴 别 诊 断 ABO溶血患儿的 ROC曲线分析 COHb、RET、HFR、MFR、LFR鉴别诊断ABO溶血患儿的AUC值分别为 0.887、0.924、0.865、0.872、0.856,COHb、RET、HFR、MFR、LFR鉴别诊断ABO溶血患儿的灵敏度、特异度、漏诊率、误诊率详见表3;(表3)。
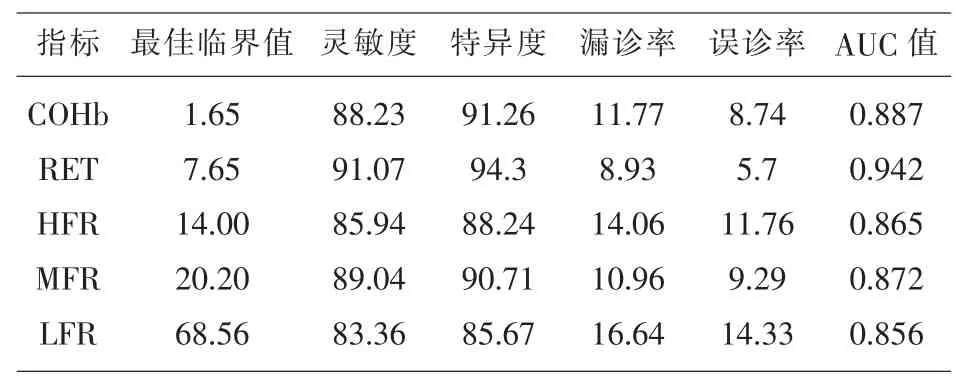
表 3 COHb、RET、HFR、MFR、LFR 鉴别诊断ABO溶血患儿的ROC曲线分析
3 讨论
ABO新生儿溶血的发生,是现阶段临床上较为常见的新生儿疾病,其疾病的发生发展能够在下列几个方面影响到新生儿临床结局[6,7]:⑴ABO新生儿溶血导致的高胆红素血症,促进新生儿脑组织的氧化应激损伤,加剧了神经元细胞膜的破坏;⑵ABO新生儿溶血的发生,能够加剧肝肾功能损伤,促进心肌细胞膜的破坏等,增加患儿的病死率。因此ABO新生儿溶血的早期诊断具有重要的临床意义,能够早期指导临床上光照治疗等,改善高胆红素血症表现,降低多器官损害的并发症的发生[8,9]。但迄今为止虽然直接抗球蛋白试验的检查,能够作为临床上评估溶血发生的主要指标,但其对采血、检测、设备要求及费用等方面均有较为严格的要求,而且抗球蛋白试验检测难以评估患儿体内的造血系统的代偿性表现,只能在协助诊断方面具有一定的参考价值,而对于治疗、预后评估等方面无相应的预测作用。
COHb是血红素分解为胆红素的过程中一氧化碳与氧气结合的产物,其能够较为灵敏的反应红细胞破坏、胆红素生成等病理过程。已经证实的是COHB在RH溶血患儿体内存在明显的波动,其检测能够为RH溶血的发生提供较为理想的筛查指标,其筛查的灵敏度可达 65%以上[10,11];高、中、低荧光网织红细胞百分率(HFR、MFR、LFR)是评估骨髓造血系统红细胞成熟过程的重要指标,并能够反应溶血新生儿体内的网织红细胞的成熟程度[12,13]。
本次研究中并未发现两组患儿的血清中STB的表达差异,提示STB并不能作为临床上评估新生儿溶血病情或者早期诊断筛查的依据,这主要与胆红素代谢的多种因素影响有关,新生儿溶血或者其他原因导致的红细胞的溶解代谢性疾病等,均可能促进STB的上升;COHB的表达具有明显的差异,其中病例组患儿血清中COHB的表达明显高于对照组,差异具有统计学意义,COHB的上升主要与患儿体内一氧化碳对于血红蛋白的结合程度、红细胞分解代谢的速率等因素有关,由于新生儿ABO溶血的红细胞破裂后血红蛋白、含铁血黄素等的分解,一氧化碳结合循环血中代谢产物的能力明显增强。杨爱娟等[14,15]研究者也发现,ABO溶血的新生儿,COHB的浓度可平均上升25%-55%左右,患者的体内COHB的浓度越高,临床预后越差、病程越长。HFR、MFR是评估骨髓造血系统中不成熟网织红细胞数量的重要指标,相关指标的上升程度越高,骨髓造血的代偿性表现越为明显,本次研究中病例组新生儿体内的HFR、MFR等指标明显上升,这主要与ABO溶血导致的骨髓造血系统的激活有关,而网织红细胞比例的上升则符合溶血性贫血的一般性表现。LFR测定值显著的低于对照组,其原因一方面与本次研究的临床资料的收集偏差关,另一方面可能与LFR测定的临床影响因素较为复杂有关。最后,本次研究发现 COHb、RET、HFR、MFR、LFR 对鉴别诊断ABO溶血患儿的诊断价值较高,临床上可以通过评估RET等指标,对于抗球蛋白抗体检测尚无开展或者无相关检测条件的医院,可以考虑检测上述相关指标来评估新生儿ABO溶血的发生风险。
综上所述,ABO溶血新生儿 COHb、RET、HFR、MFR显著的升高,STB水平显著的降低,对于早期诊断ABO溶血新生儿具有一定的临床价值。
[1]Akanmu AS,Oyedeji OA,Adeyemo TA,et al.Estimating the Risk of ABO Hemolytic Disease of the Newborn in Lagos[J].J Blo,2015,25(4):1-5.
[2]Malhotra S,Dhawan HK,Jain A,et al.Acute Hemolytic Transfusion Reaction in a Patient with Bombay Phenotype:Implications for ABO Grouping[J].Indian J Hematol Blotol,2014,30(1):108-110.
[3]李小红.脐血IgG血型抗体与新生儿溶血病相关性探讨[J].实验与检验医学,2017,35(4):631-632.
[4]刘琼,刘蜜.血清学诊断ABO新生儿溶血病的实验研究[J].湖南师范大学学报:医学版,2016,13(6):6-10.
[5]刘建成,邵峰,杨洁,等.宁夏回族地区2015年ABO/Rh新生儿溶血病检测结果分析[J].国际检验医学杂志,2017,38(7):979-981.
[6]Beken S,Hirfanoglu I,TurkyilmazC,etal.Intravenous Immunoglobulin G Treatment in ABO Hemolytic Disease of the Newborn,is it Myth or Real?[J].Indian J Hematol Blo,2014,30(1):12-15.
[7]Doyle B,Quigley J,Lambert M,et al.A correlation between severe haemolytic disease of the fetus and newborn and maternal ABO blood group[J].Transfusion Medicine,2014,24(4):239-243.
[8]Ohsumi A,Chen F,Yurugi K,et al.Incidence and pattern of hemolytic anemia after minor ABO-mismatched living-donor lobar lung transplantation[J].Surgery Today,2013,43(11):1250-1253.
[9]毛淑清,王晴,黄宇翔,等.许昌地区新生儿溶血病产前、产后检测与发病情况调查分析[J].中国临床研究,2014,27(5):580-582.
[10]黄海东,周美华,徐慧芳,等.228例疑似新生儿溶血病患儿相关试验结果分析 [J].中国卫生检验杂志,2016,26(19):2819-2820.
[11]陈倩,张志亮,唐秋萍.212例ABO新生儿溶血病血清学检测结果分析[J].海南医学,2015,26(13):1932-1934.
[12]辛荣传.新生儿溶血病三项试验在临床中的应用[J].国际检验医学杂志,2014,35(6):680-681.
[13]颜沛云,朱万寿,凌卫宾,等.新生儿溶血病血型分布及血清学检测的临床意义[J].医学检验与临床,2015,26(3):85-86.
[14]施丽,田雪梅,何明.伊犁地区1034例新生儿溶血病的实验室检测结果分析[J].中国输血杂志,2015,28(3):289-291.
[15]杨爱娟,李磊,王艳维,等.碳氧血红蛋白在新生儿abo溶血病诊断中的价值[J].中国妇幼健康研究,2017,28(2):121-124.
