3D腔镜在胸乳入路甲状腺腺叶切除术中的临床应用体会
2018-06-15郑子芳吴黎敏简陈兴
郑子芳,吴黎敏,简陈兴,刘 伟
(莆田学院附属医院,福建 莆田,351100)
腔镜技术用于甲状腺外科已近20年[1],Ohgami等[2]于2000年率先报道经胸乳入路腔镜甲状腺手术,是目前最常用的术式。近年,随着医疗技术的不断进步,3D腔镜技术开始应用于临床[3-7],使甲状腺疾病的外科治疗进入“精准时代”。现总结分析2014年1月至2017年9月我科完成的3D与2D腔镜甲状腺腺叶切除术的临床资料,探讨3D腔镜甲状腺腺叶切除术的临床应用价值。
1 资料与方法
1.1 临床资料 入选标准:单侧甲状腺良性肿瘤,直径最大6 cm;如肿瘤多发且局限于一叶,患侧腺体直径≤6 cm;行患侧腺叶切除术,可耐受手术。排除标准:有颈部手术或放疗史、凝血功能异常、严重心肺疾病不能耐受手术、甲状腺炎、术前穿刺病理或术中冰冻为甲状腺癌、胸骨后甲状腺。符合标准共120例,以住院顺序分为3D组与2D组,每组60例,两组患者临床资料见表1。
1.2 手术方法 术前准备同常规传统手术,气管插管全麻,患者取平卧分腿位,呈“大”字形,主刀立于患者两腿间,扶镜手立于右侧。术前常规标记颈正中线、甲状软骨及肿块位置;胸骨前平双乳头连线中点偏右1~2 cm处做1.0 cm切口,分别于左、右乳晕上象限做0.5 cm切口,常规在拟定游离区域注射肾上腺素盐水(膨胀液)[8]。用超声刀分离胸前间隙、颈前间隙(图1),向上游离皮瓣至甲状腺软骨水平,双侧达胸锁乳突肌外缘;切开颈白线至外科被膜,甲状腺拉钩拉开患侧颈前肌群。遵循峡部-下极-外侧-上极-喉返神经的操作顺序,切开峡部,显露气管,向内上提拉腺体,显露甲状腺下极血管,离断下极血管,保护下旁腺;游离外侧间隙显露甲状腺中部血管并离断;向下按压腺体,显露甲状腺上极血管并离断;向上提起腺体,于背侧被膜层面用超声刀锐性分离,注意保护喉返神经及下旁腺(图2);切除腺体。取出标本,颈白线常规缝合3针,放置负压引流管并固定,缝合切口并胸前加压包扎。手术由同一组医师完成(主刀在此研究前具有丰富2D腔镜手术经验而无3D腔镜经验)。


组别例数(n)年龄(岁)性别(n)男女肿瘤直径(cm)肿瘤位置(n)左右病理类型(n)结甲腺瘤3D组6036.42±7.818423.36±0.84293139212D组6036.92±8.320403.42±0.8927334317t/χ2值⁃0.3730.154⁃0.3710.1340.616P值0.7100.6950.7110.7140.432
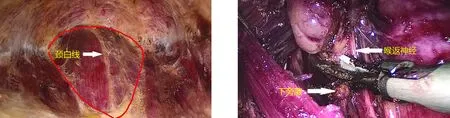
图1 游离颈前间隙(底边为甲状软骨,两边为胸锁乳突肌内侧缘,呈倒三角形) 图2 保护喉返神经、下旁腺
1.3 观察指标 观察分析两组建立腔隙时间、腺叶切除时间、缝合颈白线时间、总手术时间、血管损伤、甲状旁腺损伤、术中出血量、喉返神经损伤(暂时性声音嘶哑)、术后引流量、拔管时间、术后住院时间、总住院费用及术后并发症等。其中腺叶切除时间由切开颈白线至标本游离,总手术时间为从切开皮肤至引流管放置完成。

2 结 果
120例患者均顺利完成腔镜单侧甲状腺腺叶切除术,无一例中转开放手术。3D组腺叶切除时间、颈白线缝合时间、总手术时间、术中出血量少于2D组,差异有统计学意义(P<0.05);术中血管损伤发生率明显低于2D组,差异有统计学意义(P<0.05);甲状旁腺损伤、暂时性声音嘶哑、一过性低钙、皮下淤血、皮下积液、呛咳、术后引流量、拔管时间、术后住院时间、总住院费用等两组差异均无统计学意义(P>0.05)。见表2、表3。两组术中血管损伤均在腔镜下止血成功;误切甲状旁腺重新种植于胸锁乳突肌间。术中无气管、食管等损伤。术后常规心电监护,术后6 h进食半流质,术后12~24 h下床活动;术后如出现声音嘶哑或呛咳,常规激素(地塞米松10 mg或甲强龙4 mg)静脉治疗3 d,并口服营养神经药物等;术后低钙予以静脉或口服补钙处理;无不可逆性神经损伤及手足痉挛抽搐。术后采用电话、门诊等方式随访,随访3~32个月,暂时性喉返神经损伤均于术后3~6个月恢复。


组别建立腔隙时间(min)腺叶切除时间(min)缝合时间(min)总手术时间(min)出血量(ml)术后引流量(ml)拔管时间(d)住院时间(d)总住院费用(万元)3D组21.6±1.825.9±3.149.57±1.1180.9±3.4610.4±1.574.8±5.33.33±0.883.71±0.851.13±0.0722D组22.1±1.929.9±2.5612.80±2.56 89.5±4.2311.7±2.175.4±5.83.45±0.873.78±0.941.10±0.076t值⁃1.639⁃7.645⁃10.585⁃12.157⁃3.856⁃0.558⁃0.731⁃0.4081.774P值0.1040.0000.0000.0000.0000.5780.4660.6840.079
表3 两组患者术中、术后并发症情况的比较[n(%)]

组别血管损伤颈前血管损伤下极血管损伤中极血管损伤上极血管损伤甲状旁腺损伤3D组1(1.67)1(1.67)1(1.67)2(3.33)1(1.67)2D组2(3.33)4(6.67)3(5.00)4(6.67)5(8.33)χ2值4.1832.807P值0.0410.207
续表3

组别声音嘶哑一过性低钙皮下淤血皮下积液呛咳3D组1(1.67)1(1.67)2(3.33)4(6.67)1(1.67)2D组4(6.67)3(5.00)3(5.00)4(6.67)1(1.67)χ2值1.8780.3090.20900P值0.3640.6191.0001.0001.000
3 讨 论
腔镜用于治疗甲状腺外科疾病已逐渐成熟,在外观、美容等方面取得显著成效,但在甲状腺手术中,血管错综复杂,解剖结构精细,周围邻近重要神经、血管,虽然2D腔镜可放大4倍,但二维视野缺乏景深,极易损伤细小血管、周围组织,手术难度较大。近年3D腔镜的出现为外科医师还原了真实的手术视野,但国内对3D甲状腺手术报道甚少[9-11]。
邹兆伟等[12]关于3D腹腔甲状腺次全切除术的研究显示,3D腔镜可缩短总手术时间。本研究中,3D组腺叶切除时间较2D组短,差异有统计学意义(P<0.05),可能因3D腔镜的高清放大、三维视野特点,使处理甲状腺周围血管、入喉细小血管分支时显露更加清晰,避免血管出血,缩短了操作时间;两组建立腔隙时间差异无统计学意义。由于3D腔镜可提供纵深感及精确空间定位,术者可更准确地判断进针、出针的位置及方向,提高缝合效率[13]。本研究中,3D组颈白线缝合时间明显短于2D组,差异有统计学意义(P<0.05),总手术时间亦较2D组短,差异有统计学意义(P<0.05)。
在并发症方面,无论开放手术抑或腔镜手术,喉返神经的显露与保护、周围血管的离断、甲状旁腺的原位保护及喉返神经入喉处的处理往往是手术重点[14-15]。3D腔镜可提供立体视野、纵深感放大作用,术者可清晰辨认术中细小血管,便于精细分离,进而减少术中副损伤的发生。本研究中,3D组血管损伤率明显低于2D组,差异有统计学意义(P<0.05);3D组术中出血量为(10.4±1.5) ml,较2D组明显减少,且差异有统计学意义(P<0.05);喉返神经损伤是甲状腺手术比较常见的并发症,主要为术中超声刀热传导、器械牵拉引起,文献报道其发生率为2%~17%[16],本研究中两组术中均未离断喉返神经。Maeda等[17]报道,腔镜甲状腺手术后暂时性喉返神经麻痹发生率为2.2%~3.6%,本研究中术后声音嘶哑总发生率为4.17%,与文献报道相似;3D组暂时性声音嘶哑、甲状旁腺损伤发生率均为1.67%,与2D组(6.67%、8.33%)相比差异无统计学意义(P>0.05),可能本研究样本量较少,尚需更多的手术医师、更大宗的病例加入,增加样本量以减少误差;而两组术后一过性低钙、皮下淤血、皮下积液、呛咳、术后引流量、拔管时间、术后住院时间、总住院费用等差异均无统计学意义(P>0.05)。
总之,3D腔镜系统能提供更高的放大倍数、更强的手术图像立体感与纵深感、更高的操作精确度,能明显缩短腺叶切除时间、颈白线缝合时间及总手术时间,减少术中副损伤,且未增加术后并发症,可提高手术安全性,在临床上是可行、有效的。虽然3D较2D腔镜具有上述优势,但由于3D腔镜价格昂贵,且在实际手术过程中,3D腔镜也有不足之处,如初次接触者会感到头晕、恶心等不适,近距离操作会导致眼睛干涩等,冷光源与镜头固定而角度无法调整,学术交流不便等,使得3D腔镜使用受到限制;我们总结了一些经验,可进行3D与2D模式的必要切换,如分离皮瓣、冲洗时使用2D模式,处理甲状腺周围血管、喉返神经入喉处、缝合颈白线等使用3D模式,结合3D与2D腔镜的优点,使手术快捷、安全地完成。
参考文献:
[1] Hüscher CS,Chiodini S,Napolitano C,et al.Endoscopic right thyroid lobectomy[J].Surg Endosc,1997,11(8):877.
[2] Ohgami M,Ishii S,Arisawa Y,et al.Scarless endoscopic thyroidectomy:breast approach for better cosmesis[J].Surg Laparosc Endosc Percutan Tech,2000,10(1):1-4.
[3] Sahu D,Mathew MJ,Reddy PK.3D Laparoscopy-Help or Hype; Initial Experience of A Tertiary Health Centre[J].J Clin Diagn Res,2014,8(7):NC01-3.
[4] Sinha R,Sundaram M,Raje S,et al.3D laparoscopy:technique and initial experience in 451 cases[J].Gynecol Surg,2013,10(2):123-128.
[5] Alaraimi B,El Bakbak W,Sarker S,et al.A randomized prospective study comparing acquisition of laparoscopic skills in three-dimensional (3D) vs. two-dimensional (2D) laparoscopy[J].World J Surg,2014,38(11):2746-2752.
[6] Velayutham V,Fuks D,Nomi T,et al.3D visualization reduces operating time when compared to high-definition 2D in laparoscopic liver resection:a case-matched study[J].Surg Endosc,2016,30(1):147-153.
[7] Currò G,La Malfa G,Caizzone A,et al.Three-Dimensional (3D) Versus Two-Dimensional (2D) Laparoscopic Bariatric Surgery:a Single-Surgeon Prospective Randomized Comparative Study[J].Obes Surg,2015,25(11):2120-2124.
[8] Tae K,Song CM,Ji YB,et al.Comparison of surgical completeness between robotic total thyroidectomy versus open thyroidectomy[J].Laryngoscope,2014,124(4):1042-1047.
[9] 于威,刘铜军,李春生,等.3D与2D腹腔镜直肠癌根治术的对比研究[J].中华普通外科杂志,2015,30(4):297-299.
[10] 洪清琦,罗琦,黄正接,等.3D高清腹腔镜在腹腔镜辅助根治性全胃切除术中的应用[J].中国微创外科杂志,2015,15(11):976-978.
[11] 于修义,姜杰,耿国军,等.3D电视胸腔镜肺占位病变切除术[J].中国微创外科杂志,2014,14(4):359-361.
[12] 邹兆伟,黄宗海,李强,等.3D腹腔镜在经胸乳入路甲状腺次全切除术中的临床效果[J].南方医科大学学报,2014,34(8):1233-1235.
[13] Honeck P,Wendt-Nordahl G,Rassweiler J,et al.Three-dimensional laparoscopic imaging improves surgical performance on standardized ex-vivo laparoscopic tasks[J].J Endourol,2012,26(8):1085-1088.
[14] 王平.腔镜甲状腺手术中甲状旁腺的保护技巧[J].腹腔镜外科杂志,2014,19(4):252-254
[15] 王波,徐旭东,刘宁,等.腔镜甲状腺切除术中喉返神经的显露[J].中国微创外科杂志,2013,13(6):560-562.
[16] Hillermann CL,Tarpey J,Phillips DE.Laryngeal nerve identification during thyroid surgery - feasibility of a novel approach[J].Can J Anaesth,2003,50(2):189-192.
[17] Maeda S,Shimizu K,Minami S,et al.Video-assisted neck surgery for thyroid and parathyroid diseases[J].Biomed Pharmacother,2002,56 Suppl 1:92s-95s.
