BiPAP呼吸机对重症支气管哮喘患者动脉血气、生命体征、肺功能指标影响
2018-06-09张海伶尹吉东
李 红,张 莹,张海伶,尹吉东
中国医科大学航空总医院 急诊科,北京 100012
重症支气管哮喘在急性发作过程中,患者表现严重气流受阻,进而引起高碳酸血症与低氧血症,病情严重时可能会对患者生命造成严重威胁[1]。目前,临床上主要以使用支气管扩张剂、糖皮质激素、氧疗、纠正患者水电解质以及酸碱失衡为主。因此,积极改善患者低氧血症,并降低其二氧化碳潴留,对于疾病的治疗具有重要的临床意义。另外,在短时间内给患者进行机械通气,有利于改善其呼吸功能及气流受阻情况[2]。为了研究通过回顾性分析,探讨BiPAP呼吸机对重症支气管哮喘患者的治疗效果。现报道如下。
1 资料与方法
1.1 一般资料 选取航空总医院自2014年1月至2016年12月收治的100例重症支气管哮喘患者作为研究对象。所有患者均符合支气管哮喘防治指南中相关标准[3]确诊,即动脉血二氧化碳分压(PaCO2)>6.6 kPa,血氧分压(PaO2)<8 kPa,且pH值在7.10~7.34范围内。患者临床表现为慢性咳嗽、紫绀、咳痰、呼吸困难、言语不连贯、肺部啰音、表现强迫端坐位、气管痉挛、颈静脉怒张等。胸部X线影像可见肺气肿同时合并肺部感染,且双肺可见纹理紊乱而增粗,呼吸频率>30次/min,心率>l10次/min。排除标准:孕妇或处于哺乳患者、伴有严重肝、心、肾功能异常休克患者、伴有内分泌系统及血液系统疾病者、合并有鼻腔严重阻塞患者[4]。根据治疗方法的不同将所有患者分为常规组(n=48)与观察组(n=52)。常规组:男性29例,女性19例;年龄18~80岁,平均(50.3±6.4)岁;患病时间5个月至20年,平均(10.8±5.8)年。观察组:男性31例,女性21例;年龄19~81岁,平均(50.5±6.1)岁;患病时间6个月至21年,平均(10.8±5.7)年。两组患者上述一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究所有患者或家属均签署知情同意书。
1.2 治疗方法 常规组患者接受常规药物治疗:吸氧治疗,给予氨茶碱、糖皮质激素(静脉滴注)、β2受体激动剂,纠正酸中毒补液处理,根据病情给予抗生素。观察组患者在上述治疗基础上行BiPAP呼吸机(美国卫康公司,型号BiPAP Synchrony)通气治疗:经鼻面罩给予患者正压通气治疗。上机前,使用模拟肺按照呼气压、吸气压对潮气量进行预设置,通气模式采用S/T,备用RR设定为12~20次/min。根据患者不同病情,将吸气压力从6~8 cmH2O(1 cmH2O=0.098 kPa)至12~20 cmH2O范围内调节,而呼气压力设置为4~6 cmH2O。另外,鼻面罩内供氧流量设定为3~5 L/min,通气时间总计3 d。
1.3 观察指标与评价标准 观察两组患者治疗前及治疗后动脉血气、生命体征、肺功能等指标。疗效评价标准[5-6]:(1)患者所有临床症状消失,包括呼吸困难、咳嗽、肺部啰音、气喘等,血气分析、呼吸频率、心率以及X线检查正常,同时其食欲、精神也正常,即为显效。(2)患者临床症状有所好转,如呼吸困难、咳嗽、肺部啰音、气喘等,血气分析、呼吸频率、心率以及X线检查有显著改善,同时其食欲、精神恢复,即为有效。(3)上述临床症状无好转,甚至加重,同时X线以及血气分析检查亦无好转,即为无效。
总有效率=(显效+有效)例数/总例数×100%
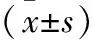
2 结果
2.1 两组患者治疗前、后动脉血气指标比较 治疗后,观察组患者PaO2、血氧饱和度(SaO2)明显高于常规组(P<0.05),而PaCO2明显低于常规组(P<0.05)。见表1。
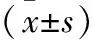
表1 两组患者治疗前、后动脉血气指标的比较
注:与本组治疗前比较,①P<0.05
2.2 两组患者治疗前、后生命体征指标比较 治疗后,观察组心率(heart rate,HR)、呼吸频率(respiratory rate,RR)及平均动脉压(mean arterial pressure,MAP)等生命体征指标均显著低于常规组(P<0.05)。见表2。
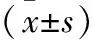
表2 两组患者治疗前、后生命体征指标的比较
注:与本组治疗前比较,①P<0.05
2.3 两组患者治疗前、后肺功能指标比较 治疗后,观察组患者1秒用力呼气量(forced expiratory volume in 1 second,FEV1)、1秒用力呼气量/用力肺活量比值(forced expiratory volume in 1 second/forced vital capacity,FEV1/FVC)及最大呼气流量(peak expiratory flow,PEF)均显著高于常规组(P<0.05)。见表3。
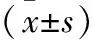
表3 两组患者治疗前、后肺功能指标的比较
注:与本组治疗前比较,①P<0.05
2.4 两组患者临床疗效比较 观察组显效30例、有效18例、无效4例、总有效率92.3%(48/52),常规组显效21例、有效14例、无效13例、总有效率72.9%(35/48),两组临床总有效率比较,差异有统计学意义(P<0.05)。观察组患者在首次带面罩后,有2例患者出现咽干症状,4例患者出现面部不适,1例患者出现腹胀情况,但在停机后上述症状有明显改善或消失。所有患者均未出现气胸、呕吐、吸入性肺炎、纵隔气肿等严重并发症。
3 讨论
重症支气管哮喘发作患者可出现大面积支气管痉挛,且管壁黏膜发生充血水肿现象,黏液明显增多,导致患者发生急性呼吸衰竭。给予患者行辅助通气治疗具有一定疗效,而有创通气需要给予患者行插管,不仅治疗费用增加,且会增加患者感染率,造成各种并发症发生。采用BiPAP呼吸机行辅助通气治疗,一方面通过气道正压而降低气道阻力,进而减少呼吸功耗,降低呼吸肌的疲劳,有利于肺部的气体交换及其氧合作用,改善其低氧血症;另一方面,由于是无创的操作,减少了治疗过程中感染以及各种并发症的发生。
给予患者行BiPAP辅助通气治疗,其实质是行压力支持通气(pressure support ventilation,PSV)及呼气末气道正压(positive expiratory end pressure,PEEP)结合处理[7-8]。吸气过程中,给予患者行PSV处理,减少哮喘发作时所产生的气道阻力,进而减少耗氧量,并降低二氧化碳的生成。呼气过程中,给予患者行PEEP处理,避免患者小气道发生萎陷,且有利于已萎陷的肺泡能再次开放及二氧化碳的排出,也有利于肺部气体交换,并促进通气/血流比值的平衡,使其组织缺氧及其他临床症状得到有效改善。另外,给予患者行BiPAP辅助通气治疗,可通过迷走神经及胸壁的传入与反馈机制,增加上气道开放肌群作用,促进上气道的持续开放[9]。其具体作用机制包括:(1)使患者肺泡及呼吸道内压增加,有利于肺泡重新扩张以及肺泡水肿液的吸收,使呼吸面积增加,改善其弥散功能。(2)减少患者呼吸功耗,有利于呼吸肌的休息,进而避免呼吸肌的进一步疲劳。(3)通过持续的气道正压作用,有利于肺泡中氧气向血液中的弥散作用,纠正患者的低氧血症,减少其呼吸困难症状。(4)使胸内负压的过度波动而造成的血流动力学不良影响降低。(5)使患
者支气管扩张,进而降低其气道阻力,有利于患者肺泡通气量的增加。另外,通过增加患者残气量,进而抵消其PEEP,使其呼吸力学异常情况得到缓解。(6)有利于患者肺部顺应性得到明显改善。
总之,应用BiPAP呼吸机治疗重症支气管哮喘患者,能有效纠正低氧症状,促进酸碱平衡,改善肺功能及临床症状。
参考文献:
[1] 香松林,高 奇,寿志南,等.慢性阻塞性肺疾病急性加重期不同剂量氨茶碱疗效、不良反应观察[J].中国医院药学杂志,2017,37(6):526-529.
[2] 葛明坤,李素娟,费园园.不同加热湿化方式呼吸机治疗慢性阻塞性肺疾病合并呼吸衰竭疗效观察[J].临床军医杂志,2017,45(12):1313-1315.
[3] 崔家玉,谢晓慧.新指南中支气管哮喘和慢性阻塞性肺疾病的药物治疗比较[J].中国医院药学杂志,2016,36(21):1897-1900.
[4] 吕 红,陶政正,范桂芹,等.辛伐他汀治疗慢性阻塞性肺病患者的临床疗效观察[J].现代医学,2017,45(4):575-578.
[5] 中华医学会呼吸病学分会哮喘组.支气管哮喘防治指南[J].中华结核和呼吸杂志,2003,26(3):7-13.
[6] 王晓巍,李迎春,刘铁英.支气管肺泡灌洗术诊治小儿肺炎54例临床分析[J].临床军医杂志,2016,44(12):1299-1300.
[7] 骆 晴,严 琼,王军岐.纤维支气管镜肺泡灌洗在严重胸部损伤并发急性呼吸衰竭患者中的应用[J].创伤外科杂志,2017,19(6):417-420.
[8] 葛明坤,李素娟,费园园.不同加热湿化方式呼吸机治疗慢性阻塞性肺疾病合并呼吸衰竭疗效观察[J].临床军医杂志,2017,45(12):1313-1315.
[9] 陈淑芳,陈复辉,刘 晶,等.慢性阻塞性肺疾病的免疫治疗进展[J].现代医学,2016,44(10):1468-1471.
(收稿日期:2018-03-15)
