西那卡塞联合小剂量骨化三醇治疗终末期肾脏病继发性甲状旁腺功能亢进的疗效分析
2018-06-07田媚
田媚
(重庆市大足区人民医院肾内科,重庆 402360)
近年来医疗科技不断发展进步,终末期肾病采用肾替代疗法治疗不断被普及,血液透析及腹膜透析患者的生活质量得到了不断提高,生存期不断延长,但是并发症也伴随患者的治疗过程。其中骨代谢紊乱与矿物质丢失是终末期肾病患者的重要并发症之一[1]。具体的生理病理学改变为磷酸盐代谢紊乱、继发性甲状旁腺功能亢进(甲旁亢)与透析患者死亡危险性增加,严重影响患者的生存质量。研究发现降低该类患者的血磷水平、改善甲旁亢是改善患者生存质量的重要手段[2-4]。如果能进行合理的临床干预,则可有效缓解患者体内的代谢紊乱情况,从而改善各类临床症状[5]。本研究观察运用常用的临床干预方法后终末期肾病继发甲旁亢患者血磷、血钙及全段甲状旁腺激素(iPTH)代谢情况,以探讨不同的临床干预手段的临床治疗效果。
1 资料与方法
1.1一般资料重庆市大足区人民医院2013年1月至2016年5月确诊为终末期肾脏病继发性甲旁亢患者150例,患者透析时间为(56.6±12.5)个月,年龄为(62.4±10.9)岁,其中男性74例,女性76例,纳入研究患者的原发病为慢性肾小球肾炎62例,糖尿病肾病48例,狼疮性肾炎20例,高血压肾病10例,乙肝相关肾炎5例,慢性移植肾病3例,梗阻性肾病2例。所纳入研究患者的临床诊断均达到了终末期肾病的诊断标准,并均进行血液净化治疗,其中腹膜透析患者107例,血液透析患者共43例。其中有28例患者在治疗前经彩超、ECT检查证实为甲状旁腺增生伴结节形成,直径在10 mm以上,其中2例在分组用药治疗前采取了甲状旁腺切除术,并出现术后复发。将以上患者区组随机化分为三组。分别采用骨化三醇冲击治疗、西那卡塞治疗、西那卡塞联合小剂量骨化三醇治疗。组间的疾病类型及患者基线水平、一般资料等比较,差异无统计学意义(P>0.05)。
1.2纳入标准①iPTH大于300 pg·mL-1,达到终末期肾病诊断标准;②病情稳定,接受常规透析治疗≥3 个月。本研究所有患者均在入组前签署知情同意书,且研究通过重庆市大足区人民医院医学伦理委员会审核批准。
1.3排除标准①疑似或确诊的恶性肿瘤;②严重心脑血管疾病;③严重肝脏、胆道疾病;④吞咽困难;⑤胃肠道疾病,包括溃疡性结肠炎、活动性消化性溃疡、肠狭窄、克罗恩病。
1.4研究方法终末期肾脏病受试者给予基础治疗,包括控制饮食、控制基础疾病等药物治疗,所有患者均配合低蛋白、低磷饮食。其中骨化三醇冲击治疗组根据甲状旁腺素水平调整用药剂量:iPTH 300~500 pg·mL-1时,每次口服1~2 微克/次,2次/周,iPTH 500~1 000 pg·mL-1,每次口服2~4 微克/次,2次/周,iPTH>1 000 pg·mL-1,每次口服4~6 微克/次,2次/周;西那卡塞治疗组采用盐酸西那卡塞片口服,初始剂量为 25 mg·d-1,整片吞服;随后每2~4 周调整 1 次剂量,根据患者耐受情况最大剂量 75 mg·d-1。西那卡塞联合小剂量骨化三醇组在西那卡塞治疗组基础上口服骨化三醇胶丸,初始计量为 0.25 μg·d-1,每2~4 周调整 1 次剂量,最大剂量0.5 μg·d-1。所有患者在采用低钙透析液( 1.25 mmol·L-1) 治疗,总疗程6 个月。使用PCR 仪(美国AB17300 罗氏Z480) TaqMan RNA 试剂盒,采用逆转录实时定量聚合酶链反应(RT-PCR)的方法对甲状腺素表达量进行检测。血钙采用西门子2400偶氮砷Ⅲ法检测,血磷采用西门子2400直接紫外法。iPTH应用西门子XP化学发光法检测。
1.5研究观察指标分别观察三组患者iPTH及血钙与血磷水平,观察三种不同干预方法的治疗效果。iPTH清除率=(治疗前-治疗后表达水平)/治疗前表达水平×100%。
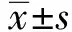
2 结果
2.1甲状旁腺素的表达量与临床病例特征之间的相关性血液透析前患者外周血甲状旁腺素的表达量为0.476,95%CI为0.393~0.579。表达量低于平均值的有75例,高于平均值的有75例,甲状旁腺素表达量(与正常对照组的甲状旁腺表达量的比值)在年龄、性别方面比较,差异无统计学意义(P>0.05),见表1。
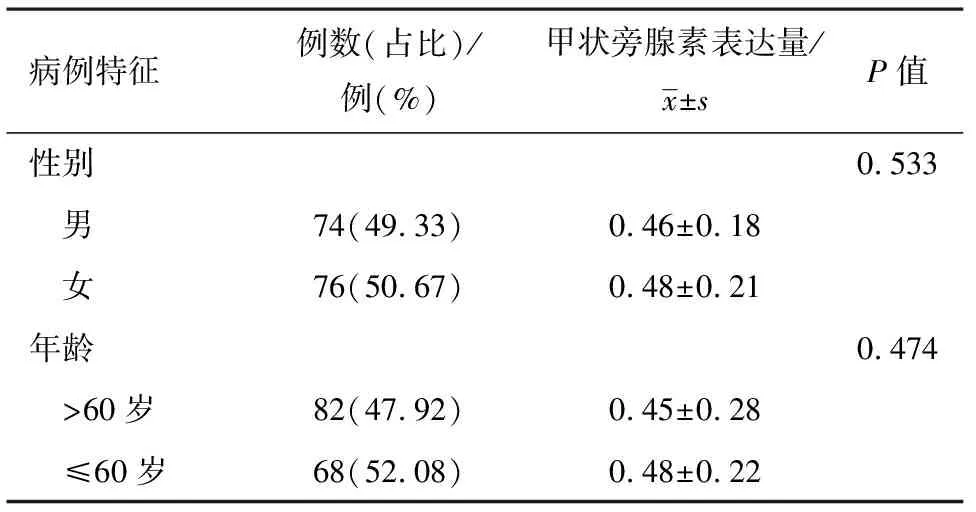
表1 继发性甲旁亢150例甲状旁腺素的表达量与病例特征的相关性
2.2治疗前及治疗6个月后三组患者的iPTH及血清钙磷清除效果经正态性检验,iPTH水平不服从正态分布,采用中位数和四分位数间距描述其分布情况,采用Wilcoxon秩和检验比较治疗前后组内差异,采用Kruskal-Wallis H检验分别比较治疗前和治疗后组间差异,结果显示如下:治疗6个月结束后西那卡塞联合小剂量骨化三醇治疗组、西那卡塞治疗组、骨化三醇冲击治疗组的iPTH水平与治疗前比较明显下降。全段甲状腺激素清除率服从正态分布,采用单因素方差分析比较组间差异,采用LSD法进行组间两两比较,结果显示西那卡塞联合小剂量骨化三醇治疗组iPTH水平低于西那卡塞治疗组,西那卡塞治疗组低于骨化三醇冲击组,组间比较差异有统计学意义(P<0.05),见表2。
2.3治疗前及治疗6个月后三组患者的血钙与血磷水平比较治疗前后血钙和血磷水平均服从正态分布,采用配对t检验比较组内治疗前后差异,结果显示治疗6个月结束后骨化三醇冲击组血钙、血磷水平与治疗前相比均明显升高(P<0.05);而西那卡塞联合小剂量骨化三醇组、西那卡塞治疗组的血清磷与治疗前比较明显下降(P<0.05);治疗后6个月西那卡塞联合小剂量骨化三醇血钙水平未见明显变化(P>0.05),西那卡塞治疗组的血钙水平与治疗前相比下降(P<0.05),三组血钙、血磷治疗后经单方差分析检验,结果显示差异有统计学意义(F=15.067,P<0.001;F=10.203,P<0.001),见表3。
3 讨论
研究发现相当一部分达到终末期肾病的患者的钙磷未得到良好控制,导致钙磷代谢紊乱,严重影响患者的生活质量,容易继发甲旁亢。机体的钙敏感受体可有效调节甲状旁腺素基因及细胞的增殖与转录,同时也是甲状旁腺细胞表面调控甲状旁腺素分泌的重要受体,因此如何提高该受体的感应效率是治疗终末期肾病继发甲旁亢的重要手段[6-8]。
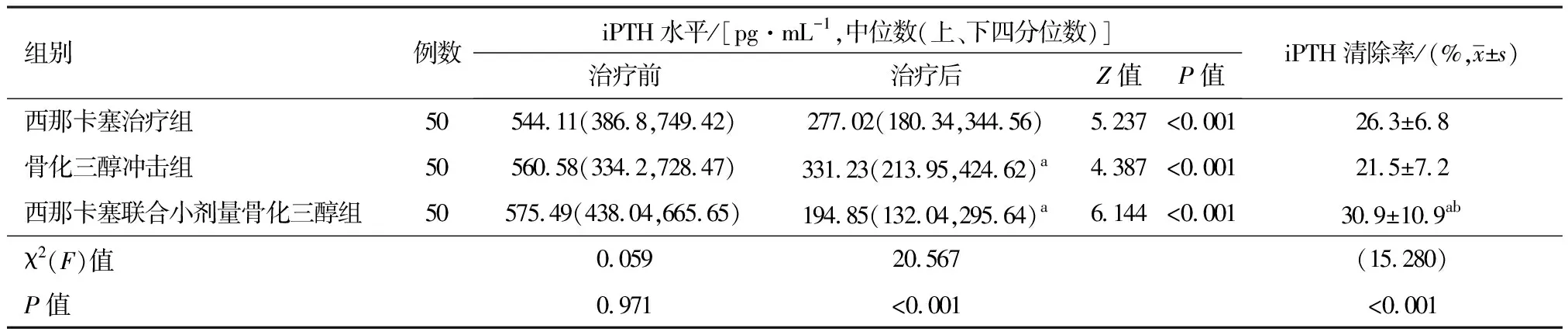
表2 治疗前及治疗6个月后三组继发性甲旁亢患者的iPTH水平及清除效果
注:与西那卡塞组比较,aP<0.05;与骨化三醇冲击组比较,bP<0.01

表3 治疗前及治疗6个月后三组继发性甲旁亢患者的血钙与血磷水平分析
注:与西那卡塞治疗组比较,aP<0.01;与骨化三醇冲击组比较,bP<0.01
骨化三醇作为选择性的维生素D受体激动剂,不仅可降低甲状旁腺相关基因的转录,还可以作用于甲状旁腺,减少甲状旁腺细胞的增殖,抑制甲状旁腺激素的分泌与合成,反馈性抑制甲状旁腺激素的生成,同时可提高血钙的水平,促进肠道对钙离子的吸收[9-13]。西那卡塞具有较高的生物活性,作为一种拟钙剂,可增强钙离子与活性维生素D对甲状旁腺分泌的抑制作用,上调钙敏感受体及维生素D的表达水平,调控甲状旁腺细胞的增殖周期,抑制甲状旁腺分泌,降低甲状旁腺腺体的体积。以上两种药物的联合使用可在降低甲状旁腺激素的基础上,降低低钙血症的发生率[14-18]。
本研究观察3种临床上常用的治疗终末期肾病继发甲旁亢的方法,结果显示,在治疗6个月之后骨化三醇冲击治疗组血钙、血磷与治疗前比较明显升高,而iPTH明显下降;西那卡塞治疗组与西那卡塞联合小剂量骨化三醇治疗组血清磷水平、iPTH与治疗前比较明显下降,且西那卡塞联合小剂量骨化三醇治疗组血钙水平未见明显影响,而单纯西那卡塞治疗组的血钙水平较治疗前比明显下降。西那卡塞联合小剂量骨化三醇治疗对终末期肾病继发甲旁亢患者的血磷均具有较好的控制作用,并可良好的调节iPTH,且不影响血钙的水平,不易出现低钙血症。
综上所述,西那卡塞联合小剂量骨化三醇治疗能有效降低终末期肾病继发甲旁亢患者血磷及甲状旁腺素,可以良好控制血钙水平,不易出现低钙血症,降低骨饥饿综合征的发生,疗效显著。但是如何停药、停药后的后续控制问题目前还未能达成统一的治疗方案,在接下来的工作中我们将对药物的长期临床疗效及安全性进行进一步观察及研究。
[1] DAVENPORT A.Changes in N-terminal pro-brain natriuretic peptide correlate with fluid volume changes assessed by bioimpedance in peritoneal dialysis patients[J].Am J Nephrol,2012,36(4):371-376.
[2] NISHIKIMI T,KUWAHARA K,NAKAO K.Current biochemistry,molecular biology,and clinical relevance of natriuretic peptides[J].J Cardiol,2011,57(2):131-140.
[3] 程小丽.骨化三醇冲击疗法治疗继发性甲状旁腺功能亢进30例疗效观察[J].海南医学,2012,23(16):64-65.
[4] PAPAKRIVOPOULOU E,LILLYWHITE S,DAVENPORT A.Is N-terminal probrain-type natriuretic peptide a clinically useful biomarker of volume overload in peritoneal dialysis patients?[J].Nephrol Dial Transplant,2012,27(1):396-401.
[5] CHANG TI,KANG EW,LEE YK,et al.Higher peritoneal protein clearance as a risk factor for cardiovascular disease in peritoneal dialysis patient[J].PLoS One,2013,8(2):e56223.DOI:10.1371/journal.pone.0056223.
[6] 马丽洁,李忠心,刘婧,等.继发性甲状旁腺功能亢进的血液透析患者骨代谢及骨密度研究[J].北京医学,2014,36(10):812-815.
[7] CHANG TI,PARK JT,LEE DH,et al.High peritoneal transport status is not an independent risk factor for high mortality in patients treated with automated peritoneal dialysis[J].J Korean Med Sci,2010,25(9):1313-1317.
[8] PANIAGUA R,VENTURA MD,AVILA-DíAZ M,et al.NT-proBNP,fluid volume overload and dialysis modality are independent predictors of mortality in ESRD patients[J].Nephrol Dial Transplant,2010,25(2):551-557.
[9] BOOTH J,PINNEY J,DAVENPORT A.N-terminal proBNP--marker of cardiac dysfunction,fluid overload,or malnutrition in hemodialysis patients?[J].Clin J Am Soc Nephrol,2010,5(6):1036-1040.
[10] 刘秀霞,陈红,李飞,等.99mTc-MIBI SPECT/CT断层融合显像在继发性甲状旁腺功能亢进症诊断中的价值[J].安徽医药,2014,18(10):1900-1902.
[11] 张磊,阿达来提,赵静,等.骨化三醇冲击治疗尿毒症继发性甲状旁腺功能亢进的疗效[J].中国当代医药,2010,17(6):59-60.
[12] 刘孝琴,徐辉,于晶.肾性贫血继发性甲状旁腺功能亢进症40例临床分析[J].牡丹江医学院学报,2012,33(1):38-39.
[13] COZZOLINO M,PASHO S,FALLABRINO G.Pathogenesis of secondary hyperparathyroidism[J].Int J Artif Organs,2009,32(2):75-80.
[14] HARVEY PR,HOLT A,NICHOLAS J,et al.Is an average of routine postdialysis blood pressure a good indicator of blood pressure control and cardiovascular risk?[J].NEPHROL,2013,26:94-100.
[15] 肖智,张娜,张敏,等.西那卡塞在慢性肾脏病所致甲状旁腺功能亢进中的临床应用进展[J].中国实验诊断学,2015,19(1):168-170.
[16] 韩年华,包民慧,谈晓峰.骨化三醇冲击治疗尿毒症继发性甲状旁腺功能亢进疗效观察[J].齐齐哈尔医学院学报,2013,34(18):2665-2666.
[17] VAN BUREN PN,INRIG JK.Hypertension and hemodialysis:pathophysiology and outcomes in adult and pediatric populations[J].Pediatr Nephrol,2012,27(3):339-350.
[18] BLAKE PG,BARGMAN JM,BRIMBLE KS,et al.Clinical Practice Guidelines and Recommendations on Peritoneal Dialysis Adequacy 2011[J].Perit Dial Int,2011,31(2):218-239.
