胫骨干骨折钢板内固定术后感染的治疗策略
2018-06-06龚冲丞刘林陆晴友
龚冲丞 刘林 陆晴友★
胫骨干骨折临床多见,约占全身骨折12%[1]。骨折同时常伴有局部软组织损伤,因胫骨前内侧表面软组织非薄,似“皮包骨”,故胫骨骨折术后易发生软组织感染﹑皮肤坏死﹑内植物外露等并发症。一旦出现,应积极控制感染,尽早恢复患肢功能,同时也可减少医患矛盾与纠纷的发生[2]。本院自2014年1月至2017年1月共收治胫骨干骨折钢板内固定术后感染患者21例,通过早期抗炎﹑引流换药,后期彻底清创+内固定物取出+VSD持续负压吸引或灌洗治疗,有效控制了感染,现报道如下。
1 临床资料
1.1 一般资料 2014年1月至2017年1月本院共收治胫骨干骨折钢板内固定术后感染患者21例,其中男14例,女7例;年龄34~67岁,平均52岁。闭合性骨折6例,开放性骨折15例,其中Gustilo I型8例,Ⅱ型5例,Ⅲ型2例。8例患者于受伤当日急诊行内固定术,另7例于伤后1~2周内施行手术(平均10d);手术均采用有限切开或闭合复位钢板内固定。术后1周至1个月期间发现切口周围红肿热痛,部分伤口破溃并有淡黄色或血性液体渗出,伴或不伴发热等全身反应。经对患者局部感染初期处理有效控制后,于术后7~11个月(平均9个月)再次入院,其中17例患者X线及CT检查表现胫骨干已骨性愈合或接近骨性愈合,4例尚未愈合。所有患者入院时均无全身发热﹑局部红肿热痛等急性感染表现,15例患肢局部伤口炎性肉芽形成,表面小灶皮肤破溃伴少量黄色清亮液体或暗血性液体渗出,6例患者局部钢板外露,表面皮肤缺损约0.5cm×0.5cm~1.0cm×1.0cm大小。
1.2 方法 (1)初期处理:初期予局部切开引流﹑根据引流物培养结果选择敏感抗生素静脉用药1~2周﹑清洁换药至局部炎症控制,对于部分伴有少量皮肤缺损至钢板外露者,仍坚持每周换药2~3次以期保护和缩小伤口,预防炎症再发。此期间1~1.5个月门诊复诊1次,以观察患肢局部情况,同时复查X线片了解骨折周围骨质情况,并排除慢性骨髓炎。期间如患者再次出现局部炎症表现,仍同首次处理。(2)后期处理:入院后常规血液常规﹑C反应蛋白﹑红细胞沉降率检查,取培养创口分泌物,清洁换药,创口分泌物多且血液化验提示有炎性反应时应用抗生素(一﹑二代头孢)3~5d。创口情况稳定后施行手术治疗。
麻醉生效后,以无菌皂液充分刷净创口及周围皮肤,再以双氧水﹑生理盐水﹑1%碘伏溶液反复冲洗创口3遍,患肢常规消毒铺巾。取原手术疤痕为本次手术入路,逐层切开皮肤﹑皮下组织直至暴露内固定装置,切除窦道组织及其周围2mm内的瘢痕,切除炎性肉芽组织。17例患者术前X线片及CT提示骨折处骨痂已连续,骨折趋于稳定,予取出内固定装置,4例患者因骨折未愈合,予拆除内固定装置后改为外支架固定。取出内固定物后,清除接骨板下方增生肉芽组织及膜性组织,再次以双氧水﹑生理盐水﹑1%碘伏溶液反复冲洗创口。更换无菌铺巾及手套。于创口内纵向平行置入硅胶引流管2根,上段为进水口,下段为出水口,无张力逐层缝合创口,创面有缺损无法缝合时以VSD[3-4]无菌引流材料覆盖。引流口及引流管出水口接负压吸引装置,引流管进口接生理盐水加敏感抗生素持续滴注,同时静脉应用敏感抗生素1~2周。术后3d每日行引流液培养,持续灌洗1周,观察手术切口及周围变化,1周后复查血常规﹑C反应蛋白﹑红细胞沉降率。各项指标均无明显异常时予去除VSD及引流管,定期清洁换药。
1.3 统计学方法 采用SPSS 17.0软件对手术前后两组数据进行方差齐性分析P<0.05,说明方差齐。再进行双边t检验分析,经检验后P<0.05,说明两组数据间差异存在统计学意义。
2 结果
胫骨骨折内固定术术前后分别行血常规﹑C反应蛋白﹑红细胞沉降率﹑分泌物或渗出液培养等检查,结果如表1所示。其中白细胞计数﹑中性粒细胞百分比﹑C反应蛋白术后水平较术前明显下降(P<0.05),21例患者术前分泌物培养结果如下:金黄色葡萄球菌6例,铜绿假单胞菌3例,表皮葡萄球菌1例,余无细菌生长。21例患者术后分泌物培养均为阴性,提示感染有效控制。21例患者清创术后17例伤口Ⅰ期愈合,2例伤口缺损VSD 覆盖后Ⅱ期愈合,另有2例行带蒂皮瓣移植后愈合。所有患者均在术后获得8~16个月(平均12个月)随访,感染全部得到控制。典型病例见图1~3。
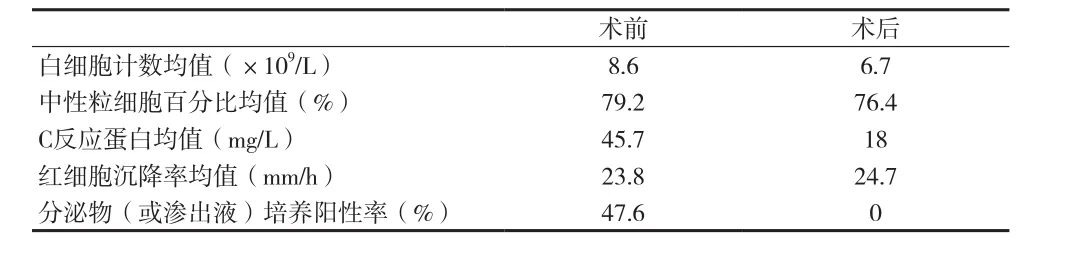
表1 胫骨骨折内固定术术前后临床化验结果比较

图1 胫骨骨折内固定术后感染清创术前及术后图
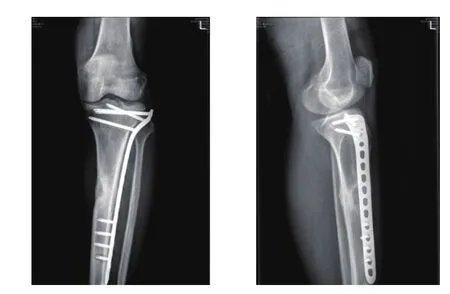
图2 胫骨骨折内固定术后感染清创术前正侧位X线片
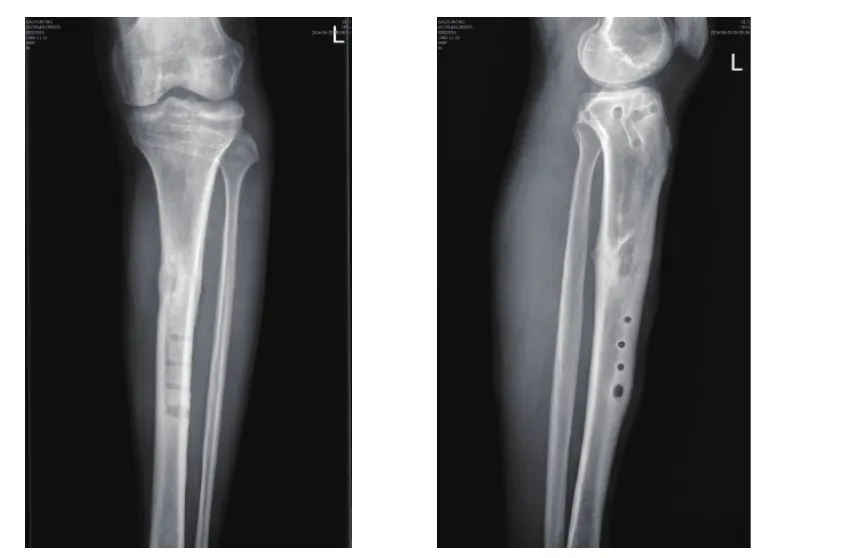
图3 胫骨骨折内固定术后感染清创术后正侧位X线片
3 讨论
胫骨干骨折是创伤骨科最常见疾病之一,随着内固定材料学的发展,手术内固定成为其主要治疗手段。合适﹑坚强的内固定加上早期的功能锻炼,显著降低了患者致残率,也改善了患者的生活质量。专家型髓内钉的出现,提供了胫骨干骨折内固定新的选择,但技术要求较高,且骨折线若靠近远端关节面则无法进行远端固定。由于髓内钉技术的局限性,同时微创经皮钢板固定(MIPPO)技术的推广,钢板固定目前在临床上仍有较广泛地使用[5-7]。但胫骨干骨折钢板内固定术后内植物多位于胫骨内侧面,且骨折时多伴有皮肤挫伤及软组织损伤。此处一旦出现感染,如不能有效控制,伤口常迁延不愈,甚至钢板外露,严重影响患者的日常工作与生活,且易导致医患矛盾与纠纷。因此,为减少胫骨干骨折钢板内固定术后感染的发生率,应以预防为先,感染发生后应给予积极有效的治疗。3.1 预防 (1)术前手术时机选择:胫骨干骨折,常伴有软组织损伤,其中相当部分为开放性骨折,不恰当的内固定手术时机增加了术后感染机会,甚至导致钢板外露﹑手术失败。本组8例患者于伤后当日急诊行内固定手术治疗,占本组患者人数的38%,其中闭合性骨折3例,开放性骨折5例。闭合性胫骨干骨折患者,肿胀剧烈者,不宜进行急诊内固定手术治疗。应将患肢抬高﹑跟骨牵引﹑药物消肿1~2周,待患肢肿胀明显消退﹑张力性水疱吸收﹑皮肤出现皱褶时方可施行手术。开放性胫骨干骨折患者,视皮损情况决定手术方案。对于Gustilo I型患者,急诊清创手术同时,若情况允许,可考虑进行I期内固定治疗。对于Gustilo Ⅱ﹑Ⅲ型患者,充分﹑彻底的清创手术是必须的,不宜同时进行内固定治疗,而应辅以外支架固定或跟骨牵引早期固定,待1~2周伤口情况好转后,再考虑内固定治疗[8]。(2)术中操作:术前备皮﹑严格消毒铺巾,术中尽可能多地保留骨折端的软组织及骨膜,尽可能少地暴露骨折端,应用MIPPO及内支架技术[9],最大程度的保护骨折断端以及周围的血供,尽力保留皮肤及软组织的完整。另外,不论骨折是否开放性,由于胫骨骨折术后出血多,且自行血肿吸收机能差,术后应常规于皮下留置负压引流,防止皮下积血积液及由此引发的后期感染。(3)术后管理:戒烟戒酒,术后加强营养支持,维持血红蛋白的水平(≥90g/L),早期无痛治疗改善睡眠和休息,糖尿病患者维持血糖稳定,从而提高患者的免疫力,减少感染的发生。每日观察负压引流是否通畅及引流量的变化,连续2d<20ml可予拔除,观察期间需注意手术切口情况,观察有无局部红肿﹑皮下积液情况,必要时立即予局部敞开切口充分引流,避免感染的加深加重。
3.2 治疗 本组患者术后1周至1个月期间出现内固定术后感染,经早期治疗后均转为慢性低毒性感染,皮下有暗红色积血伴炎性肉芽组织形成,早期通过清创换药联合抗生素使用控制病情进展,无一例转归为慢性骨髓炎。术后2~3个月后患者可下地负重,在生活质量得到一定程度保障后,坚持长期换药等治疗。7~11个月后患肢胫骨骨折处愈合,即使部分患者尚未达到临床骨性愈合标准,但骨折已趋于稳定,此时尽早施行彻底清创+内固定物取出+持续负压灌洗治疗。通过对治疗前后白细胞计数﹑中性粒细胞百分比﹑C反应蛋白水平比较,差异显著。各种急性全身性或局部性感染能导致红细胞沉降率增高,本组患者中红细胞沉降率治疗前后差异不明显,可能为各患者术前感染为慢性低毒性,无明显急性感染病灶所致。本组患者术前分泌物培养阳性率仅为47.6%,造成这一现象的可能性为:(1)培养结果假阴性。为避免这一现象发生,术前应反复多次取培养。(2)术前“感染”系内植入物异物排斥﹑积液不吸收等导致的切口无法愈合。这一现象有待进一步研究探讨解决。彻底清创+内固定物取出+持续负压灌洗治疗有如下优点:(1)彻底:经此手术后患肢外来植入物去除,炎性肉芽组织清除,残留小灶感染经由持续负压灌洗治疗亦难以再燃,免除了II期再次清创手术的可能。(2)经济:7~11个月后大多数患者胫骨骨折基本愈合,一次手术就能获得取出内固定与清创控制感染的目的,对于未能完全愈合或不愈合的部分患者,取出内固定后清创外固定支架固定直至骨折愈合,门诊即可取出外固定支架而无需再次手术,减少了患者的医疗支出。(3)有效:本组患者均在手术后获得了感染控制,取得了良好疗效。负压吸引或灌洗使原感染处形成一个相对密闭且清洁的空间,通过主动的灌洗及吸引,减少了细菌定植机会,降低了创面深部积液的发生率,促进了新鲜肉芽组织的生长及覆盖。
综上所述,彻底清创+内固定物取出+持续负压灌洗治疗是治疗胫骨干骨折内固定术后感染较为有效的手段。
[1] OJ Sohn,HK Dong.Staged protocol in treatment of open distal tibia fracture: using lateral MIPO.Clin Orthop Surg, 2011, 3(1):69-76.
[2] Bahtiyar D,Ali SA,Murat B.Spiral and oblique fractures of distal onethird of tibia-fibular:treatment results with circular external fixator.Annals of the Academy of Medicine Singapore,2007,3(17):257-261.
[3] 杨帆,白祥军.负压封闭引流(VSD)技术在各类创面的应用研究进展.创伤外科杂志,2011,13(1):82-85.
[4] KH Attar,D Imran,S Iyer.Vacuum-assisted closure(VAC)therapy in the management of digital pulp defects.Acta Chirurgiae Plasticae,2007, 49(3):75-76.
[5] Alexandre A.Sitnik,Alexander V.Beletsky.Minimally invasive percutaneous plate fixation of tibia fractures: results in 80 patients.Clinical Orthopaedics and Related Research,2013, 471(9): 2783-2789.
[6] 方国华,曾青东,孙新,等.带锁髓内钉与加压钢板治疗开放性胫腓骨骨折的比较.中国矫形外科杂志,2003,11(2):143-144.
[7] 倪杰,姚琦,袁晓明.带锁髓内钉固定和钢板螺钉固定治疗胫骨干骨折的对比研究.东南大学学报医学版,2010,29(2):172-175.
[8] Vallier HA1.Current Evidence: Plate Versus Intramedullary Nail for Fixation of DistalTibia Fractures in 2016. Journal of orthopaedic Trauma,2016,30(Suppl 4):S2-S6.
[9] S Srinivas,H Versey,AN Murty.Management of open tibial fractures-Implications of BOA/BAPRAS guidelines to acute trauma service in a district general hospital.Injury Extra,2010,41(12):145-146.
