盂肱下韧带联合关节囊修复前下方盂唇完全缺失的临床应用
2018-06-04,,,,,,
, ,,, , ,
(1.大连医科大学研究生院,辽宁 大连 116044;2.沈阳军区总医院麻醉科,辽宁 沈阳 110016;3.沈阳军区总医院骨科,全军重症战创伤救治中心,辽宁 沈阳 110016)
肩关节首次脱位后因不恰当的治疗及康复常导致后期反复脱位,慢性反复的肩关节前脱位常伴有盂唇前下方复合体的结构缺失[1]。关节镜下观察可见关节盂前下方盂唇完全吸收或因撕脱致大部缺失,仅残留关节盂的骨性结构。这给传统的依靠修复撕裂部位的盂唇来恢复肩关节的稳定性带来了挑战。盂肱韧带是最重要的肩关节稳定结构,盂肱韧带包括盂肱上韧带(superior glenohumeral ligament,SGHL)、盂肱中韧带(middle glenohumeral ligament,MGHL)、盂肱下韧带(inferior glenohumeral ligament,IGHL)。既往认为盂肱中韧带对肩关节稳定性起主要作用,近期研究表明,盂肱下韧带对维持肩关节前方稳定性起最重要作用[2]。这对关节盂前下方盂唇大部缺失或完全退化吸收患者的治疗带来了新的思路。本研究回顾性分析沈阳军区总医院骨科2014年6月至2016年10月收治的23例采用关节镜下带线锚钉缝合盂肱下韧带及关节囊于盂唇缺失部位来恢复肩关节稳定性患者的临床资料,分析该方法的临床应用效果,为临床治疗方式的选择提供参考。
1 资料与方法
1.1 临床资料
本组23例患者均为复发性肩关节前脱位,年龄17~35岁,平均(24.7±6.9)岁,初次脱位均为外伤所致,病程1~7年,平均(7.1±2.9)年。查体:前抽屉试验(+),恐惧试验(+),MRI提示肩关节前下盂唇信号欠佳。纳入标准:①反复肩关节前脱位的病例,脱位超过3次;②前下方盂唇复合体完全吸收或缺失的病例;③手术方式采用关节镜下盂肱下韧带联合前下方关节囊加强固定。排除标准:①多发韧带松弛病例;②合并骨折、盂肱韧带撕裂或关节盂上方等其他部位盂唇损伤的病例;③前下方盂唇残存的病例。
1.2 手术方法
患者全身麻醉后采取侧卧位,标记解剖标志及通道位置。盂肱关节内注射生理盐水进行关节扩张,取常规肩关节镜后方“软点”入路置镜检查关节内各解剖结构,镜下可见前下方盂唇完全吸收或缺失。依次建立前方入路,第一前方入路于喙突与肩胛骨前外侧顶点连线的中点,镜下位于肩袖间隙内,作为观察通道,第二前方通道于第一前方通道外侧1.5~2 cm,镜下位于肱二头肌长头腱上方,作为操作通道,后方通道作为辅助通道用于缝合盂唇后过线用。将关节镜置于前方通道1观察,于前方通道2中行前下盂缘清理、新鲜化,行盂肱下韧带和部分前下方关节囊松解,再于关节盂2∶30、3∶30、5∶00钟位置定位。首先进行5∶00钟位置操作,开路后拧入单线带线锚钉或双线带线锚钉,将松解开的盂肱下韧带和前方部分关节囊缝合于关节盂缺失部位,向上提拉缝合组织,后方通道过线后于前方通道2进行打结(SMC结)操作。再于2∶30、3∶30钟位置重复以上操作。完毕后再次探针探查盂唇修复程度及关节稳定性均满意,吸净关节内液体后予罗哌卡因进行局部浸润,全层缝合切口,无菌敷料覆盖。
1.3 术后处理
术后冰敷患肩24 h。预防性使用头孢呋辛抗感染48 h。术后7~10 d拆线。患者清醒后即进行腕、肘关节屈伸运动。术后第1天复查X射线片、CT和MRI,肩关节支具内旋位保护性外固定6周,期间进行患肩钟摆练习以及除外旋以外的肩关节活动度训练,6周后开始进行肩关节外旋练习。术后3个月允许患肩逐步进行轻度康复锻练,6个月后进行常规体育运动。
1.4 评价方法及统计学处理

2 结果
2.1 手术时间及出血情况
本组23例患者均手术成功,手术时间41~95 min,平均(64.7±21.5)min,出血量10~50 mL,平均(29.1±10.3)mL。
2.2 随访情况
23例术后均获得随访,随访时间12~42个月,平均(19.6±3.4)个月。全部病例末次随访时均能正常参与日常运动,未发生再次脱位。全部病例平均肩关节外旋活动角度丢失(17.3±3.9)°。术后UCLA评分为(87±4.1)分,较术前(32±5.2)分提高,差异具有统计学意义(P<0.05),评分中疼痛、功能、活动度及患者满意度部分均有显著改变。术后Rowes评分为(28.5±2.3)分,较术前(7.4±1.5)分提高,差异具有统计学意义(P<0.05),说明采取盂肱下韧带联合关节囊修复前下方盂唇缺失恢复肩关节稳定性的效果显著。术后ASES评分为(60.8±6.8)分,较术前(49±4.2)分提高,差异具有统计学意义(P<0.05),该评分中患者自我主观评估和医师评估均较术前明显提高。全部病例未出现关节内或浅表感染、深静脉血栓等并发症。
2.3 典型病例
患者,男,27岁,外伤致反复左肩脱位5年,伴疼痛及活动障碍,关节镜手术镜下见前下盂唇缺失,采取关节镜下盂肱下韧带联合关节囊修复前下方盂唇缺失,术后锚钉位置佳,患肢肩关节稳定性恢复良好,无疼痛、再次脱位等并发症(图1)。
3 讨论
肩关节由肱骨头和肩胛骨关节盂组成,为典型的球窝结构。肩关节盂较肱骨头小而浅,边缘附有纤维软骨组成的盂唇结构,对维持肩关节的稳定性具有重要作用。有报道统计,初次脱位及复位过程中导致的前下盂唇韧带复合体损伤发生率为87%~100%[7-8]。对于经常从事运动的年轻人群,脱位复发率高,反复脱位后关节慢性不稳定状态以及随之而来的创伤性关节炎严重影响患者生活质量。正常的盂肱关节稳定性由以下几方面因素共同构成:①功能性完好的肩袖;②结构完整的关节囊和盂唇复合体;③肱骨头和肩胛盂之间足够的接触面积;④中枢性和外周性良好的神经肌肉系统;⑤囊内有肱二头肌长头腱通过;⑥在关节囊上方,由喙肱韧带连接于喙突与肱骨头大结节之间加强肩关节的稳定性[9]。复发性肩关节前脱位往往损伤了前下盂唇复合体结构,其中的一些严重者该结构会出现吸收甚至消失。
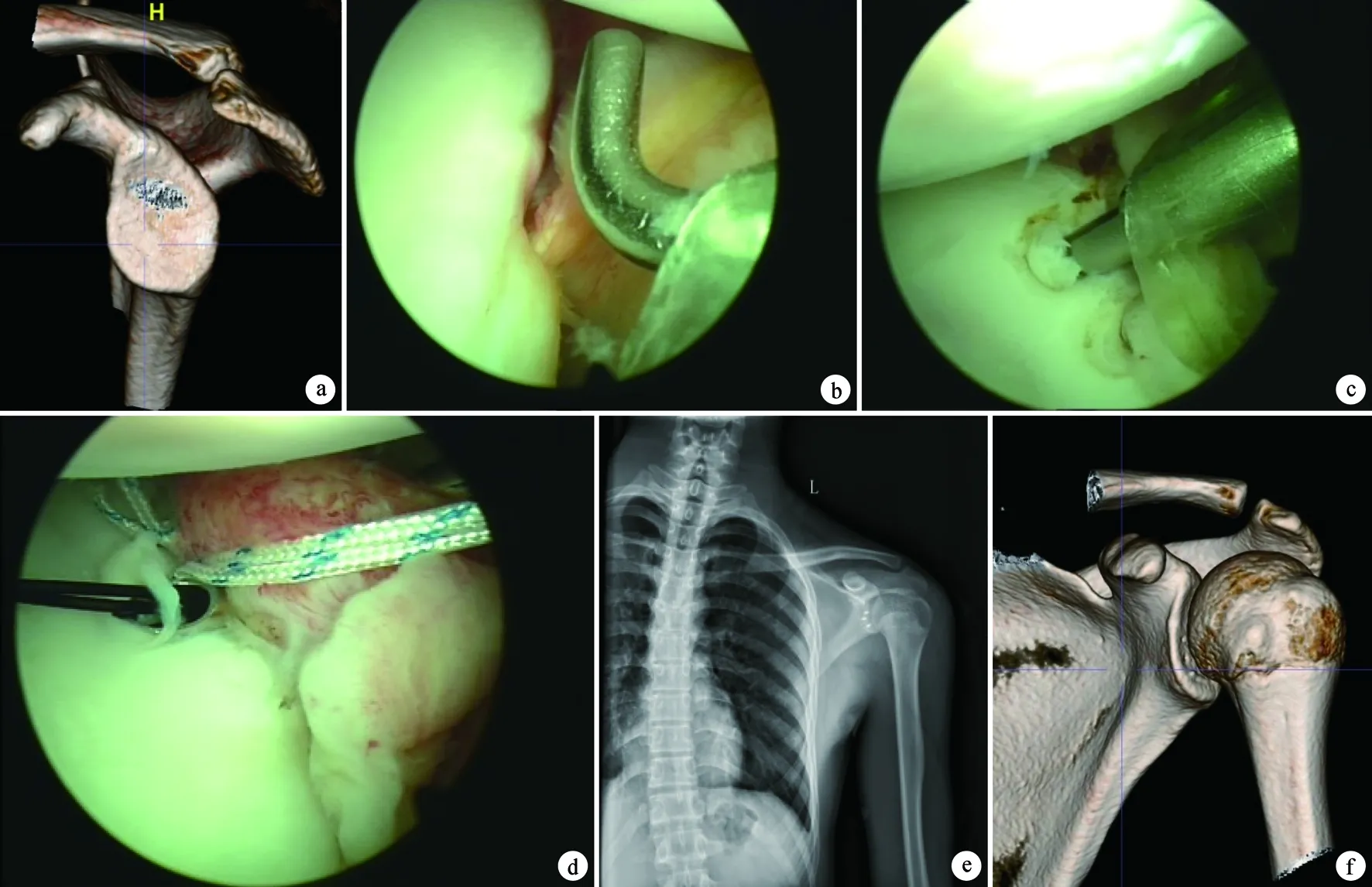
a:左肩术前三维CT;b:关节镜下示盂唇缺失;c:关节镜下行锚钉定位;d:盂肱下韧带联合关节囊修复;e:术后X射线锚钉位置良好;f:术后三维CT示钉道位置关系良好
图1典型病例手术及影像学检查图片
盂肱韧带作为盂唇复合体的重要组成部分,其自关节盂周缘连接于肱骨小结节及解剖颈的下部,分三束加强肩关节稳定性[10-11]。盂肱上韧带、盂肱中韧带和盂肱下韧带是肩关节囊增厚分支所形成的[12]。盂肱韧带三束所起稳定作用各不相同,与其体位有很大关系,在肩关节外展0°时,肩胛下肌与盂肱上韧带是维持肩关节前上方稳定的重要结构;外展45°时,盂肱中韧带和盂肱下韧带前束为维持肩关节前方稳定的重要结构;而肩关节外展大于45°时,盂肱下韧带的腋袋部和前束为维持肩关节前方稳定的重要结构[13-14]。盂肱下韧带起于盂唇下方,止于绕肱骨头的下方。盂肱下韧带是盂肱关节最重要的静力性稳定结构[15],其将肱骨头呈吊床样固定在肩胛盂的前后方,可进一步分为3个部分,即盂肱下韧带前束(AB-IGHL)、腋袋(axillary pouch)、盂肱下韧带后束(PB-IGHL)。盂肱下韧带前束起于盂唇前下方3∶00~5∶00钟的位置,肱骨止点位于围绕解剖颈前下方,组织学上,盂肱下韧带复合体由胶原束构成,中部呈放射状排列,在外展外旋位时紧张[16-17]。
当肩关节初次脱位时,会出现前下盂唇复合体的撕裂,如果没有得到及时、正确的治疗,随着脱位反复发生,肱骨头脱位的过程中反复磨损、牵拉前下盂唇复合体,导致该结构越来越松弛[18]、甚至吸收消失,而该结构的缺失可进一步增加肩关节再脱位的风险,两者相互作用,既是原因,又是结果,从而导致复发性肩关节前脱位不易自愈,反复前脱位还会冲击牵拉前关节囊,造成前关节囊的过度松弛,更加重了脱位的风险且大多数病情呈脱位频发趋势。
肩关节镜具有切口小、恢复快、出血少、损伤小等优点,随着肩关节镜器械的发展和医师手术技术的提高,镜下肩关节前下盂唇损伤修复术得到越来越多的开展[19-22]。对于复发性肩关节前脱位,盂唇前下方往往是陈旧性损伤,关节镜下观察可见前下部盂唇复合体结构完全吸收和丢失。由于其正常组织破坏严重,这就对传统的依靠缝合撕脱下来的组织结构恢复关节稳定带来了挑战。由于盂肱下韧带独特的优势,以及与前下方盂唇部位毗邻的位置关系,对修复无盂唇复合体结构的肩关节不稳提供了巨大帮助。
综上所述,通过盂肱下韧带联合关节囊缝合技术可使关节盂前下方缺损的盂唇复合体结构得到较好的补偿,从而在功能上恢复肩关节的前方稳定性,对于无盂唇复合体结构的肩关节不稳的肩关节镜手术治疗提供了一种较好的选择,该类在术式特点上亦算是肩关节镜术式的微创且折中的处理。由于本术式存在术后丢失一部分肩关节外旋角度的不足,对于准备术后继续从事接触性运动的年轻人群未必是最佳选择,Latarjet手术或更适合该类人群。
[参考文献]
[1] Kompel AJ,Li X,Guermazi A,et al.Radiographic evaluation of patients with anterior shoulder instability[J].Curr Rev Musculoskelet Med,2017,10(4):425-433.doi:10.1007/s12178-017-9433-4.
[2] Mannem R,DuBois M,Koeberl M,et al.Glenoid avulsion of the glenohumeral ligament(GAGL):a case report and review of the anatomy[J].Skeletal Radiol,2016,45(10):1443-1448.doi:10.1007/s00256-016-2449-9.
[3] Wellmann M,Pastor MF,Ettinger M,et al.Arthroscopic posterior bone block stabilization-early results of an effective procedure for the recurrent posterior instability[J].Knee Surg Sports Traumatol Arthrosc,2017,26(1):292-298.doi:10.1007/s00167-017-4753-x.
[4] Sims MT,Detweiler BN,Scott JT,et al.Inconsistent selection of outcomes and measurement devices found in shoulder arthroplasty research:An analysis of studies on ClinicalTrials.gov[J].PLoS One,2017,12(11):e0187865.doi:10.1371/journal.pone.0187865.
[5] Alentorn-Geli E,Wanderman NR,Assenmacher AT,et al.Reverse shoulder arthroplasty in weight-bearing shoulders of wheelchair-dependent patients[J].PM R,2017.doi:10.1016/j.pmrj.2017.10.010.
[6] Wong SE,Pitcher AA,Ding DY,et al.The effect of patient gender on outcomes after reverse total shoulder arthroplasty[J].J Shoulder Elbow Surg,2017,26(11):1889-1896.doi:10.1016/j.jse.2017.07.013.
[7] Itoigawa Y,Itoi E.Anatomy of the capsulolabral complex and rotator interval related to glenohumeral instability[J].Knee Surg Sports Traumatol Arthrosc,2016,24(2):343-349.doi:10.1007/s00167-015-3892-1.
[8] Taverna E,D’Ambrosi R,Perfetti C,et al.Arthroscopic bone graft procedure for anterior inferior glenohumeral instability[J].Arthrosc Tech,2014,3(6):e653-660.doi:10.1016/j.eats.2014.08.002.
[9] Smith PA,Nuelle CW,Bradley JP.Arthroscopic repair of a posterior bony humeral avulsion of the glenohumeral ligament with associated teres minor avulsion[J].Arthrosc Tech,2014,3(1):e89-94.doi:10.1016/j.eats.2013.08.017.
[10] Park KJ,Tamboli M,Nguyen LY,et al.A large humeral avulsion of the glenohumeral ligaments decreases stability that can be restored with repair[J].Clin Orthop Relat Res,2014,472(8):2372-2379.doi:10.1007/s11999-014-3476-2.
[11] Shibano K,Koishi H,Futai K,et al.Effect of Bankart repair on the loss of range of motion and the instability of the shoulder joint for recurrent anterior shoulder dislocation[J].J Shoulder Elbow Surg,2014,23(6):888-894.doi:10.1016/j.jse.2013.09.004.
[12] Baran S,Krych AJ,Dahm DL.Arthroscopic repair of the floating posterior-inferior glenohumeral ligament lesion[J].Arthrosc Tech,2013,2(3):e209-212.doi:10.1016/j.eats.2013.02.007.
[13] Bouaicha S,Moor BK.Arthroscopic autograft reconstruction of the inferior glenohumeral ligament:exploration of technical feasibility in cadaveric shoulder specimens[J].Int J Shoulder Surg,2013,7(1):32-36.doi:10.4103/0973-6042.109893.
[14] Kim DW,Kim CK,Jung SW.An arthroscopic pleated capsular shift for recurrent anterior dislocation of the shoulder[J].Knee Surg Sports Traumatol Arthrosc,2012,20(12):2579-2584.doi:10.1007/s00167-012-1943-4.
[15] Elmore KA,Wayne JS.Soft tissue structures resisting anterior instability in a computational glenohumeral joint model[J].Comput Methods Biomech Biomed Engin,2013,16(7):781-789.doi:10.1080/10255842.2011.641120.
[16] Ando A,Sugaya H,Takahashi N,et al.Arthroscopic management of selective loss of external rotation after surgical stabilization of traumatic anterior glenohumeral instability:arthroscopic restoration of anterior transverse sliding procedure[J].Arthroscopy,2012,28(6):749-753.doi:10.1016/j.arthro.2011.11.003.
[17] Shapiro TA,Gupta A,McGarry MH,et al.Biomechanical effects of arthroscopic capsulorrhaphy in line with the fibers of the anterior band of the inferior glenohumeral ligament[J].Am J Sports Med,2012,40(3):672-680.doi:10.1177/0363546511430307.
[18] Ames JB,Millett PJ.Combined posterior osseous Bankart lesion and posterior humeral avulsion of the glenohumeralligaments:a case report and pathoanatomic subtyping of ‘floating’ posterior inferiorglenohumeral ligament lesions[J].J Bone Joint Surg Am,2011,93(20):e1181-1184.doi:10.2106/JBJS.K.00010.
[19] Peltier KE,McGarry MH,Tibone JE,et al.Effects of combined anterior and posterior plication of the glenohumeral ligament complex for the repair of anterior glenohumeral instability:a biomechanical study[J].J Shoulder Elbow Surg,2012,21(7):902-909.doi:10.1016/j.jse.2011.05.005.
[20] Park MJ,Tjoumakaris FP,Garcia G,et al.Arthroscopic remplissage with Bankart repair for the treatment of glenohumeral instability with Hill-Sachs defects[J].Arthroscopy,2011,27(9):1187-1194.doi:10.1016/j.arthro.2011.05.010.
[21] Uchiyama Y,Handa A,Shimpuku E,et al.Open Bankart repair plus inferior capsular shift versus arthroscopic Bankart repair without augmentations for traumatic anterior shoulder instability:a prospective study[J].J Orthop Surg(Hong Kong),2017,25(3):2309499017727947.doi:10.1177/2309499017727947.
[22] Kee YM,Kim HJ,Kim JY,et al.Glenohumeral arthritis after Latarjet procedure:progression and it’s clinical significance[J].J Orthop Sci,2017,22(5):846-851.doi:10.1016/j.jos.2017.06.008.
