安徽医科大学第一附属医院2016年临床分离菌耐药性监测
2018-05-30沈继录王中新徐元宏
曹 林, 沈继录, 王中新, 徐元宏
随着抗生素的广泛和不合理应用,我国面临着细菌耐药性不断增强的严峻挑战,及时了解细菌耐药性的分布、变迁等情况,对指导临床合理使用抗生素具有重要意义。现将安徽医科大学附属第一医院2016年常见临床分离菌的耐药性监测结果报道如下。
1 材料与方法
1.1 材料
1.1.1 细菌来源 收集我院2016年1月1日-12月31日临床各科室送检标本分离菌(剔除同一患者同一部位重复菌株)。
1.1.2 培养基和抗菌药物 药敏试验所用培养基为Mueller-Hinton琼脂,抗菌药物纸片购自于英国OXOID公司。
1.2 方法
1.2.1 质控菌株 质控菌株为金黄色葡萄球菌ATCC 25923、大肠埃希菌ATCC 25922、铜绿假单胞菌ATCC 27853,均购于卫生部临检中心。
1.2.2 菌株鉴定和药敏试验 细菌鉴定均采用法国生物梅里埃VITEK 2-Compact全自动细菌鉴定和药敏仪及配套检测卡进行细菌鉴定和药敏试验。对于仪器法MIC范围不能满足CLSI折点判断要求的药物,采用纸片扩散法测定。药敏试验结果根据2015年CLSI[1]标准来判断。
1.2.3 多重耐药菌株 多重耐药菌是指可对3类或3类以上抗菌药物耐药的病原菌。
1.2.4 产超广谱β内酰胺酶(ESBL)的检测 根据CLSI推荐的酶抑制剂增强试验测定产ESBL株。
1.2.5 统计分析方法 使用WHONET5.6软件对结果进行统计分析。
2 结果
2.1 细菌及其构成
2.1.1 病原菌分布概况 2016年我院临床共分离出5 406株非重复菌株,其中革兰阳性菌1 386株,占25.6%,革兰阴性菌4 020株,占74.4%。分离的病原菌中前4位分别是大肠埃希菌、肺炎克雷伯菌、凝固酶阴性葡萄球菌、鲍曼不动杆菌。革兰阳性菌中凝固酶阴性的葡萄球菌575株,占41.5%(575/1 386),金黄色葡萄球菌共318株,占22.9%(318/1 386),肠球菌属占22.1%(306/1 386)。革兰阴性菌中大肠埃希菌为主要分离菌,共1 247株,占31.0%(1 247/4 020),不发酵糖革兰阴性杆菌1 255株,占31.2%(1 255/4 020),肠杆菌科细菌2 793株,占69.5%(2 793/4 020),见表1。
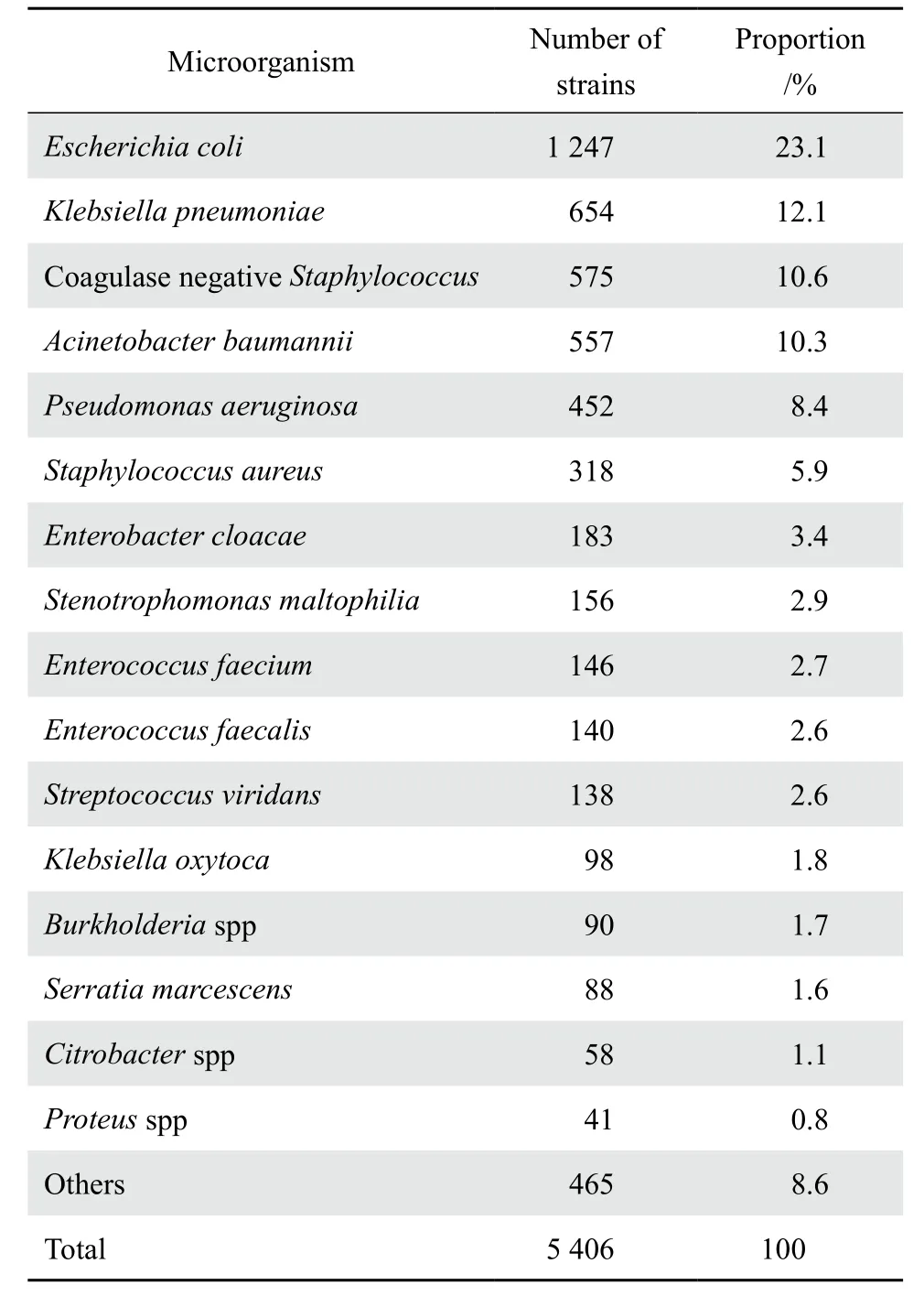
表1 2016年临床分离菌分布Table 1 Species distribution of the clinical isolates in 2016
2.1.2 不同标本类型病原菌分布概况 临床分离菌主要来源于呼吸道、尿液(中段尿)、伤口分泌物、血液和骨髓、胆汁、无菌体液等标本,以呼吸道和尿液标本最多,分离到1 913株和1 441株,占菌株总数的35.4%和26.7%。呼吸道标本分离菌中以鲍曼不动杆菌为主,占23.6%(452/1 913);其次为肺炎克雷伯菌和铜绿假单胞菌,各占20.5%(392/1 913)和15.5%(297/1 913)。尿液标本分离菌中大肠埃希菌占52.2%(752/1 441);其次为肺炎克雷伯菌,占6.9%(99/1 441)。血液标本分离菌以大肠埃希菌和肺炎克雷伯菌为主,各占21.3%(158/743)和9.8%(73/743)。伤口分泌物标本分离菌以金黄色葡萄球菌和大肠埃希菌为主,各占22.1%(99/448)和17.2(77/448)。无菌体液和胆汁标本分离菌中均以大肠埃希菌为主,各占24.5%(160/654)和38.7%(79/204)。
2.1.3 各不同科室病原菌分布概况 5 406株细菌中,住院患者分离株占98.1%(5 304/5 406);门诊患者分离株占1.9%(102/5 406)。临床各科室中以肾内科、泌尿外科、重症医学科、内分泌科等科室为主,分离到的细菌各占9.9%(536/5 406)、9.3%(503/5 406)、7.8%(421/5 406)和5.8%(314/5 406)。其中肾内科分离菌以大肠埃希菌为主,占37.1%(199/536);泌尿外科分离菌以大肠埃希菌为主,占45.3%(228/503);重症医学科和急诊ICU分离菌以鲍曼不动杆菌为主,占24.9%(105/421)和32.1%(84/262)。
2.2 主要革兰阳性菌对抗菌药物敏感率和耐药率
2.2.1 葡萄球菌属 金黄色葡萄球菌和凝固酶阴性葡萄球菌对万古霉素、利奈唑胺100%敏感,尚未发现耐药菌株。金黄色葡萄球菌和凝固酶阴性葡萄球菌中甲氧西林耐药株(MRSA和MRCNS)检出率为52.2%(166/318)和80.3%(462/575),甲氧西林敏感株(MSCNS和MSSA)对各抗菌药物的耐药率明显低于MRCNS和MRSA。见表2。

表2 葡萄球菌属细菌对抗菌药物耐药率和敏感率Table 2 Susceptibility of Staphylococcus strains to antimicrobial agents(%)
2.2.2 肠球菌属 共检出肠球菌属306株,其中粪肠球菌140株,占45.8%(140/306);屎肠球菌146株,占47.7%(146/306)。屎肠球菌的耐药率明显高于粪肠球菌。粪肠球菌和屎肠球菌对高浓度庆大霉素的耐药率分别为43.5%和56.6%。屎肠球菌检出少量对利奈唑胺和万古霉素耐药菌株;粪肠球菌未检出对万古霉素、利奈唑胺耐药菌株。见表3。

表3 肠球菌属细菌对抗菌药物的耐药率和敏感率Table 3 Susceptibility of Enterococcus species to antimicrobial agents(%)
2.3 主要革兰阴性菌对抗菌药物的耐药率和敏感率
2.3.1 肠杆菌科细菌 大肠埃希菌、肺炎克雷伯菌中产ESBL菌株共检出745株和200株,各占59.7%(745/1 247)和30.6%(200/654),比2014年检出大肠埃希菌中的产ESBL菌株比例明显增加。产ESBL菌株对各类抗菌药物的耐药率明显高于非产ESBL菌株。全年共检出碳青霉烯类耐药菌株1 046株,肠杆菌科中检出耐碳青霉烯类的肺炎克雷伯菌、大肠埃希菌、阴沟肠杆菌、黏质沙雷菌分别为126株、44株、20株和15株。从药敏试验结果中看,大多数肠杆菌科细菌对大部分抗菌药物均有较高的敏感率,尤其对碳青霉烯类抗生素仍有较高敏感率。大肠埃希菌对大多数头孢菌素类、氟喹诺酮类抗菌药物耐药率较高,对β内酰胺酶抑制剂复合制剂、碳青霉烯类抗生素敏感率较高。克雷伯菌属对大多数头孢菌素类、青霉素类抗生素耐药率比大肠埃希菌低。阴沟肠杆菌类对大多数头孢菌素类、氟喹诺酮类均有较高敏感率。综上,肠杆菌科细菌对大多数第一代和第二代头孢菌素、氨苄西林、哌拉西林等青霉素类抗生素耐药率较高,对阿莫西林-克拉维酸、哌拉西林-他唑巴坦等β内酰胺酶抑制剂复合制剂、第三代头孢菌素类、碳青霉烯类、替加环素等则有较高敏感率。见表4-1,表4-2。

表4-1 产和非产ESBL大肠埃希菌、肺炎克雷伯菌对抗菌药物的耐药率和敏感率Table 4-1 Susceptibility of the ESBL-producing and non-ESBL-producing E. coli and Klebsiella pneumoniae to antimicrobial agents(%)
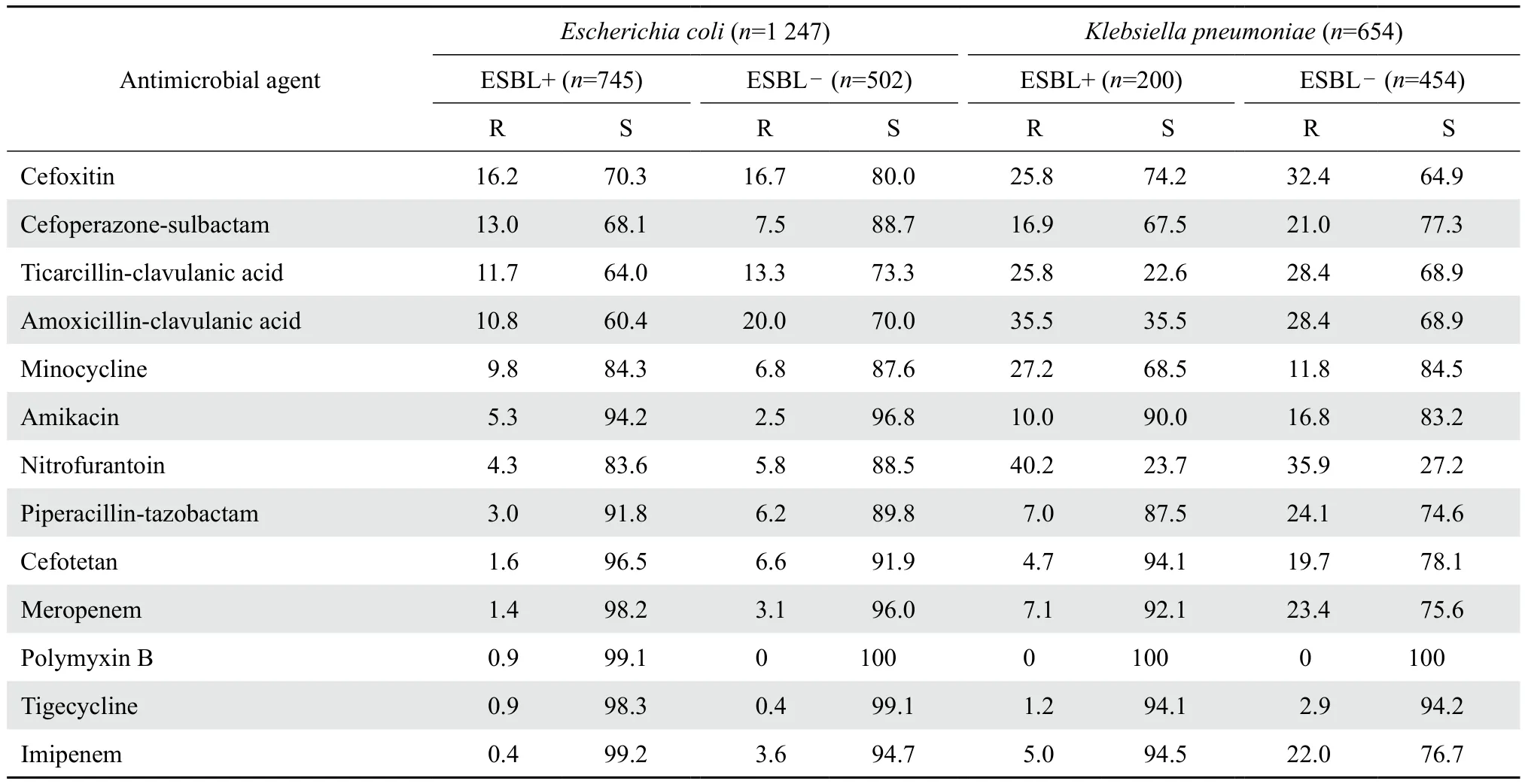
表4-1(续)Table 4-1(continued)(%)
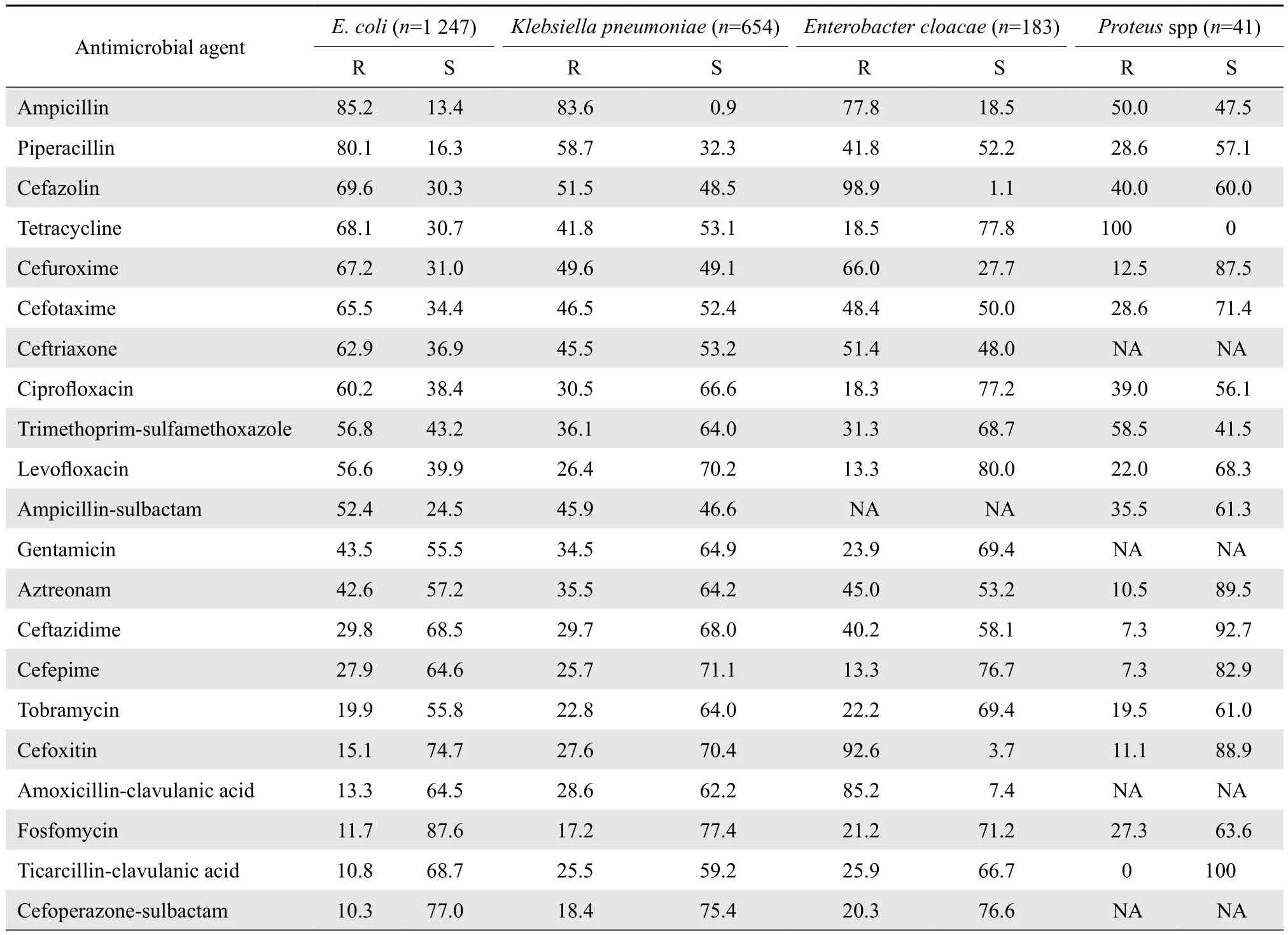
表4-2 肠杆菌科细菌对抗菌药物的耐药率和敏感率Table 4-2 Susceptibility of Enterobacteriaceae species to antimicrobial agents(%)

表4-2(续)Table 4-2(continued)(%)
2.3.2 不发酵糖革兰阴性杆菌 分离出鲍曼不动杆菌557株(占44.4%,557/1 255)、铜绿假单胞菌452株(占36.0%,452/1 255)、嗜麦芽窄食单胞菌共分离出156株(占12.4%,156/1 255)、伯克霍尔德菌属90株(占7.2%,90/1 255)。铜绿假单胞菌对哌拉西林-他唑巴坦、头孢哌酮-舒巴坦的敏感率均在60%以上,耐药率在10%~20%,对头孢吡肟和头孢他啶敏感率在70%以上,对亚胺培南和美罗培南的耐药率分别为22.7%和18.2%,对氨基糖苷类抗生素的敏感率则均在70%以上。鲍曼不动杆菌对大部分所测抗菌药物耐药率在60%以上,只对阿米卡星、米诺环素、替加环素和多黏菌素B保持较高的敏感率。嗜麦芽窄食单胞菌对米诺环素、替加环素和头孢哌酮-舒巴坦保持较高敏感率(均在90%以上)。伯克霍尔德菌属对米诺环素敏感率最高,为85.7%,对所测其他抗菌药物敏感率均在50%以上。见表5。
2.3.3 碳青霉烯类耐药菌株 共分离到碳青霉烯类耐药菌株1 046株,其中以鲍曼不动杆菌所占比例最大,为430株,占41.1%(430/1 046),其次为铜绿假单胞菌、肺炎克雷伯菌、洋葱伯克霍尔德菌、大肠埃希菌等,各占17.4%(182/1 046)、12.0%(126/1 046)、7.6%(79/1 046)、4.2%(44/1 046)。
碳青霉烯类耐药鲍曼不动杆菌对青霉素类及酶抑制剂复合制剂、头孢菌素类及酶抑制剂复合制剂、部分氨基糖苷类、喹诺酮类耐药率在80%以上,仅对多黏菌素B、米诺环素、替加环素保持较高敏感率,对阿米卡星敏感率在50%左右。耐碳青霉烯类大肠埃希菌对头孢西丁敏感率在50%左右,对阿米卡星、磷霉素、多黏菌素B、替加环素、米诺环素保持较高敏感率;碳青霉烯类耐药铜绿假单胞菌对哌拉西林、头孢他啶、头孢吡肟、阿米卡星、庆大霉素等的敏感率在50%左右,对多黏菌素B敏感率较高;碳青霉烯类耐药肺炎克雷伯菌仅对多黏菌素B、米诺环素、替加环素保持较高敏感率。综上,碳青霉烯类耐药革兰阴性菌仅对替加环素、米诺环素、多黏菌素等药物保持较高敏感率,临床用药范围窄。见表6。
3 讨论
2016年我院共分离出5 406株非重复细菌,其中革兰阴性菌共4 020株,占74.4%(4 020/5 406),革兰阳性菌共1 386株,占25.6%(1 386/5 406)。排在前6位的是大肠埃希菌、肺炎克雷伯菌、凝固酶阴性葡萄球菌、鲍曼不动杆菌、铜绿假单胞菌、金黄色葡萄球菌,分别占23.1%(1 247/5 406)、12.1%(654/5 406)、10.6%(575/5 406)、10.3%(557/5 406)、8.4%(452/5 406)和 5.9%(318/5 406),与我院2014年细菌耐药监测结果基本一致 ,但凝固酶阴性葡萄球菌检出率比2014年有所升高,提示目前临床上凝固酶阴性葡萄球菌感染越来越多,应引起足够重视。革兰阳性菌中排名前3位的是凝固酶阴性葡萄球菌、金葡色葡萄球菌和肠球菌,与2013年CHINET细菌耐药监测网的结果相近[2]。
本次监测结果显示,2016年我院MRSA和MRCNS的检出率分别为52.2%(166/318)和80.3%(462/575),相较之我院2014年MRSA和MRCNS的检出率有所下降[3]。MRSA检出率低于2014年CHINET细菌耐药监测网数据[4]。本次监测显示,MRSA对万古霉素、达托霉素、利奈唑胺、呋喃妥因有较高的敏感率,未发现对万古霉素、利奈唑胺耐药株。MSSA对常用抗菌药物的敏感率明显高于MRSA。目前临床分离出的肠球菌越来越多,主要来自于尿液、胆汁等标本。此次监测结果显示,肠球菌对常用抗菌药物耐药率较高,其中屎肠球菌耐药率明显高于粪肠球菌。屎肠球菌对青霉素、氨苄西林、环丙沙星耐药率均在88%以上,而粪肠球菌仅为3.6%、2.1%和27.9%。因此,临床怀疑肠球菌感染时,要选择性针对用药。此次检出少量耐万古霉素和利奈唑胺的屎肠球菌,耐药率与2014年监测结果相仿,但要继续加强抗菌药物合理使用,防止该类耐药菌的流行。
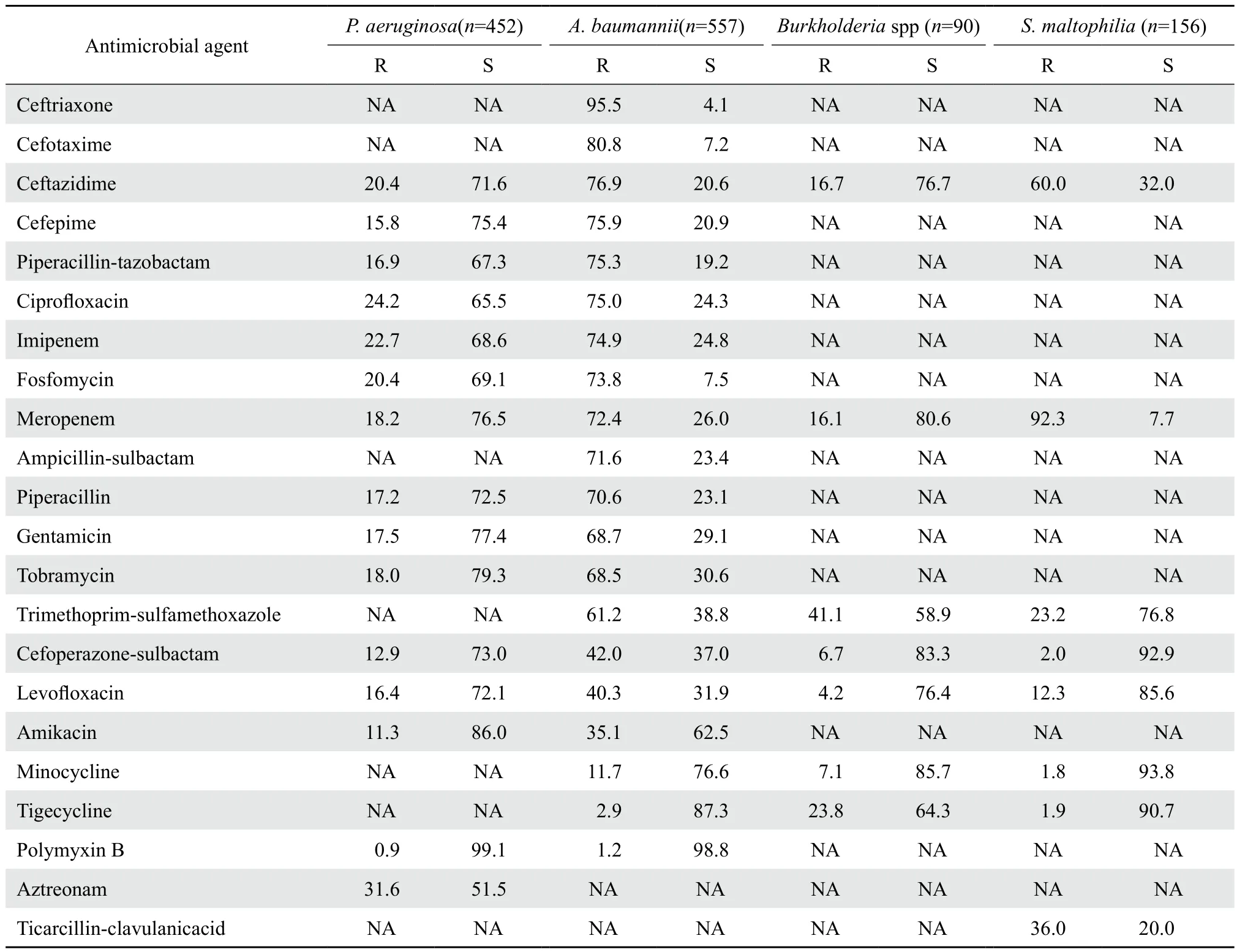
表5 不发酵糖革兰阴性杆菌对抗菌药物的耐药率和敏感率Table 5 Susceptibility of non-fermentative gram negative bacilli to antimicrobial agents(%)
肠杆菌科细菌中,大肠埃希菌、肺炎克雷伯菌中产ESBL菌株共检出745株和200株,占各自菌种的59.7%和30.6%,大肠埃希菌ESBL检出率明显高于2013年CHINET的 ESBL检出率[5]。本次监测显示,肠杆菌科细菌对碳青霉烯类、替加环素、第三代头孢菌素及酶抑制剂复合制剂仍有较高的敏感率,其中对碳青霉烯类抗生素敏感率均高于80%。但目前临床上对碳青霉烯类抗生素的耐药性越来越严重,尤以肺炎克雷伯菌为著,本次监测提示肺炎克雷伯菌对亚胺培南和美罗培南耐药率分别为15.7%和17.6%。大肠埃希菌和阴沟肠杆菌、黏质沙雷菌属中共检出碳青霉烯类耐药菌株44株(占4.2%)、20株(占1.9%)和15株(占1.4%),从科室分部来看,主要集中在ICU、老年干部病房,因此应加强病房的彻底消毒、感染患者的监测隔离、加强患者护理、减少侵袭性医疗器械的使用和合理使用抗菌药物,有效控制碳青霉烯类耐药菌株在我院流行[6-7]。
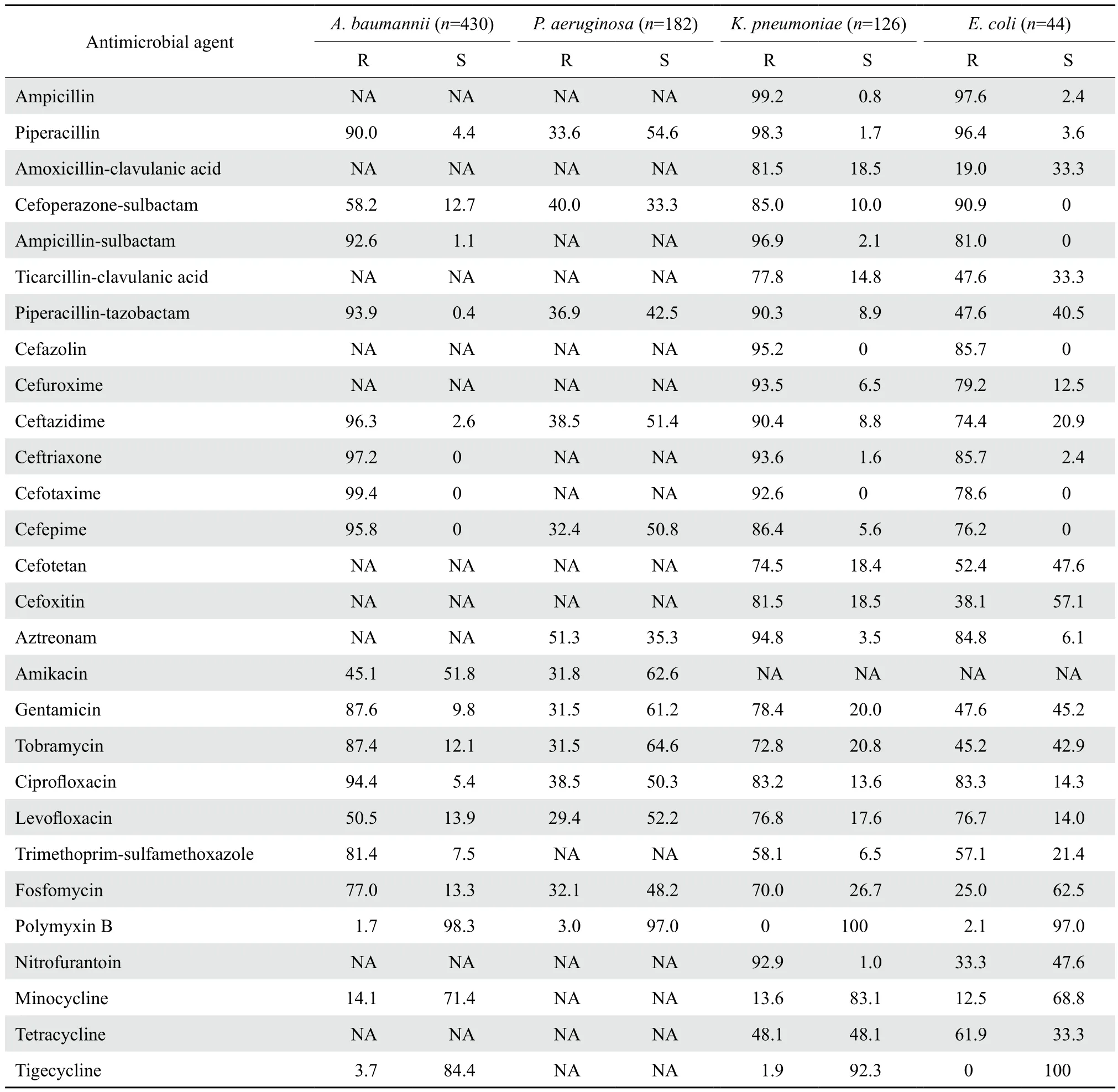
表6 碳青霉烯类耐药菌株对抗菌药物的耐药率与敏感率Table 6 Susceptibility of carbapenem-resistant strains to antimicrobial agents(%)
我院检出的不发酵糖革兰阴性杆菌以鲍曼不动杆菌和铜绿假单胞菌为主。本次监测结果提示,铜绿假单胞菌对亚胺培南和美罗培南敏感率较高,分别为68.6%和76.5%,对头孢菌素类、氨基糖苷类等抗生素敏感率也较高,均在60%以上。鲍曼不动杆菌对抗菌药物耐药率在40%以下的仅有阿米卡星(35.1%)、米诺环素(11.7%)、替加环素(2.9%)、多黏菌素B(1.2%),对常用的头孢菌素类、碳青霉烯类、氨基糖苷类抗生素均有很高耐药率,其中对亚胺培南和美罗培南耐药率为74.9%和72.4%。耐碳青霉烯类鲍曼不动杆菌主要分离自重症医学科、ICU、呼吸内科,各占20.0%(86/430)、36.3%(156/430)、6.0%(26/430)。临床研究表明鲍曼不动杆菌的耐药机制复杂,近年来,鲍曼不动杆菌感染率逐年上升,其耐药率尤其是对亚胺培南的耐药率不断升高。鲍曼不动杆菌对几乎各类化学结构的临床常用抗菌药物呈现高度的天然固有耐药性和获得性耐药性,目前已知有以下耐药机制:①耐药酶或药物灭活酶的产生;②外膜蛋白的减少、缺失或突变;③药物外排泵的形成[8];④药物作用靶位的改变或受到保护,如青霉素结合蛋白(PBP)表达减低或缺乏;⑤可移动遗传元件参与的耐药基因的传递[9]。因此在临床上要密切关注鲍曼不动杆菌感染者,避免头孢菌素类、喹诺酮类等广谱抗菌药物的不合理使用,防止耐药菌株进一步泛滥。
综上所述:本次监测结果与往年监测结果相比,较为严峻。凝固酶阴性葡萄球菌感染越来越多,泛耐药菌株不断出现,碳青霉烯类抗生素耐药率越来越高。对碳青霉烯类耐药革兰阴性杆菌的治疗,临床可选用的抗菌药物很少。因此抗菌药物耐药情况严重,应加强临床工作者合理用药培训,根据药敏结果合理选择使用抗菌药物,避免细菌耐药情况越发严重和防止泛耐药菌医院内传播。
[1] Clinical and Laboratory Standards Institute(CLSI).Performance standards for antimicrobial susceptibility testing[S].20th informational supplement, 2015,M100-S26.
[2] 胡付品,朱德妹,汪复,等. 2013年中国CHINET细菌耐药性监测[J]. 中国感染与化疗杂志,2014,14(5):365-374.
[3] 潘亚萍,王中新,徐元宏,等. 2014年安徽医科大学第一附属医院细菌耐药监测[J]. 中国感染与化疗杂志,2016,16(4):491-501.
[4] 胡付品,朱德妹,汪复,等. 2014年CHINET中国细菌耐药性监测[J]. 中国感染与化疗杂志,2015,15(5):401-410.
[5] 沈继录,潘亚萍,徐元宏,等. 2005-2014年CHINET大肠埃希菌耐药性监测[J]. 中国感染与化疗杂志,2016,16(2):129-140.
[6] 陈亚男,刘菁,田丽梅,等. ICU多重耐药菌目标性监测与干预效果分析[J]. 中国感染控制杂志,2016,16(1):58-65.
[7] LYNCH JP 3rd ,ZHANEL GG,CLARK NM,et al. Infections due toAcinetobacter baumanniiin the ICU:treatment options[J].Semin Respir Crit Care Med, 2017 ,38(3):311-325.
[8] NI W, LI Y, GUAN J,et al. Effects of efflux pump inhibitors on colistin resistance in multidrug-resistant gram-negative bacteria[J]. Antimicrob Agents Chemother,2016,60(5):3215-3218.
[9] 吴春阳,顾国浩,钱雪峰. 鲍曼不动杆菌耐药机制及其对策研究的新进展[J]. 国际检验医学杂志,2013,34(2):174-176.
