糖化血红蛋白水平对稳定性冠心病合并2型糖尿病患者冠状动脉病变程度的影响
2018-05-21侯晓沛田艳蒙许亮徐波吴永健
侯晓沛,田艳蒙,许亮,徐波,吴永健
冠状动脉粥样硬化性心脏病(冠心病)是2型糖尿病的主要并发症之一,是心血管病死亡的独立危险因素。Framingham研究随访20年显示,糖尿病患者的冠心病风险较非糖尿病患者增加2~4倍,且常为多支病变,介入治疗预后差[1]。有研究显示,从20世纪60年代早期至90年代中期,随着手术技术的进步,总人群中急性心肌梗死早期死亡率从30%降至约5%,而在糖尿病人群中则从50%降至10%左右[2]。还有研究表明,无心肌梗死病史的糖尿病患者未来8~10年发生心肌梗死的危险高达20%,大约等同于已患心肌梗死患者再发心肌梗死的危险[3]。而由于长期高血糖对神经的损害,糖尿病患者临床上常表现为无症状的心肌缺血。从冠状动脉造影结果来看,与一般冠心病人群相比,冠心病合并糖尿病患者的多支冠状动脉病变发生率更高,病变多呈弥漫性狭窄,远端病变发生率较高,程度更严重。
SYNTAX积分是目前用于评价冠状动脉病变严重程度的重要工具,其水平可以反映出冠心病患者的预后,也为血运重建方式的选择提供重要的参考价值[4]。糖化血红蛋白(HbAlc)在总血红蛋白中所占的比例能够反映测定前2~3个月内平均血糖水平,因此HbAlc可反映相对长时间的血糖控制水平。本研究主要回顾分析经冠状动脉造影确诊的、合并2型糖尿病的稳定性冠心病患者临床及冠状动脉病变特点,以及HbAlc控制水平与冠状动脉病变程度的相关性,为进一步深入研究提供线索。
1 资料与方法
研究对象:2014-07-01至2015-06-30期间,共有9 246例冠心病合并糖尿病患者入院接受缺血性心脏疾病的治疗(包括急性冠状动脉综合征),其中稳定性冠心病行冠状动脉介入治疗者共3 068例,其中男性2 214例,女性854例,平均年龄为59.7岁。
冠心病诊断标准:稳定性心绞痛被定义为由劳力诱发的胸痛,休息或含服硝酸酯类药物后缓解,持续时间少于30 min,并且在最近2个月没有静息状态下疼痛或劳力后胸痛加重。根据2013年欧洲心脏病学会(ESC)指南[5],稳定性冠心病包括几种情况:(1)具有稳定性心绞痛或其他与冠状动脉疾病相关的症状的呼吸困难者;(2)先前已知有冠心病症状的患者,随着治疗而改善为无症状,需要定期随访;(3)第一次报告症状并被判断为已经处于慢性稳定状态的患者(例如因为历史记录显示类似症状已经存在数月)。
2型糖尿病诊断标准:所有2型糖尿病患者诊断符合WHO 1999年的诊断标准[6]:(1)具有糖尿病典型症状,任意时间血浆葡萄糖≥11.1 mmol/L,或者空腹血糖≥7.0 mmol/L,或者餐后2小时血糖≥11.1 mmol/L;(2)没有典型症状,仅空腹血糖≥7.0 mmol/L,或餐后2小时血糖≥11.1 mmol/L应再重复检查一次,仍达以上值者可确诊为糖尿病;(3)没有典型症状,仅空腹血糖≥7.0 mmol/L,或者餐后2小时血糖≥11.1 mmol/L,糖耐量试验2小时血糖≥11.1 mmol/L者可确诊为糖尿病。
排除标准:急性冠状动脉综合征、冠状动脉疾病以外的严重心脏病、严重神经疾病、肿瘤、妊娠、围手术期血流动力学不稳定的患者以及缺少本次研究需要的实验室生化指标者。
资料收集:包括人口统计学资料、既往病史、降糖药物使用情况、生化指标(包括:空腹血糖、HbA1c、总胆固醇、甘油三酯、低密度脂蛋白胆固醇、高密度脂蛋白胆固醇等)、左心室射血分数及冠状动脉造影检查的结果。
冠状动脉造影方法及分组:标准Judkins法[7]行选择性冠状动脉造影术。冠状动脉系统主要的3支动脉为左冠状动脉左前降支、左回旋支和右冠状动脉。主要分支如对角支、钝缘支等病变归属于所属的主支统计。以正常冠状动脉管腔直径为100%计算,一支或以上冠状动脉直径狭窄>50%作为冠心病的诊断标准。根据狭窄的程度分类:狭窄<50%为轻度病变;狭窄50%~74%为中度病变;狭窄75%~99%为重度病变;狭窄100%为闭塞病变。弥漫病变指病变长度>20 mm。采用SYNTAX积分系统对冠状动脉病变严重程度进行评价[8]。SYNTAX积分分为三个等级(组):SYNTAX积分0~22分(n=2 661)的病变定义为轻度,称SYNTAX积分≤22组;积分23~32分(n=342)的病变定义为中度,称SYNTAX积分23~32组;积分>32分(n=65)的病变定义为重度,称SYNTAX积分>32组。
统计学方法:数据处理采用SPSS 20.0统计软件包进行。数据用均数±标准差(±s)表示。连续性变量比较采用t检验和ANOVA方法进行分析,分类资料以例数(百分数)表示,采用χ2检验进行分析。单因素相关性分析采用Spearman以及Pearson分析方法,多因素分析采用有序Logistic回归分析方法。P<0.05为差异有统计学意义。SYNTAX积分>22分者(SYNTAX积分23~32组342例, SYNTAX积分 >32组 65例 )有 407例(13.3%)。随着SYNTAX积分的升高,危险因素在三组患者中所占的比例有增高的趋势,但无统计学意义。可见在三组中,SYNTAX积分>32组患者多为高龄,高脂血症病程、冠心病病程较长,既往合并陈旧性心肌梗死病史以及冠心病家族史者比例也较高。
表1 三组患者临床基线资料[例(%),±s]

表1 三组患者临床基线资料[例(%),±s]
注:1 mmHg=0.133 kPa
外周血管病史 305 (9.9) 243 (9.1) 47 (13.7) 15 (23.1) 0.072
2 结果
三组患者临床基线资料(表1):三组患者的年龄、舒张压、冠心病病程、高脂血症史、陈旧心肌梗死史、冠心病家族史比较,差异均有统计学意义(P均<0.05)。其余指标三组比较,差异无统计学意义(P>0.05)。
冠状动脉病变的危险因素:表1可见,SYNTAX积 分 >32者( 组 ) 有 65例(2.1%),
三组患者实验室检查结果(表2):结果显示,随着SYNTAX积分的升高,三组患者空腹血糖水平以及HbA1c水平也逐渐升高,左心室射血分数随着SYNTAX积分升高而逐渐下降,三组比较差异均有统计学意义(P均<0.05)。在糖尿病治疗方式方面,不同药物种类或方式对SYNTAX积分无明显影响。
三组患者冠状动脉造影结果(表3):3 068例患者术前平均SYNTAX积分为13.6分。(1)病变支数和病变平均累及支数:三组比较差异均有统计学意义(P均<0.01)。(2)病变部位:SYNTAX积分23~32组患者受累冠状动脉以左前降支、右冠状动脉最高(94.4%),其次左回旋支和左主干;但在SYNTAX积分>32分组患者,左回旋支、右冠状动脉病变更加多见(100%)。三组比较差异均有统计学意义(P均<0.01)。(3)病变程度:随着SYNTAX积分的升高,三组患者弥漫病变发生率明显升高,平均病变支数以及平均置入支架数量也逐渐升高,三组比较差异均有统计学意义(P<0.01)。
表2 三组患者实验室检查指标及用药治疗情况(±s)

表2 三组患者实验室检查指标及用药治疗情况(±s)
注:-:未做
项目 全体(n=3 068)SYNTAX积分≤22组(n=2 661)SYNTAX积分23~32组(n=342)SYNTAX积分>32组(n=65) P值空腹血糖 (mmol/L) 7.5±2.4 6.7±1.4 10.8±0.7 14.4±1.9 <0.001糖化血红蛋白 (%) 7.4±2.4 7.0±1.1 9.0±1.3 10.4±1.8 <0.001甘油三酯 (mmol/L) 1.8±1.1 1.8±1.1 1.7±1.2 1.8±1.0 0.597总胆固醇 (mmol/L) 4.1±1.1 4.1±1.1 4.0±1.0 3.9±0.9 0.622高密度脂蛋白胆固醇 (mmol/L) 1.0±0.3 1.0±0.3 1.0±0.3 0.9±0.3 0.979低密度脂蛋白胆固醇 (mmol/L) 2.4±0.9 2.4±0.9 2.3±0.9 2.3±0.7 0.354肌酐 (μmol/L) 78.4±22.0 78.6±22.2 77.3±22.5 77.6±16.8 0.838尿素氮 (mg/dl) 6.3±2.3 6.3±2.3 6.0±2.3 6.4±2.0 0.549左心室射血分数 (%) 54.7±6.4 54.9±6.5 53.8±6.4 51.2±6.2 0.038糖尿病治疗方式[例 (%)] 0.288单纯饮食控制 252 (8.2) 218 (8.2) 30 (8.8) 4 (6.1) -口服药物治疗 1 311 (42.7) 1 163 (43.7) 122 (35.6) 26 (40.0) -胰岛素 619 (20.2) 524 (19.7) 80 (23.4) 15 (23.1) -口服药物+胰岛素 886 (28.9) 756 (28.4) 110 (32.2) 20 (30.8) -
表3 三组患者冠状动脉造影结果[例(%),±s]

表3 三组患者冠状动脉造影结果[例(%),±s]
注:*:弥漫病变、钙化病变、闭塞病变可并存于同一位患者的血管病变中。-:未做
项目 全体(n=3 068)SYNTAX积分≤22组(n=2 661)SYNTAX积分23~32组(n=342)SYNTAX积分>32组(n=65) P值病变支数 <0.001单支病变 518 (16.9) 506 (19.0) 12 (3.5) 0 (0.0) -双支病变 863 (28.1) 814 (30.6) 45 (13.2) 4 (6.2) -三支病变 1 687 (55.0) 1 341 (50.4) 285 (83.3) 61 (93.8) -病变平均累及支数 (支) 2.4±0.7 2.3±0.7 2.8±0.4 2.9±0.2 <0.001病变部位左主干 384 (12.5) 252 (9.5) 99 (28.9) 33 (50.8) <0.001左前降支 2 589 (84.4) 2 205 (82.9) 323 (94.4) 61 (93.8) 0.003左回旋支 2 283 (74.4) 1 933 (72.6) 285 (83.3) 65 (100.0) <0.001右冠状动脉 2 657 (86.6) 2 269 (85.3) 323 (94.4) 65 (100.0) 0.002病变程度 *弥漫病变 1 700 (55.4) 1 450 (54.5) 205 (60.0) 45 (69.2) <0.001钙化病变 1 218 (39.7) 1 084 (40.7) 110 (32.2) 24 (36.9) 0.433闭塞病变 288 (9.4) 235 (8.8) 42 (12.3) 11 (16.9) 0.141平均病变支数 (支) 1.4±0.7 1.4±0.6 1.6±0.8 1.6±0.8 0.002平均置入支架数 (枚) 1.8±0.9 1.7±0.9 2.2±1.1 2.3±1.2 <0.001术前平均SYNTAX积分 (分) 13.6±9.3 10.3±5.7 27.1±2.8 38.4±5.3 <0.001支架内再狭窄 482 (15.7) 424 (15.9) 49 (14.3) 9 (13.8) 0.928
影响SYNTAX积分的多因素回归分析(表4):简单线性回归分析表明,HbA1c水平与SYNTAX积分存在相关性(r=0.207,P<0.001)。但考虑到冠状动脉病变各组之间的年龄、性别、高血压、高脂血症等诸多心血管病危险因素也可能会影响冠状动脉病变程度,故对以上因素进行Logistic 回归分析,以确定 HbA1c这一指标是否为冠状动脉病变程度的独立危险因素。由于空腹血糖水平与HbA1c水平具有一定的相关性[9],本研究仅使用HbA1c水平作为血糖控制指标,并作为自变量引入方程。调整因素包括:年龄、性别、冠心病病程、糖尿病病程、心肌梗死病史、目前吸烟、高血压病史、高脂血症病史以及冠心病家族史。多因素回归分析显示,稳定性冠心病合并2型糖尿病患者HbA1c水平与冠状动脉SYNTAX积分具有相关性,冠心病病程以及目前吸烟也是冠状动脉病变严重程度的独立影响因素。
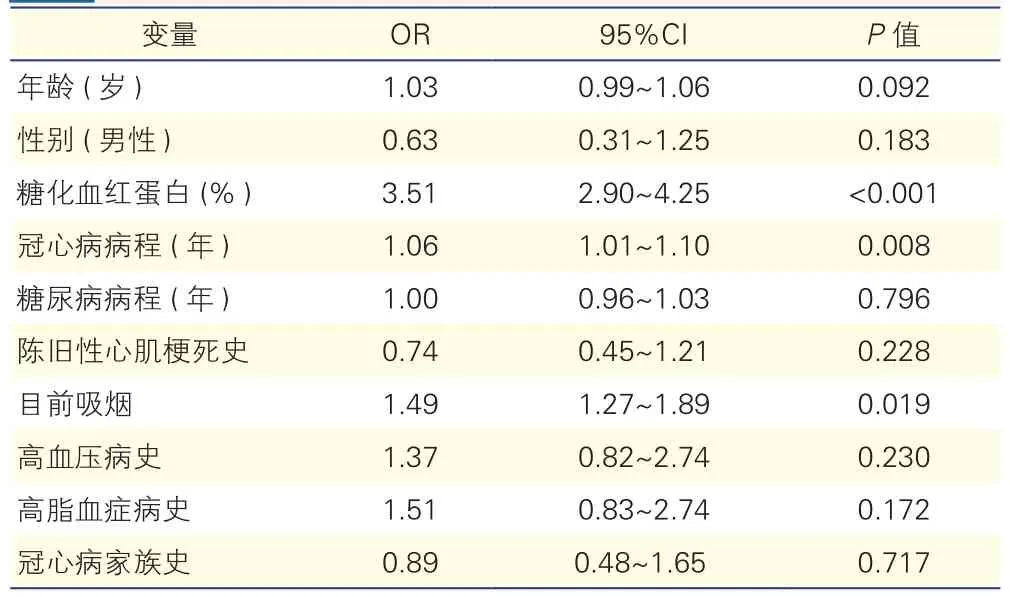
表4 影响SYNTAX积分*的多因素回归分析
3 讨论
本研究分析显示,影响SYNTAX积分的独立危险因素包括HbA1c水平、冠心病病程以及目前吸烟。既往研究表明,糖尿病是心血管疾病主要危险因素,明显增加了心血管疾病的发病率和死亡率,糖尿病患者发生冠心病的危险比非糖尿病患者增加2~4倍[10],本研究回归分析也显示高血糖与冠心病合并糖尿病复杂病变具有相关性。
我们的研究显示,对于合并糖尿病的稳定性冠心病患者而言,不同SYNTAX积分在病变累及支数上的不同具有显著性差异:三组间比较,SYNTAX积分>32组三支病变发生率和平均累及支数显著高于低分组,差异均具有统计学意义(P<0.05)。SYNTAX积分23~32组的患者受累冠状动脉均以左前降支最高,然后依次为右冠状动脉、左回旋支和左主干,但在SYNTAX积分>32分组患者,右冠状动脉病变更加多见,差异有统计学意义(P<0.05)。随着SYNTAX积分的升高,弥漫病变发生率明显升高,平均病变个数以及平均置入支架个数也逐渐升高(P<0.001)。合并2型糖尿病的冠心病患者易受累的冠状动脉包括左前降支、右冠状动脉、左回旋支及左主干。本研究发现,随着病变复杂程度增加,稳定性冠心病合并糖尿病患者受累冠状动脉是右冠状动脉最高,然后依次为左前降支、左回旋支和左主干。稳定性冠心病合并糖尿病患者冠状动脉病变范围广,多数患者出现多支血管病变,双支、三支血管病变发生率较高。本研究冠状动脉造影显示受累部位管腔严重狭窄或闭塞较多,弥漫累及多处血管较多。这些特点与既往我院王东等[11]的研究结论相吻合。上述特点均提示:糖尿病患者的冠心病起病较隐匿、病情进展较快,被发现时冠状动脉病变已经相当严重,能够成功接受介入治疗的机会减少,且术后再狭窄率较高。
HbAlc是反映糖尿病患者血糖长期控制情况的指标,是人体血液中的血红蛋白与血糖非酶促反应结合的产物。它的形成是一个不可逆反应,改变了红细胞对氧的亲和力,导致相应器官组织的缺氧及氧自由基产生增加,氧自由基所导致的级联炎症反应正是动脉粥样病变的主要致病基础,其伴随的高血糖也会促进血小板的激活和聚集,从而损伤血管和心功能[12,13]。有研究表明,HbAlc水平与冠状动脉病变程度呈正相关,是冠心病及冠状动脉病变的独立危险因素[14]。也有文献报道称,与包含传统危险因素以及空腹血糖的心血管病预测模型相比,包含HbA1c水平的预测模型可以改善心血管病的预测能力、危险识别以及危险分层[15]。HbAlc参与了血管损伤的过程,冠心病的发病率和血管病变的严重程度与HbAlc水平具有显著相关性[11,16]。对于老年新发糖尿病患者来说,HbAlc≥7.5%将会显著增加全因死亡风险[17]。
本研究还发现随着SYNTAX积分升高,左心室射血分数逐渐下降,且差异具有统计学意义。稳定性冠心病合并糖尿病患者左心功能降低,其机制除了与糖尿病患者常有多支冠状动脉病变、闭塞血管多、病变严重且弥漫有关外,不少学者认为与糖尿病心肌微血管病变和代谢障碍有关,糖尿病左心功能异常的病理特点为微血管病变、内皮细胞增生、变性、基底膜增厚(心肌肥大、弥漫性心肌纤维化和心肌细胞灶状坏死)[18]。心肌间质血管周围纤维化这些改变导致心肌僵硬,心室顺应性减退,表现为室壁节段运动异常、室壁瘤发生率增加,心肌细胞破坏使大量心肌收缩成分丧失,致心室收缩减弱[19,20]。
本研究表明对于合并糖尿病的稳定性冠心病患者,HbA1c水平与冠状动脉病变程度存在显著相关性。因此通过对该人群 HbA1c水平的筛查,对强化危险因素的控制具有一定的临床意义。然而,本研究作为一项单中心回顾性研究,还存在一些局限性,如仅利用了空腹血糖及HbA1c资料,而未采用血糖波动度或胰岛素抵抗水平、其他炎症指标等,仍需要更深一步的研究进行证实。
综上所述,稳定性冠心病合并2型糖尿病患者冠状动脉病变累及范围广且程度重,复杂、钙化、闭塞等病变多见,病变程度与HbA1c水平、冠心病病程、目前吸烟等多项危险因素相关。除了复杂冠状动脉病变以外,糖尿病引起的心肌损害也不容忽视。因此,对于2型糖尿病患者,为减少心血管并发症,必须要尽早全面降脂、降压、戒烟、降糖治疗。
参考文献
[1] Malmberg K, Yusuf S, Gerstein HC, et al. Impact of diabetes on longterm prognosis in patients with unstable angina and non-Q-wave myocardial infarction: results of the OASIS (organization to assess strategies for ischemic syndromes) registry[J]. Circulation, 2000,102(9): 1014-1019. DOI: 10. 1161/01. CIR. 102. 9. 1014.
[2] Nesto RW. CHD: a major burden in type 2 diabetes[J]. Acta Diabetologica, 2001, 38 (Supp1): S1. DOI: 10. 1007/s005920170002.
[3] Haffner SM, Lehto S, Ronnemaa T, et al. Mortality from coronary heart disease in subjects with type 2 dlabetes and in nondlabetic subjeticts with and wethout priormyocardial infarction[J]. New Engl J Med, 2009,339(4): 229-234.
[4] Kul S, Akgul O, Uyarel H, et al. High SYNTAX score predicts worse in-hospital clinical outcomes in patients undergoing primary angioplasty for acute myocardial infarction[J]. Coron Artery Dis, 2012,23(8): 542-548. DOI: 10. 1097/MCA. 0b013e3283599486.
[5] Montalescot G, Sechtem U, Achenbach S, et al. 2013 ESC guidelines on the management of stable coronary artery disease: the Task Force on the management of stable coronary artery disease of the European Society of Cardiology[J]. Eur Heart J, 2013, 34(38): 2949-3003. DOI:10. 1093/eurheartj/eht296.
[6] Alberti KG, Zimmet PZ. Definition, diagnosis and classification of diabetes mellitus and its complications. Part 1: diagnosis and classification of diabetes mellitus provisional report of a WHO consultation[J]. Diabet Med, 1998, 15(7): 539-553. DOI: 10. 1002/(sici)1096-9136(199807)15: 7<539: : aid-dia668>3. 0. co;2-s.
[7] Turan B, Erkol A, Mutlu A, et al. Effectiveness of left Judkins catheter as a single multipurpose catheter in transradial coronary angiography from right radial artery: a randomized comparison with conventional two-catheter strategy[J]. J Interv Cardiol, 2016, 29(3): 257-264. DOI:10. 1111/joic. 12286.
[8] Serruys PW, Morice M, Kappetein AP, et al. Percutaneous coronary intervention versus coronary artery bypass grafting for severe coronary artery disease[J]. New Engl J Med, 2009, 360(10): 961-972. DOI: 10.1056/NEJMoa0804626.
[9] 朱国平. 糖尿病患者糖化血红蛋白与空腹血糖水平的相关性分析[J]. 当代医学, 2015, 21(18): 98-99. DOI: 10. 3969/j. issn. 1009-4393. 2015. 18. 064.
[10] Raza JA, Movahed A. Current concepts of cardiovascular diseases in diabetes mellitus[J]. Int J Cardiol , 2003, 89(2): 123-134. DOI: 10.1016/S0167-5273(02)00510-7.
[11] 王东. 糖尿病合并冠心病与冠状动脉病变特点之间相互关系的研究[J]. 中国循环杂志, 2015, 30(z1): 60. DOI: 10. 3969/j. issn. 1000-3614. 2015. z1. 166.
[12] Valko M, Leibfritz D, Moncol J, et al. Free radicals and antioxidants in normal physiological functions and human disease[J]. Int J Biochem Cell Biol , 2007, 39(1): 44-84. DOI: 10. 1016/j. biocel. 2006. 07. 001.
[13] Rains JL, Jain SK. Oxidative stress, insulin signaling, and diabetes[J].Free Radi Biol Med, 2011, 50(5): 567-575. DOI: 10. 1016/j.freeradbiomed. 2010. 12. 006.
[14] Zheng J, Cheng J, Zhang Q, et al. Association between glycosylated hemoglobin level and cardiovascular outcomes in diabetic patients after percutaneous coronary intervention[J]. Medicine, 2016, 95(19):e3696. DOI: 10. 1097/md. 0000000000003696.
[15] Khaw K, Wareham NJ, Bingham S, et al. Association of hemoglobin A1c with cardiovascular disease and mortality in adults: The European prospective investigation into cancer in Norfolk[J]. Ann Int Med, 2004,141(6): 413-420. DOI: 10. 7326/0003-4819-141-6-200409210-00006.
[16] Liu YH, Yang YM, Zhu J, et al. Prognostic significance of hemoglobin A1c level in patients hospitalized with coronary artery disease. A systematic review and meta-analysis[J]. Cardiovasc Diabetol, 2011,10(1): 98-98. DOI: 10. 1186/1475-2840-10-98.
[17] Twito O, Ahron E, Jaffe A, et al. New-onset diabetes in elderly subjects association between HbA1c levels, mortality, and coronary revascularization[J]. Diabetes Care, 2013, 36(11): 3425-3429. DOI:10. 2337/dc12-2503.
[18] 冯新星, 陈燕燕. 糖尿病心肌病的研究进展[J]. 中国循环杂志,2015, 30(1): 87-89. DOI: 10. 3969/j. issn. 1000-3614. 2015. 01. 024.
[19] Hayat S, Patel B, Khattar RS, et al. Diabetic cardiomyopathy:mechanisms, diagnosis and treatment[J]. Clinical Science, 2004,107(6): 539-557. DOI: 10. 1042/CS20040057.
[20] Mizamtsidi M, Paschou SA, Grapsa J, et al. Diabetic cardiomyopathy:a clinical entity or a cluster of molecular heart changes?[J]. Eur J Clinical Invest, 2016, 46(11): 947-953. DOI: 10. 1111/eci. 12673.
