甲状腺功能正常的抑郁症患者不同促甲状腺素水平时抑郁情况比较
2018-05-18陈清刚
田 雪,钱 明,陈清刚
(1.天津市精神卫生中心,天津 300222;2.天津医科大学,天津 300070)
甲状腺功能异常与抑郁情绪之间存在密切联系[1-2]。甲状腺功能减退(甲减)的患者更容易出现抑郁情绪,而抑郁症患者的下丘脑-垂体-甲状腺轴(hypothalamo-pituitary-thyroid axis,HPT轴)也常发生改变[3]。也有研究显示,甲亢增加抑郁症的患病风险[4-5]。甲亢患者常出现焦虑、抑郁、注意力不集中、记忆力下降等,约31%~69%的甲亢患者同时患有抑郁症[6]。有研究显示,游离甲状腺素(free thyroxin,FT4)水平与汉密尔顿抑郁量表17项版(Hamilton Depression Scale-17 item,HAMD-17)评分呈正相关[7],甲状腺素(thyroxin,T4)与HAMD-17总评分、焦虑/躯体化因子评分呈正相关[8]。目前,关于抑郁症与甲状腺功能之间关系的研究结论并不一致,这也反映了两者之间关系的复杂性。在临床工作中,大部分抑郁症患者的甲状腺功能是正常的,有关正常的甲状腺功能对抑郁症患者影响的研究较少,本研究旨在比较甲状腺功能正常的抑郁症患者,不同促甲状腺素(thyrotropin, TSH)水平时患者的抑郁情况,探索正常甲状腺功能对抑郁症的影响,引起精神科医生在临床工作中对抑郁症患者甲状腺功能的关注,为精神科医生提供参考。
1 对象与方法
1.1 对象
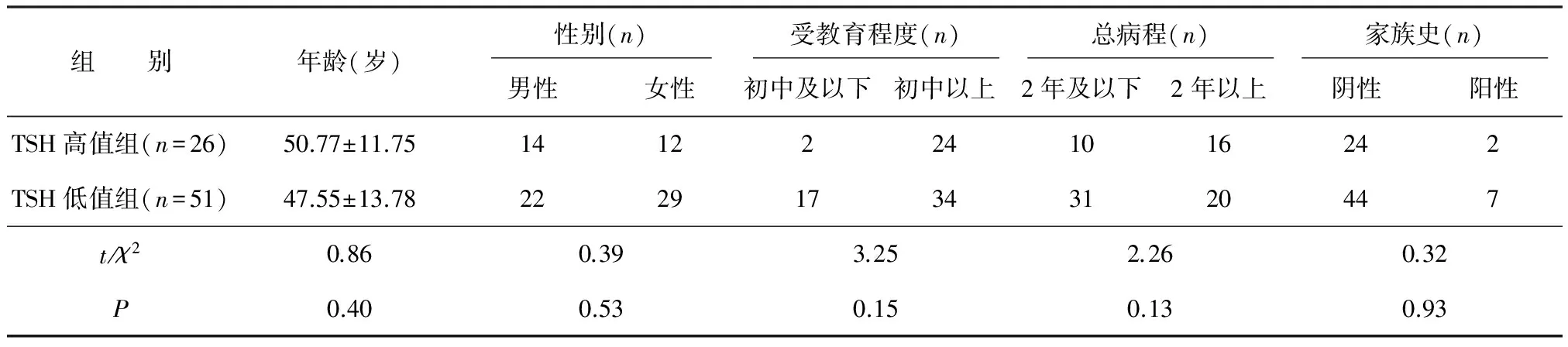
选取2012年4月-2015年2月在天津市精神卫生中心心理科住院治疗的抑郁症患者。入组标准:①符合《国际疾病分类(第10版)》(International Classification of Diseases,tenth edition,ICD-10)心境障碍-抑郁发作诊断标准;②HAMD-17总评分≥17分。排除标准:①甲状腺功能异常者;②曾有过躁狂发作经历的患者;③入组前1个月使用过非选择性单胺氧化酶抑制剂治疗者;④入组前3个月使用过锂盐治疗者。甲状腺功能诊断根据《中国甲状腺疾病诊治指南》,按实验室检测结果,甲状腺功能正常为血清TSH、总三碘甲状腺原氨酸(total triiodothyronine,TT3)、总甲状腺素(total thyroxine, TT4)、游离三碘甲状腺原氨酸(free triiodothyronine, FT3)、FT4均在正常范围[9]。其中TSH是对诊断甲状腺疾病、筛查甲状腺功能减退及甲状腺功能亢进最敏感的激素[10]。符合入组标准且不符合排除标准共77例,年龄18~72岁,平均(48.20±13.37)岁。根据TSH是否大于中位数1.16 μIU/mL(此数据为Roche公司将516例健康人群作为样本,测定TSH正常参考值时统计得出),将患者分为TSH高值组(n=26)和低值组(n=51)。1.16 μIU/mL 于入院次日7∶00空腹抽取外周血10 mL,常温离心,相对离心力1 760,转速3 000 r/min,离心10 min。收集血清用Cobas e411全自动电化学发光免疫定量测定分析仪(Roche公司)进行检测。三碘甲状腺原氨酸(3,5,3'-triiodothyronine,T3)、T4、FT3和FT4采用电化学发光法-竞争法原理,血清TSH采用电化学发光法-双抗体夹心法原理检测。研究所用试剂盒正常参考值TSH:0.27~4.2 μIU/mL,T3:1.3~3.1 nmol/L,T4:66~181 nmol/L,FT3:3.1~6.8 pmol/L,FT4:12~22 pmol/L。 采用HAMD-17评定患者抑郁症状严重程度[11],HAMD-17大部分项目采用5级评分法,少数采用3级评分,评分越高表明抑郁症状越严重。国内评估检验认为该量表中文版具有较好的信效度,评定者之间一致性良好,内部一致性α=0.71;效度评估表明评定抑郁障碍时反映症状严重程度的经验真实性系数为0.92[12]。HAMD-17评定由两名经过严格培训的有三年以上临床经验的精神科医师分别于患者入院当日在医生办公室完成,每名患者测评耗时约10 min。 TSH高值组年龄29~72岁;TSH低值组年龄18~71岁。两组一般资料比较差异均无统计学意义(P均>0.05)。见表1。 表1 TSH高值组与低值组患者一般情况比较 注:TSH,促甲状腺素 TSH低值组HAMD-17总评分及各因子评分均高于TSH高值组,但差异无统计学意义(P均>0.05)。见表2。TSH低值组自杀、胃肠道症状、疑病三个项目评分均高于高值组,差异均有统计学意义(P均<0.05)。见表3。 表2 TSH高值组与低值组HAMD-17总评分及因子评分比较分) 注:HAMD-17,汉密尔顿抑郁量表17项版 表3 TSH高值组与低值组HAMD-17项目评分比较分) 注:HAMD-17,汉密尔顿抑郁量表17项版 本研究将甲状腺功能正常的抑郁症患者作为研究对象并以TSH水平分组,结果显示抑郁症患者中TSH低值组比TSH高值组的抑郁情绪更明显,主要表现为更易产生自杀倾向、胃肠道不适症状和疑病症状。 与本研究一致的是,荷兰进行的一项横、纵向的大规模研究显示,在甲状腺功能正常的人群中,TSH水平低的抑郁症患者抑郁症状更明显,纵向研究也同样显示TSH水平低的人更易出现抑郁情绪[13]。另一项以甲状腺功能正常者为研究对象的队列研究及Meta分析也显示,T4水平与抑郁情绪成正比,TSH水平与抑郁情绪成反比[14]。同样支持本研究结果的是,在TSH水平正常的抑郁症患者中使用HAMD评估抑郁症状,结果显示TSH低值组抑郁症状更严重,表现出更明显的焦虑和自杀倾向[15],亚临床甲亢的患者存在亚临床抑郁的风险[16]。 本研究结果与以往认为甲减与抑郁情绪呈正相关不太一致。当甲状腺功能正常时,TSH水平与抑郁情绪成反比。推测甲状腺功能正常时,抑郁症患者HPT轴的改变更可能继发于其他发病机制。单胺类神经递质影响下丘脑调节肽的分泌,5-HT可使促甲状腺素释放激素(thyrotropin-releasing hormone,TRH)水平降低,从而使TSH水平降低[17]。当抑郁症患者脑内5-HT浓度下降时,TSH水平反射性出现上升,因此出现TSH水平与抑郁情绪成反比的结果。但这种推测还需更多研究加以验证。 总之,对于甲状腺功能正常的抑郁症患者,其HPT轴的改变需结合多种作用机制考虑,甲状腺激素的变化更可能是脑内生物学改变的一种反映。因此,在临床工作中,对抑郁患者进行甲状腺功能检查非常重要,异常的甲状腺功能会对情绪产生影响,而甲状腺功能在正常范围,当TSH水平偏低时,也要留意其情绪变化,适时调整药物及治疗方法,保证临床治疗的安全和效果。本研究的局限性在于样本量较小,选用量表种类较少,今后研究有待扩大样本量,增加评估量表的种类,设计更加严谨、完善的实验进行更深入的研究。 参考文献 [1] Dural F, Mokrani MC, Bailey P, et al. Thyroid axis activity and serotonin function in major depressive episode[J]. Psychoneuroendocrinology, 1999, 24(7): 695-712. [2] 唐秀梅, 王相兰, 程敏峰. 抑郁症症状与性激素和甲状腺激素的相关性研究[J]. 中国校医, 2010, 24(5): 369-371. [3] Wysokiński A, Koszewska I. Level of thyroid-stimulating hormone (TSH) in patients with acute schizophrenia, unipolar depression or bipolar disorder[J]. Neurochem Res, 2014, 39(7): 1245-1253. [4] Thomsen AF, Kvist TK, Andersen PK, et al. Increased risk of affective disorder following hospitalisation with hyperthyroidism - a register-based study[J]. Eur J Endocrinol, 2005, 152(4): 535-543. [5] Trzepacz PT, McCue M, Klein I, et al. A psychiatric and neuropsychological study of patients with untreated Graves’ disease[J]. Gen Hosp Psychiatry, 1988, 10(1): 49-55. [6] Kathol RG, Delahunt JW. The relationship of anxiety and depression to symptoms of hyperthyroidism using operational criteria[J]. Gen Hosp Psychiatry, 1986, 8(1): 23-28. [7] Berent D, Zboralski K, Orzechowska A, et al. Thyroid hormones association with depression severity and clinical outcome in patients with major depressive disorder[J]. Mol Biol Rep, 2014, 41(4) : 2419-2425. [8] 邹强, 张帆, 王世恒. 甲状腺激素水平变化与抑郁症的关系[J]. 亚太传统医药, 2010, 6(3): 131-132. [9] 中华医学会内分泌学分会《中国甲状腺疾病诊治指南》编写组. 甲状腺疾病诊治指南-甲状腺功能减退症[J]. 中华内科杂志, 2007, 46(11): 967-971. [10] Baloch Z, Carayon P, Conte-Devolx B, et al. Laboratory medicine practice guidelines.Laboratory support for the diagnosis and monitoring of thyroid disease[J]. Thyroid, 2003, 13(1): 3-126. [11] 汪向东, 王希林, 马弘, 等. 心理卫生评定量表手册[M]. 北京: 中国心理卫生杂志社, 1999: 220-223. [12] 赵靖平, 郑延平. Hamilton抑郁量表的信度和效度[J]. 中国心理卫生杂志, 1992, 5(6): 214-216. [13] Medici M, Direk N, Visser WE, et al. Thyroid function within the normal range and the risk of depression: a population-based cohort study[J]. J Clin Endocrinol Metab, 2014, 99(4): 1213-1219. [14] Williams MD, Harris R, Dayan CM, et al. Thyroid function and the natural history of depression: findings from the Caerphilly Prospective Study (CaPS) and a meta-analysis[J]. Clinical Endocrinology, 2009, 70(3): 484-492. [15] Joffe RT, Levitt AJ. Basal thyrotropin and major depression: relation to clinical variables and treatment outcome[J]. Can J Psychiatry, 2008, 53(12): 833-838. [16] Kvetny J, Ellervik C, Bech P. Is suppressed thyroid-stimulating hormone (TSH) associated with subclinical depression in the Danish General Suburban Population Study?[J]. Nord J Psychiatry, 2015, 69(4): 282-286. [17] 朱大年. 生理学[M]. 北京: 人民卫生出版社, 2008: 345.1.2 实验室检查方法
1.3 量表评定
1.4 统计方法
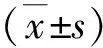
2 结 果
2.1 TSH高值组与低值组一般情况比较
2.2 TSH高值组与低值组HAMD-17评分比较


3 讨 论
