小儿肝母细胞瘤的CT及MRI诊断
2018-05-17孙英楠张方石
孙英楠,张方石,曲 实
(1.吉林省长春市中心医院医学影像科,吉林 长春 130051;2.吉林省中医院 长春中医药大学附属医院核磁共振科,吉林 长春 130000)
肝母细胞瘤(hepatoblastoma,HB)主要由胚胎性上皮组织或含软骨、骨样和胚胎间叶组织构成的一种儿童时期的肝脏恶性肿瘤,发病率居小儿原发恶性肿瘤的首位[1-2],其影像学表现具有特征性。现回顾性分析长春市中心医院2014年1月至2016年12月收治并经病理证实的20例HB患儿的临床及影像学资料,报道如下。
1 资料与方法
1.1 一般资料 20例均经临床病理证实,其中男14例,女6例;年龄4个月~10岁,平均(3.2±1.2)岁,其中5岁以下11例。12例以肝大、腹胀、腹部包块进行性增大就诊,6例消瘦、食欲减退、纳差,2例反复发热。实验室检查血清甲胎蛋白(AFP)明显升高18例。
1.2 仪器与方法 20例均行CT平扫+增强扫描。采用GE Lightspeed 64排MSCT,检查前给予水合氯醛0.5 mL/kg体质量口服或灌肠镇静后行腹部扫描,扫描范围为膈顶至双肾下极。扫描参数:80~120 kV,100 mAs,螺距1.0,层厚、层距均为5mm。增强扫描采用高压注射器经肘静脉注射碘海醇(300 mgI/mL)剂量2 mL/kg体质量,流率1.0~2.0 mL/s。16例行MRI检查:采用GE 1.5 T MRI扫描仪,体线圈,常规SE序列T1WI、FSE序列T2WI行轴位、冠状位及矢状位扫描。增强扫描对比剂采用Gd-DTPA,剂量0.1mmol/kg体质量,流率1.0~2.0 mL/s。行横断面、矢状面及冠状面T1WI扫描。
2 结果
2.1 手术及病理结果 本组20例,肿块大小4.5cm×6.2cm~14.6cm×8.4cm。位于肝右叶14例,左叶4例,2例同时侵犯左右叶。11例行肿瘤全切术,5例行肝叶切除术,4例行穿刺活检术。病理证实10例为胚胎型,瘤细胞小于正常肝组织、呈类圆形,胞浆少;6例为胎儿型,瘤细胞略小于肝组织、呈索条状及梁状,间质血窦丰富;4例为混合型,混合成分内见骨样组织及出血坏死。
2.2 CT表现 平扫示类圆形肿块12例,分叶状肿块8例(图1a),边界清晰。肿块密度不均匀,瘤体内部可见裂隙样更低密度,周围肝组织、肝动脉、门静脉及下腔静脉受压移位。8例肿瘤内部伴斑片状或点线状钙化,5例伴液化坏死,2例伴出血;增强扫描动脉期肿瘤呈结节样或网格状线型强化(图1b),整体强化程度低于周围肝实质;门脉期及延迟期由于正常肝实质的持续强化,肿瘤表现为低密度(图1c,1d),钙化、液化坏死及出血无强化。
2.3 MRI表现 平扫表现为类圆形肿块10例(图2a,2b),分叶状肿块 6 例,T1WI呈等低信号,肿瘤周边可见假包膜,合并出血坏死时表现为杂乱信号,中央伴斑片状、点状高信号或更低信号。T2WI呈高信号,多由肿瘤内部出血、液化、坏死或瘤内扩张的血窦所致,可见条形或弧形分割。增强扫描肿瘤呈不均匀强化,强化程度低于周围肝实质(图2c,2d),3例肿块周围呈晕环征强化,出血、液化坏死区无强化。
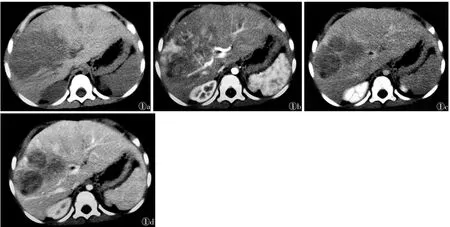
图1 男,4岁3个月,肝母细胞瘤(HB) 图1a CT平扫示肝右叶分叶状低密度占位性病变,病灶内部密度欠均匀 图1b CT增强扫描动脉期,病灶呈片状不均匀强化,其内可见迂曲走行的供血血管影 图1c,1d 分别为CT增强扫描门脉期及延迟期,病灶强化程度始终低于周围正常肝实质,呈较低密度影,其内部见小片状坏死无强化
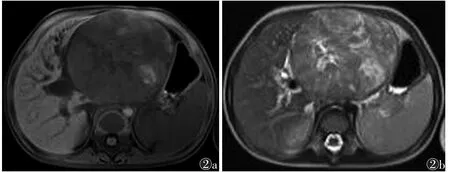
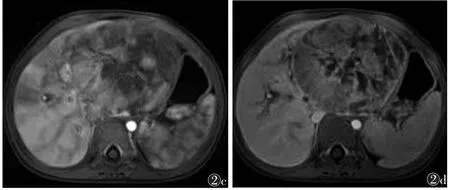
图2 女,2岁5个月,HB 图2a T1WI示肝左叶类圆形病灶呈低信号 图2b T2WI呈高信号为主的混杂信号 图2c T1WI增强扫描动脉期肿块明显不均匀强化,内部坏死无强化 图2d T1增强扫描延迟期肿块强化程度仍低于周围正常肝实质
3 讨论
3.1 病理及临床表现 HB是一种原发于肝脏的恶性胚胎源性上皮组织肿瘤,在儿童原发性恶性肿瘤中占50%~60%,好发于5岁以下儿童,尤以3岁以下最常见[3-4],本组11例年龄小于5岁,与报道相符。有学者[5]提出,出生后6周内发现的肝脏肿瘤,其在胎儿时期就早已发生并存在。目前HB的发病原因尚不明确,多认为与家族性腺瘤样息肉症、Li-Fraumeni综合征、18-三体综合征和胎儿酒精综合征等有关[6]。肿块多位于上腹部,呈进行性增大,早期可表现为贫血、腹痛、腹胀、消瘦、反复低热等症状。肝功能可正常,且无皮肤及巩膜黄染的出现,但AFP明显升高[7]。临床上将AFP作为HB的重要肿瘤学标记物,用于该病的诊断,评价手术效果和预测复发[6]。本组18例AFP明显升高。
3.2 CT及MRI诊断 HB多表现为单一肿块,少数为多结节,弥漫性病变极少发现。CT及MRI检查可对HB病变进行准确定位,并可确定肿瘤密度、性质、血供及对周围组织的侵犯程度。CT平扫时肿块多呈等低或混杂密度,边界清晰或模糊,具有“十多、一低、一少”的特点[8]。“十多”是指肿块多位于肝右叶,多为单发,多为外生性生长,多具有假包膜,多伴出血、钙化、坏死及囊性变,多发生于男性,以混合型多见。“一低”是指CT平扫或增强扫描时,肿块密度始终低于肝实质。本组表现为类圆形或分叶状互融合肿块,具有完整包膜;增强扫描动脉期肿块呈多个结节状或片状不均匀强化,与正常肝组织有明显界限,2例表现为网格状强化,考虑与肿瘤内血窦有丰富的胶原纤维分隔及静脉参与有关[9];门脉期肿块呈低密度,液化坏死区无明显强化。“一少”即本病肝硬化少见,病灶周边多为正常肝组织,病灶可挤压周围邻近脏器,但很少侵犯大血管。HB瘤体多伴钙化,文献[10]报道,混合型肿瘤总钙化率为38%~50%,影像学检查有骨样组织钙化可提示混合型,本组8例(40%)肿瘤内部伴斑片状或点线状钙化,病理证实4例为混合型。MRI平扫示肿块为圆形或分叶状,T1WI呈低等信号,肿块较大合并出血坏死时可呈混杂信号,中央夹杂斑片状或点状高信号或更低信号,周边可见假包膜结构;T2WI呈等高信号,瘤体内可见数个细小囊状高信号,周边有石榴样改变的低或等信号间隔,可由瘤内坏死、液化、出血或瘤内扩张的血窦引起,纤维瘢痕呈长T1短T2信号。增强扫描肿瘤内部呈不均匀性强化,液化坏死区无强化,部分病灶周边呈晕环征强化,消除迅速,需与肝血管相鉴别,后者强化时间长,随弛豫时间的延长,呈逐渐增强的灯泡征表现。另一共同特点为肿瘤以外肝实质完全正常,而瘤周尚可见绕行的肝血管影,主要为肝静脉和门静脉,多受压移位、管腔狭窄至闭塞,相邻器官受压变形[11]。
3.3 鉴别诊断 HB需与以下疾病相鉴别[12-13]:①肝细胞癌,原发性肝细胞癌多发生于成年人,多具有肝硬化病史,而HB以婴幼儿多见;肝细胞癌多无包膜,CT及MRI上肿块边界较模糊,形态不规则,易向远处转移,而HB多有假包膜,肿块边界光滑,呈实性或分叶状。②肝血管内皮细胞瘤,小儿肝血管内皮细胞瘤多无钙化,患儿多伴充血性神经衰竭,而HB瘤体内多有钙化。③肝脏横纹肌肉瘤,其AFP值多不升高,极少伴出血钙化,多发生于5岁以上,而HB的AFP值多升高,出血及钙化多见,且多发生于3岁以下。④肝脏间质错构瘤,其AFP值多无升高,CT及MRI表现为多房性囊性低密度肿块,增强扫描间隔部分可强化,而HB表现为肝内类圆形或分叶状实性及混杂密度包块,增强扫描呈不均匀性强化。
综上所述,CT及MRI诊断HB具有一定特征性,且MRI对患儿无电离辐射,具有更高的分辨力,对肿瘤包膜的显示明显优于CT,但其扫描时间长,检查费用较高,对患儿的镇静要求更高,两者结合,可为HB的诊断提供可靠的影像学依据。
