循证护理与预见性护理在行冠状动脉旁路移植术患者中的应用
2018-05-11卫美蓉南远玲
卫美蓉,南远玲
(1.西京学院 医学院,陕西 西安 710123;2.西安高新医院 心外科,陕西 西安 710075)
循证护理(evidence-based nursing,EBN)作为一门新兴的学科于20世纪90年代伴随循证医学的发展而产生[1],是指护理人员将科学研究结论、临床经验及患者愿望三者审慎、明智地应用于护理计划的制定和实施过程中,并以此作为临床决策的理论依据来指导护理活动。循证护理还可以称为循证实践(evidence-based practice,EBP),其作为一种科学的护理理念和工作方法,关键在于一切护理计划的制定都是以解决临床实际问题做为首要出发点,深受众多护理人员的重视[2]。然而,预见性护理则是护士在护理患者的过程中,针对患者存在的一些可预见的护理问题,依据自己掌握的该疾病相关的护理知识和自身总结的护理技巧,做出一些预见性的见解和准备工作,防止不利情况的发生[3]。近年来,随着人们生活方式的改变及老龄化程度的加剧,冠状动脉硬化性心脏病(简称冠心病)的发病率也呈逐年上升的趋势。目前,冠状动脉旁路移植术(coronary artery bypass graft,CABG)作为一种治疗冠心病的重要手段,对冠心病患者恢复具有显著的近、远期疗效。但由于受疾病本身影响,该手术风险大且难度高,术后患者机体耐受性差、并发症多,住院时间长。患者术后生活质量改善的情况受到诸多因素的影响[4]。如何通过规范护理操作,做好术前准备及手中配合,降低手术并发症的发生,从而提高手术室人员的护理水平,已成为手术护理人员关注的重点。而且手术室护理人员已经认识到传统的护理手段基本上停留在约定俗成的习惯与经验阶段,妨碍了以科研结论为依据指导护理决策的护理行为模式的开展。鉴于此,西安高新医院心外科手术室在2015-2017年将循证护理应用于行冠状动脉搭桥手术患者的护理服务中,以明确在临床护理实践中此护理模式的优势,结果如下。
1 对象与方法
1.1 研究对象 2015年1月至2017年10月,便利抽样法选择在西安高新医院手术室行心脏外科冠状动脉旁路移植术的患者113例为研究对象。其中男58例、女55例;年龄47~79岁,平均(61.8±2.7)岁。手术方式均为经胸骨正中切口,患者于全身麻醉体外循环下行CABG,材料均选择左乳内动脉、桡动脉或者大隐静脉。所有患者中急性心肌梗死者45例、陈旧性心肌梗死伴不稳定型心绞痛者33例、不稳定性心绞痛者35例。所有患者的病程在1个月至15年,其中病程在1年以内26例、1~5年30例、5年以上57例,平均病程为(36±8.6)个月。术前心功能Ⅱ级的62例、Ⅲ级的51例;其中合并有高血压病41例、合并糖尿病32例、合并慢性支气管炎21例、合并脑卒中18例、合并心原性休克1例、全部患者均为高血脂。术中麻醉时间为(300±30)min,手术时间为(350±30)min,灌注时间为(120±20)min。
按手术先后将患者分为对照组(n=55)和观察组(n=58)。两组患者在性别、年龄以及病情变化、麻醉时间、灌注时间等方面的差异均无统计学意义(均P>0.05)。所有患者均签署知情同意书并自愿参与本次实验,同时上报院伦理委员会并得到批准后实施。
1.2 方法
1.2.1 对照组 给予术前、后探视、术中病症监测等心外科手术常规护理结合预见性护理。手术前1 d巡回护士前往病房向患者及家属进行自我介绍并使其明确本次访视目的。如询问患者年龄、家庭等一般情况,了解并发症、术前准备、手术方式、麻醉方式、手术风险等基本情况。根据自身经验结合患者特殊情况预测术中可能出现的各种突发情况,备好一切应对风险的设备及物品,并告知患者一切手术注意事项,科学宣教让其做好心理准备。对患者进行心理疏导缓解其紧张恐惧心理,并耐心解答患者及其家属的疑问,构建健康和谐的护患关系。
1.2.2 观察组 将手术室常规与循证护理有机结合。首先,由资深年长且经验丰富的护士长担任组长,并成立心外科循证护理小组(包括心外科手术室护士、心外科ICU护士及心外科病房护士)。护理小组定期对本组人员进行规范化培训,使其熟练掌握循证护理方法,明确其临床应用价值,并将其应用于观察组患者的术中护理和术后ICU护理中。组员利用图书馆及中文、外文医学数据库资源查阅相关文献及研究结论,并以此作为实施护理的理论依据。在护理过程中,护理人员在自身临床护理经验的基础上结合患者病情,发现一切可能存在的循证护理问题。然后再根据可能存在的循证护理问题,检索相关文献资料,查找循证依据及循证护理措施。最后组员经仔细分析、综合评价结合应用现代科技手段检测其方法的真实性与临床适用性的结果,最终制定出切实可行、有证可依的护理措施。本研究将循证护理应用到本组患者的术中及术后多方面护理工作中,包括心理、压疮、管线管理及术后常见并发症,如术后出血、伤口的渗出和感染、心包填塞、低心排血量综合征、心律失常、呼吸系统并发症、脑血管意外、围术期的心肌梗死等。
1.2.2.1 压疮的护理 循证护理问题及依据:压疮由于局部身体组织长时间受压引起血液循环障碍所致。CABG术中常规应用体外循环技术过程中降温、升温引起温差波动明显,且手术时间较长。手术环境温度要求较高,为26℃以上,且术后取血管一侧下肢制动,加上患者多具有高龄、肥胖等因素,因此成为压疮发生的高危人群。身体局部皮肤的压力、摩擦力、剪切力、潮湿、手术时间、异常体温等因素都与压疮的发生密切相关[5]。研究[6]表明,压力约70 mmHg(1 mmHg=0.133 kPa)且持续2 h及以上,可导致细胞发生不可逆的变性,加之潮湿因素,患者压疮的发生风险会显著增加。当患者采取常规心脏手术体位时,身体关键的受力点为枕部、足跟部、骶尾部。由于术中采取全身麻醉方式使全身肌肉松弛,体温过高或过低均可严重损害机体免疫功能,皮肤抵抗力降低。而且术中复温时皮肤温度升高,又可增加组织耗氧量及代谢[7],进一步加大压疮发生的危险护理干预:采用可控变温水毯来调节术中人体的温度及压力。患者入室后,于操作前可先取侧卧位;平卧时骶尾部加垫3块棉垫并贴康惠尔防压疮贴来做好局部皮肤保护;摆好心脏常规手术体位后,于腰部、骶尾部加垫小软垫,并整理手术床单元以减小摩擦力;枕部加垫头圈棉垫;腘窝及足跟部置软垫;消毒液消毒皮肤不可过湿,室内温湿度适宜。取血管侧下肢用弹力绷带包扎且松紧适宜,并抬高患肢15°~30°,每次持续20~30 min,以促进静脉回流减轻肿胀。定时观察包扎固定侧肢体足背动脉搏动情况、趾端颜色、毛细血管充盈情况、温度及伤口渗血情况。24 h后可拆除绷带,并每天换药1次,保持切口清洁,预防伤口感染。
1.2.2.2 心理护理 循证问题与依据:经过术前访视,患者对自己的手术及麻醉方式、手术风险等情况有所了解且有一定心理准备,但陌生的手术室环境仍会使其心理恐惧、紧张、忧虑[8]。如担心手术是否顺利,担心手术效果是否理想等。心脏手术患者都存在不同程度心功能受损,紧张、恐惧、焦虑等情绪会引起血压升高、心率加快,并直接影响麻醉的正常进行,从而影响手术顺利进行及手术效果。有研究[9]表明,极大的情绪波动可引起术中术后出血量大、创口愈合慢、诱发心力衰竭,从而影响麻醉顺利进行等。护理干预:患者进入手术室后,护士再次介绍环境、麻醉及手术方法,尽量减少使用专业术语与其交谈,拉近护患距离减轻患者的心理压力;使用温和语气在各项操作前向患者解释其大致步骤、目的,并征得患者同意;加强护患沟通,解释其操作的必要性与安全性并耐心解答患者的疑问,建立信任感[10]。
1.2.2.3 管线的护理 循证问题与依据:CABG患者术中会有多条管道或线路,如常规留置外周静脉2路、深静脉1~2路、桡动脉1路;气管内插管、肛温管、鼻咽温管、导尿管、心电监护电极、指脉氧、电刀负极板连线等。由于手术的特殊性,手术铺单后,各管线均超出了护理人员的视线。若不严密监护和管理会引起术中管线脱落或堵塞,严重影响麻醉及手术的顺利进行。例如:管道堵塞会阻碍各种药物、液体、血制品的输入,也会影响各种血流动力学指标的监测,如动态血压;管线脱落可引起术中血制品、药物的大量流失等。护理干预:给患者安置手术体位前需先将各静、动脉管路理顺并妥善固定。可在两路静脉留置针处用3M透明贴固定,并在其上下分别用10 cm的3M真丝胶布加固;仔细检查三通、延长管的连接处并拧紧;利用合适的棉垫隔离并固定留置针卡扣处,防止其扭曲、受压;体位安置妥后再次将肛温管、鼻咽温管、负极板连线尿管、监护电极线等固定稳妥。同时,理顺管线并用治疗巾保护受压部位皮肤;进行手术皮肤消毒前常规检查两路外周静脉,评价其是否通畅,随后调节合适滴数。
1.2.2.4 低体温与角膜炎 循证问题与依据:全身麻醉术后,患者最易发生的并发症为角膜干燥或擦伤、低体温。由于患者的条件反射与自我保护在全身麻醉的情况下受到严重抑制,从而导致部分患者双眼不能完全闭合而出现角膜干燥、擦伤等问题;而引起手术患者术后出现低体温症状的因素包括麻醉、环境、皮肤暴露等。护理干预:手术开始前,可将红霉素眼膏涂抹于患者眼睑部并贴上透明贴使其被动闭合,从而预防角膜炎的发生;利用变温水毯及对手术间温、湿度的及时调控等方式,来预防低体温的发生。
1.2.2.5 术后出血和心包填塞 循证问题与依据:患者术后出现引流管不畅、引流液突然减少,同时患者存在低心排症状,如心率增快、烦躁、低血压、中心静脉压高、少尿、四肢湿冷等,应高度怀疑可能出现心包填塞。医护人员应尽快配合超声检查,再次开胸探查止血等处理措施。常见术后出血原因有:(1)术中止血不彻底、不仔细,而术中因控制性降压未发现出血,术后一旦血压升高则出现出血;(2)体外循环导致的术后凝血异常;(3)肝素及鱼精蛋白用量不当;(4)长时间低温;(5)术前未停用阿司匹林等抗凝剂;(6)输入大量库存血;(7)患者肝功能差合成凝血因子功能降低[11]。护理干预:设专人护理,严密监测患者的意识、瞳孔、呼吸、脉搏、心率、血压、尿量等指标变化,维持血流动力学的稳定并详细记录出入量。一旦出现心包填塞,立即采取半坐卧位或休克卧位并高流量氧气吸入,同时止痛、升压。做好开胸探查术术前准备,随时准备配合医生行开胸探查止血术。
1.2.2.6 低心排综合征 循证问题与依据:术后患者存在失血等体液重新分布的因素,加之使用利尿剂,均易导致低心排出量综合征的发生。其原因可能与患者术前心功能差、心脏扩大、心肌受损供血不足、围术期心肌梗死、室壁瘤切除引起心肌顺应性差等因素相关。研究[12]表明,严密监测血流动力学指标有助于患者术后恢复,降低病死率和并发症的发生,同时也明显缩短了患者住院时间。护理干预:监测心率、血压及中心静脉压并15 min记录一次;尿量、心包、胸腔引流量1 h评估一次,并根据此评估结果来调整血管活性药物的用量。遵医嘱应用正性肌力药、扩血管药以增加心脏收缩力,并及时补充血容量,必要时可行主动脉球囊反搏术。预防心律失常可减少低氧血症的发生,同时也是预防低心排综合征的关键[13]。
1.2.2.7 心律失常 循证问题与依据:手术时间长,高龄患者、并发症多等多种因素,均可导致患者术中及术后发生酸中毒、电解质紊乱、容量不足或低氧血症等,而这些都是诱发心律失常的主要原因[14]。护理干预:尽可能缩短体外循环转机时间。适当应用血管活性药物做好心肌保护,以减少心肌做功和降低左房压从而达到保护心功能的目的。患者入ICU后应立即连接心电监护仪并观察,心率最好控制在60~80次/min为宜。术后持续吸氧并严格记录出入量,维持酸碱及水电解质平衡,并结合患者尿量、血钾浓度来确定补液、补钾的剂量、浓度和速度。
1.2.2.8 脑血管意外 循证问题与依据:局部的缺血或出血均可引起脑血管意外的发生,其临床表现多样。如突发面瘫、轻偏瘫或偏瘫、偏身感觉及视觉障碍、失语或运动失调等。大面积颅内血管栓塞或严重的颅内出血常表现为术后无反应或不能苏醒、瞳孔固定放大、不规律呼吸、心动过缓引起高血压等。护理干预:术前对易发生脑血管意外的高危患者进行中枢神经系统评估,如意识、视觉、运动感觉功能、语言,并记录结果与术后相对比。术后应经常对患者神经系统进行评估,以便及时发现问题并处理。改善预后的关键环节是早期实施有效治疗。遵医嘱给予脱水利尿,从而减轻或预防脑水肿,使脑循环得到及时改善;利用冰袋、冰帽、冰毯等物理降温方式来降低脑细胞代谢,从而降低脑部耗氧量;针对抽搐及脑缺氧症状,必要时可使用镇静解痉药、激素、脑功能恢复药等。
1.2.9 围术期心肌梗死及呼吸系统并发症 循证问题与依据:心率、心肌收缩力、心室壁张力和心肌温度等因素均直接影响心肌耗氧量,诱发心肌缺血。如儿茶酚胺的释放可提高心肌收缩力,从而增加心肌对氧的需求;高血压可使处于收缩期心脏的左心室心室壁张力增高,从而使心肌耗氧量增加;左心房压力升高可通过增加左心室容积从而改变心室壁张力,最终也可使心肌耗氧量增加。因此,我们可依据以上致病因素来改善、预防心肌缺血的发生。研究[15]表明,血压正常的情况下,血红蛋白100~120 g/L,左房压<14 mmHg,最适合心肌进行氧运输。此外,多数冠心病患者都伴有慢性阻塞性肺疾病且有吸烟习惯。此类患者肺功能通常处于代偿阶段,所以肺部感染的发生率极高,而心功能不全和手术创伤更会增加肺部感染的发生。这些因素均是导致老年患者在术后发生肺部感染、肺不张、低氧血症、呼吸功能不全、肺交换功能减退等症状的主要原因[16]。护理干预:对于围术期心肌梗死,术前要保证患者有充足的睡眠与休息,必要时可遵医嘱给予一定的镇静药物。心绞痛反复发作者应该采取持续吸氧,严格卧床,少量多餐,保持大小便通畅。对于稳定型心绞痛者,可规律服抗心绞痛药物来预防发作,缓解疼痛。对于术后的患者应该持续心电监护及吸氧,适当药物止痛。对于呼吸系统并发症,带管患者的护理重点为做好呼吸道的护理。术后6 h内,每1~2 h测一次血气分析直到病情趋近平稳后,改为每4~6 h进行一次血气分析。同时,根据血气分析结果进行调节呼吸机的相关参数,以维持电解质的酸碱平衡。比如按照患者的体质量、病情、年龄和血气分析结果调整潮气量,减少缺氧的发生。适当使用化痰药物预防气管插管患者痰液的聚积,每2~3 h给患者进行气管内吸痰以及翻身拍背等护理措施来促进咳痰排痰,从而减少因分泌物沉积而引发感染。每隔30 min听患者肺部呼吸音并比较两侧呼吸音,记录参数。指导患者正确的反复用力吹气球,从而达到膨胀肺叶、改善呼吸的目的。
1.3 观察指标 比较两组患者术中及术后常见护理并发症的发生情况。对每个患者进行常规问诊收集资料,利用自拟调查问卷表来调查两组患者对护理工作的满意度。主要内容包括健康教育、护理流程、专业技术、仪表行为、服务态度及语言沟通等,分值为0~100分。满意度可分为3个维度,90分以上为满意,60分~90分为较满意;60分以下为不满意。

2 结果
观察组与对照组在部分并发症的发生率上的差异无统计学意义(P>0.05),如压疮、低体温、角膜炎、管线脱落、低心排综合征;但在呼吸系统并发症、心包填塞、心律失常、脑血管意外、围术期心肌梗死等发生率上,观察组明显低于对照组,差异有统计学意义(P<0.05),见表1。
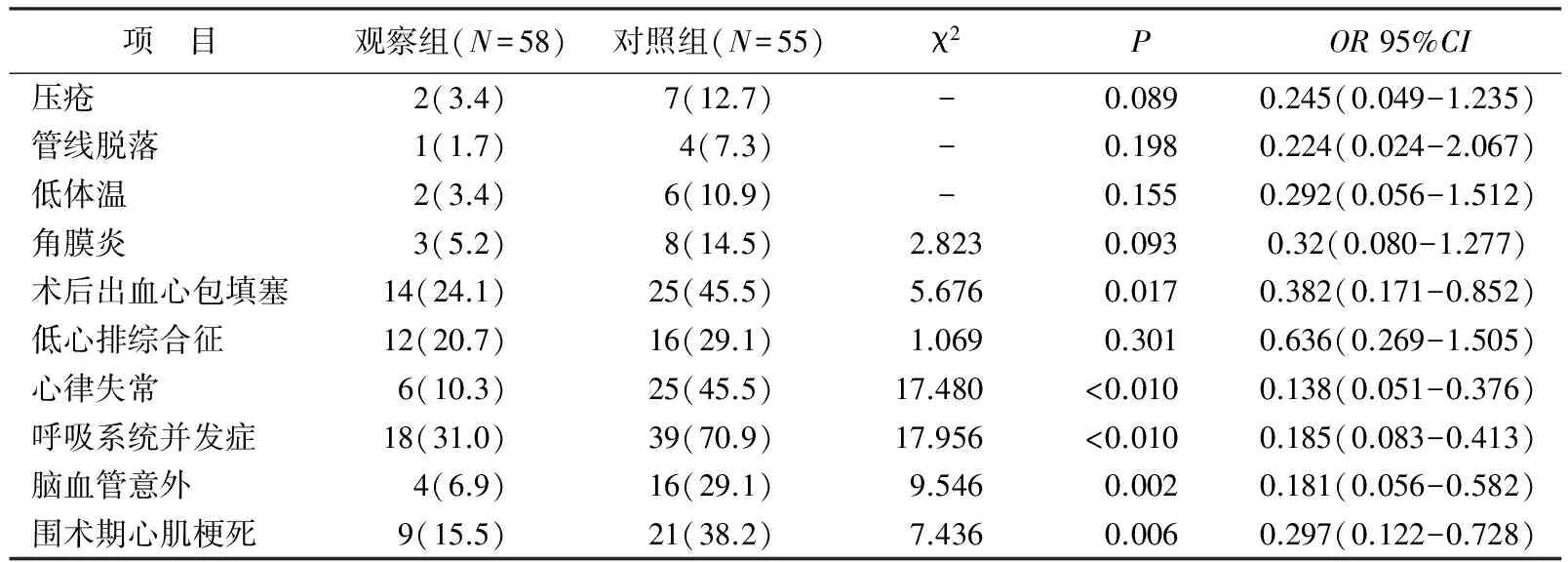
表1 两组患者管线脱落及并发症的发生情况比较[n(%)]
观察组共58例患者,其中满意、较满意、不满意分别为45、11、2例;对照组共55例患者,其中满意、较满意、不满意分别为30、20、5例。观察组患者的满意度明显高于对照组,差异有统计学意义(P=0.032)。
3 讨论
3.1 循证护理与预见性护理各自的优点 循证护理是以解决临床实际问题为宗旨,从而制定护理措施的一种护理模式,其主要通过观察疾病的临床表现,采用正确的针对性循证护理措施,进而指导临床护理实践。循证护理的实施将以往的护理工作从主要依靠护理人员工作经验和直觉的护理活动转变为一种有证可循的科学护理方法。护理人员能迅速专业的评价患者的需求,从而科学地进行临床决策。然而预见性护理则是护理人员依据其对于疾病掌控的熟练程度以及护理技巧,预测本病可能出现的病情变化进行预防性护理,从而及时有序地解决护理过程中的问题,提高了患者的治愈率。
3.2 循证护理与预见性护理应用效果分析 本研究结果表明,观察组与对照组患者术后对护理工作的满意度差异有统计学意义(P=0.032),观察组患者的满意度较高;且术后出血、心包填塞、心律失常、呼吸系统并发症、脑血管意外、围术期心肌梗死等发生率上,观察组明显低于对照组,差异亦有统计学意义(P<0.05);但在其他并发症的发生情况上两组差异无统计学意义(P>0.05),如压疮、角膜炎、低体温、管线脱落、低心排综合征等。分析其原因,可能是由于对照组实施预见性护理更易受到护理人员临床经验的影响。有研究[17]表明,护理人员经验的差距与不同学历、工作年限、工作环境等因素均有关。如果护理人员资历、经验较浅,不能对某些并发症及病情变化进行充分预测,将不能主动实施预防性护理,从而影响护理效果。循证护理以疾病以往的临床研究结论作为理论基础,更注重将患者和护理人员的实际情况相结合,包括护理人员的临床经验和护理技能水平[18]。其所有护理措施均需建立在临床经验、护理人员临床实践及患者的实际情况和需求的基础之上[19],是将研究结果和临床知识、临床经验、患者实际情况、患者需求相结合,更注重知识和经验在实践中的具体应用[20]。因此,与预见性护理相比,更注重临床护理的可行性及有证可依、能指导护理人员迅速专业地判断患者的需求、能更准确的进行个性化的临床决策。
3.3 应用循证护理与预见性护理的必要性,二者相补充 近年来,预见性护理和循证护理已经越来越受到护理学界的重视,并且已经成为护理专业发展的必然趋势[21]。然而两种护理方式逐渐被应用于护理实践工作中,但到底哪一种方法更加具有优越性目前还没有相关的报道。有研究[22-23]显示,将预见性护理应用于临床实践中,不但可使护理工作变得更加系统化、主动性、责任化,还可提高患者的治疗和护理效果。然而,预见性护理没有较确凿的理论依据,其实施受护理人员经验的限制较大。而循证护理以经典的循证护理为导向,护理人员以当前所取得的证据为依据,慎重、准确、明智地作出决策。在满足患者的价值取向和愿望的前提下,结合自身专业技能和临床经验制定出行之有效的人性化护理决策。由此可见,循证护理并不是死板教条的使用证据,其实施需要谨慎、准确、明智地将患者疾病的特点、循证依据、自身经验等三者进行完美结合。循证依据在证据与实践之间发挥桥梁作用,但其本身并不是唯一的决策证据。如何在临床实践中科学的运用证据,严重影响着个体护理决策和医疗卫生体系决策。总之,循证护理多是有的放矢,更注重临床护理的可行性和科学性,能迅速专业的判断患者的需求,进行临床决策;而预见性护理则更侧重防患于未然[24]。也有研究[25]表明,两种护理方法联合可显著提高手术室护理质量及患者的满意度。
本实验两组中并非所有患者均对护理服务及护理效果非常满意。因此,护理人员在临床实践中应该积极将预见性护理和循证护理科学相结合,并根据需要配合其他护理实践模式,使临床护理活动更具有科学性。同时提高护理人员的主观能动性,推进护理理论的发展,提高整体护理水平,为患者提供最优质、最科学的整体护理。
【 参考文献 】
[1] Chiu Y W,Weng Y H,Lo H L,et al.Comparison of evidence-based practice between physicians and nurses:A national survey of regional hospitals in Taiwan[J].J Continuing Educ Health Professions,2010,30(2):132-138.
[2] 邵红艳,林兴凤.循证护理在机械通气患者控制呼吸机相关性肺炎中的应用[J].中华护理杂志,2010,45(9):797-798.
[3] 汤艳.上消化道出血患者的心理及临床护理[J].中国伤残医学,2008,16(3):140-141.
[4] Yazdani-Bakhsh R,Javanbakht M,Sadeghi M,et al.Comparison of health-related quality of life after percutaneous coronary intervention and coronary artery bypass surgery[J].ARYA Atheroscler,2016,12(3):124-131.
[5] Yucel A,Kan Y,Yesilada E,et al.Effect of St.John’s wort (Hypericum perforatum) oily extract for the care and treatment of pressure sores:A case report[J].J Ethnopharmacol,2017(196):236-241.
[6] 赵丽燕,刘雄涛,李小英,等.循证护理在手术室优质护理服务中的应用[J].当代护士,2012(10):80.
[7] 肖玲.骨科患者容易发生压疮的原因及护理对策[J].西南军医,2010,12(6):1225.
[8] 焦健.老年患者行腹腔镜直肠癌根治术的心理问题及循证护理[J].腹腔镜外科杂志,2010,15(1):68-72.
[9] 吴铮铮,马懿,沈毅,等.循证护理对急诊创伤患者围术期的心理干预[J].现代医药卫生,2012,28(22):3478-3479.
[10]王燕,丁玲,武素霞.舒适护理干预在手术室护理中的应用与效果评价[J].中国卫生产业,2013,10(6):38.
[11]Liang E C,Rossi J,Gharahbaghian L.Cardiac tamponade after minimally invasive coronary artery bypass graft[J].West J Emerg Med,2011,12(1):116-117.
[12]Kunt A S,Andac M H.Decrease of total antioxidative capacity in developed low cardiac output syndrome[J].Oxid Med Cellular Longev,2012(2012):356301.
[13]Goss F,Brachmann J,Hamm C W,et al.High adherence to therapy and low cardiac mortality and morbidity in patients after acute coronary syndrome systematically managed by office-based cardiologists in Germany:1-year outcomes of the ProAcor Study[J].Vasc Health Risk Manag,2017(13):127-137.
[14]Lloyd E A.Coronary artery bypass surgery in a patient with symptomatic ventricular arrhythmia[J].South African Med J,1984,65(26):1035-1036.
[15]Yao Y,Du J,Cao X,et al.Plasma levels of microRNA-499 provide an early indication of perioperative myocardial infarction in coronary artery bypass graft patients[J].PloS ONE,2014,9(8):e104618.
[16]Daganou M,Dimopoulou I,Michalopoulos N,et al.Respiratory complications after coronary artery bypass surgery with unilateral or bilateral internal mammary artery grafting[J].Chest,1998,113(5):1285-1289.
[17]Stetler C B.Evidence-based nursing:What it is and what it isn’t[J].Nurs Outlook,2001,49(6):286.
[18]Mick J.Call to action:How to implement evidence-based nursing practice[J].Nursing,2017,47(4):36-43.
[19]刘丽颖.上消化道出血患者的临床护理和健康指导[J].中国现代药物应用,2013(7):204-205.
[20]张艳,梅春丽,杨延军等.循证护理在妊娠糖尿病患者中的应用效果[J].解放军护理杂志,2016,33(13):56-58.
[21]陈泳,缪晓云,沈吉梅.心血管病介入治疗术后并发症中的循证护理[J].江苏医药,2010,36(18):2232-2233.
[22]许勤,胡乃中,崔小玲,等.1520例上消化道出血病因和临床特点分析[J].临床消化病杂志,2011,23(1):12-15.
[23]徐昕,王邦茂,邓宝茹,等.肝硬化并上消化道出血急诊胃镜诊治分析[J].中华消化内镜杂志,2011,28(4):220-222.
[24]Liu Q,Zhu H.Application of predictive nursing reduces psychiatric complications in ICU patients after neurosurgery[J].Iran J Public Health,2016,45(4):469-473.
[25]王荣梅,史念珂,赵岳.医护合作情境模拟教学在手术室护理中的应用[J].中华护理杂志,2015,50(3):336-339.
