高分辨率MRI评估直肠癌淋巴结转移情况的临床价值分析
2018-05-10冯凯
冯 凯
(西宁市第二人民医院放射科 青海西宁 810003)
直肠癌是消化系统常见的恶性肿瘤,发病呈年轻化趋势,且发病率逐年增加[1-2]。淋巴结转移是直肠癌进展恶化的重要标志,有研究显示淋巴结转移是影响直肠癌预后的独立危险因素[3],因而准确诊断淋巴结转移对判断预后和指导临床治疗选择具有重要意义。高分辨率MRI较常规MRI提高了影像资料的清晰度,已逐渐在直肠癌术前诊断中推广应用[4]。但有关高分辨率MRI诊断直肠癌淋巴结转移尚无统一标准。本研究回顾性分析本院70例直肠癌患者临床资料,总结高分辨率MRI诊断直肠癌淋巴结转移的应用价值,为临床提供参考,现报告如下。
1 资料与方法
1.1 一般资料 回顾性分析2012年5月至2017年5年本院70例接受直肠癌根治术患者临床病历资料,其中男性43例,女性27例;年龄(45.68±13.35)岁;N0期24例,N1期27例,N2期19例; 分化程度: 高分化32例,中分化27例,低分化11例;手术方式:经腹会阴联合切除术21例,经腹直肠低位前切除术49例。纳入标准:(1)入院均行高分辨率MRI检查,经术前病理活检确诊为直肠癌;(2)入院前均未接受放化疗治疗;(3)病历资料完整。排除标准:(1)既往有盆腔直肠手术病史;(2)有金属吻合器、避孕环等不宜行高分辨率MRI检查者;(3)精神障碍、意识障碍不能配合检查者。
1.2 高分辨率MRI检查
1.2.1 检查方法 检查前1 d行流质饮食,检查当天行清洁灌肠。采用美国GE Medical Systems公司提供的Signa TwinSpeed型核磁共振成像系统,4通道体部相控阵线圈,患者取仰卧位,定位于髂前上棘,依次行矢状位T2加权成像 (T2WI)快速自旋回波序列(FSE)、T2WI冠状位和横轴位FSE扫描,扫描层面分别与肿瘤肠管纵径平行和垂直,再依次行轴位T1加权成像(T1WI)、弥散加权成像(DWI)扫描,所有扫描均定位于矢状位图像。具体扫描参数:横断面T1WI重复时间(TR):480 ms,回波时间(TE):11 ms,横断面T2WI的TR:4500 ms、TE:127 ms。 矢状面T2WI和冠状面T2WI的TR和TE分别为 4500 ms和120 ms, 各扫描方位层厚为3 mm、层间距0.5 mm,视野23 cm×23 cm,矩阵320×256。
1.2.2 图像分析和诊断标准 图像资料由本院影像科2名副主任医师进行分析,分析均采用盲法,对于有疑议的图像资料,以两名医师协商一致意见为准。记录内容包括淋巴结数量、短径、肠周围脂肪信号、边缘情况及表观弥散系数(ADC)。淋巴结N分期标准参照美国癌症联合委员会(AJCC)/国际抗癌联盟(UICC)推荐标准[5]:N0期:无区域淋巴结转移,N1期:1~3枚区域淋巴结转移,N2:4枚以上区域淋巴结转移。
1.3 统计学方法 选用SPSS 19.0统计学软件对数据进行处理。计量资料以()表示,两组间比较行t检验;计数资料以(n)或[n(%)]表示,组间比较行χ2检验;采用Logistic多因素分析各征象判断淋巴结转移的价值;采用受试者工作曲线(ROC)分析,以曲线下面积(AUC)表示;高分辨率MRI诊断结果一致性采用Kappa检验,以Kappa值≥0.8为一致性满意。以P<0.05为差异有统计学意义。
2 结 果
2.1 高分辨率MRI诊断淋巴结转移与手术病理一致性比较 高分辨率MRI诊断N0期23例,N1期28例,N2期19例,与手术病理结果比较,具有较高的一致性(Kappa=0.892,P=0.000)。 见表1。
2.2 不同性质淋巴结高分辨率MRI征象比较 手术病理发现143枚转移淋巴结,51枚未转移淋巴结。转移淋巴结高分辨率MRI征象中边缘模糊率和肠周围脂肪信号不均匀率高于淋巴结未转移者,短径长于淋巴结未转移者,差异均有统计学意义 (均P<0.05)。 见表2、图1及图2。
2.3 高分辨率MRI各征象多因素分析 将高分辨率MRI征象赋值:边缘(模糊 =0,光滑 =1)、肠周围脂肪信号(不均匀 =0,均匀 =1),将短径直接代入,纳入Logistic多因素分析模型,结果显示高分辨率MRI边缘形态、短径及肠周围脂肪信号征象对判断淋巴结性质有独立诊断价值(均P<0.05)。见表3。2.4 高分辨率MRI征象诊断淋巴结性质的价值分析经ROC分析显示边缘形态诊断淋巴结性质的AUC为0.873(β =0.051,95%CI=0.774~0.973,P=0.000),此时敏感度为0.913,特异度为0.833。淋巴结短径诊断淋巴结性质的AUC为0.758(β=0.059,95%CI=0.643~0.873,P=0.000),最佳截断值为 5.07 mm,此时敏感度为0.674,特异度为0.792。肠周围脂肪信号诊断淋巴结性质的AUC为0.800(β=0.062,95%CI=0.679~0.921,P=0.000),敏感度为0.891,特异度为
0.708。 见图3至图5。

表1 高分辨率MRI诊断结果与手术病理结果比较(n)
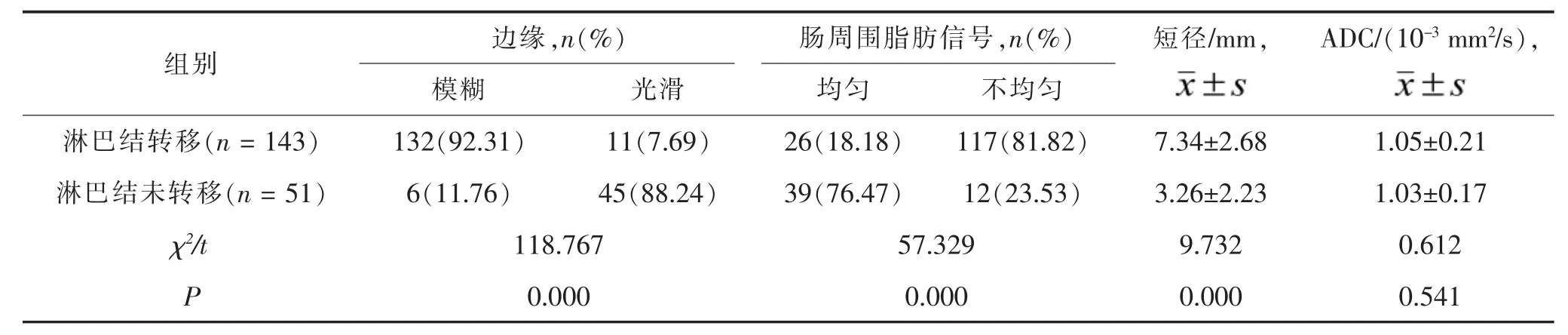
表2 不同性质淋巴结高分辨率MRI征象比较
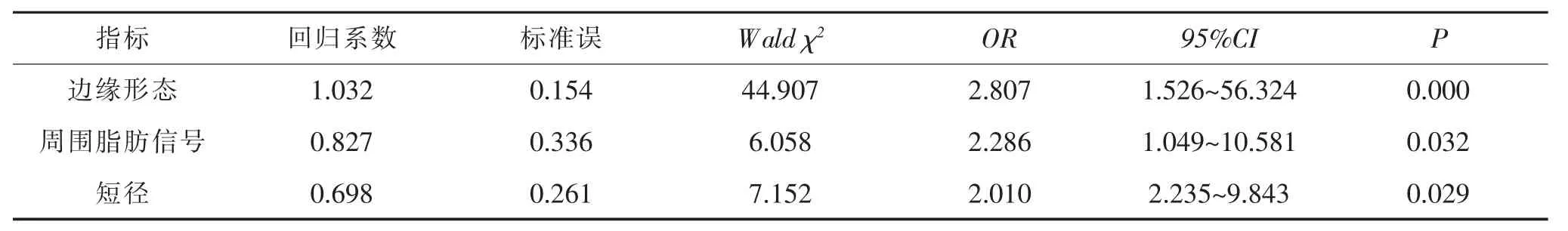
表3 高分辨率MRI征象多因素分析
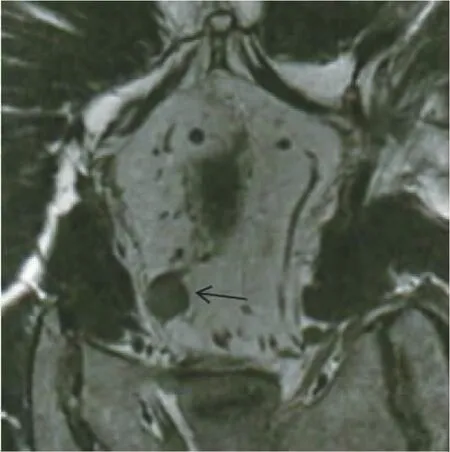
图1 T2加权像见边界模糊、信号不均匀
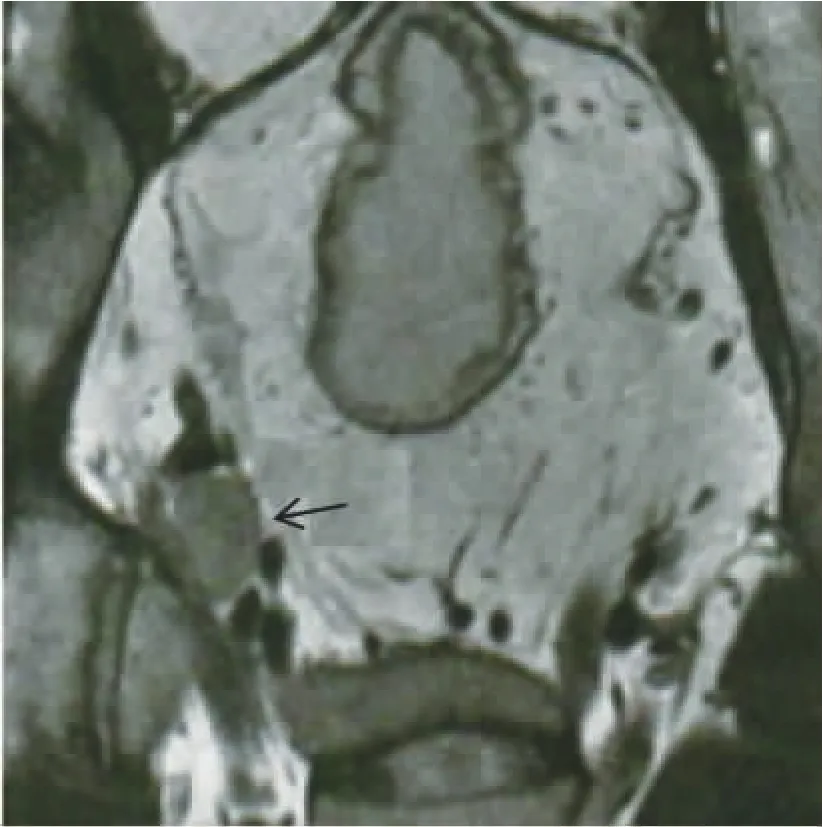
图2 T2加权像见边界清晰、信号不均匀
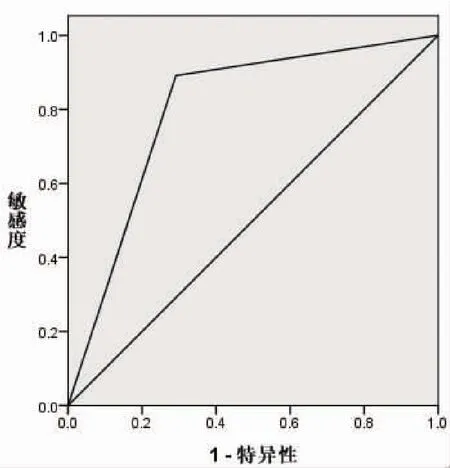
图3 边缘形态诊断淋巴结性质的ROC分析
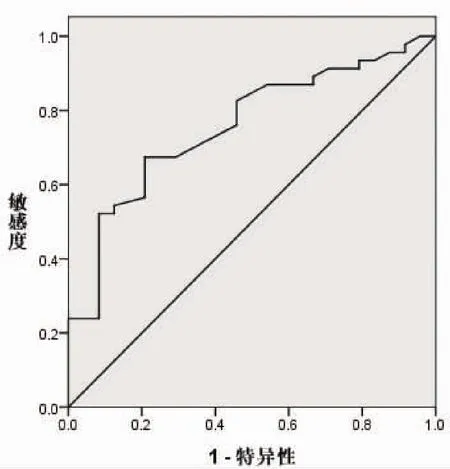
图4 淋巴结短径诊断淋巴结性质的ROC分析
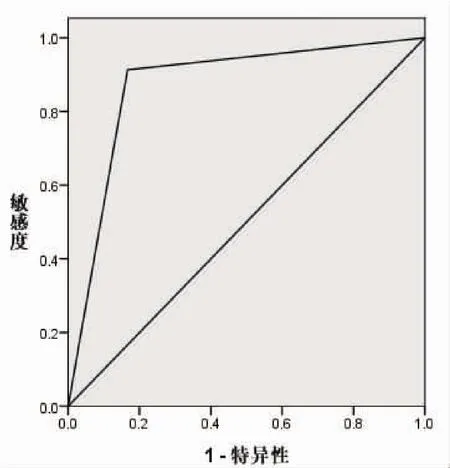
图5 周围脂肪信号诊断淋巴结性质的ROC分析
3 讨 论
直肠癌淋巴结转移是影响患者生存和复发的独立因素,也是决定患者治疗方案的重要参考指标[6],但术前淋巴结转移仍是目前影像诊断的难点。MRI具有多角度、多方位及多参数成像特点,有良好的组织分辨能力,已在直肠癌术前淋巴结转移诊断中广泛开展。但常规MRI对短径小于3 mm的微转移淋巴结显示欠清[7],可能造成漏诊。另外,肿瘤附近直肠系膜内常发生淋巴结反应性增大[8],常规MRI对此较难鉴别,可能造成误诊,目前对MRI诊断直肠癌淋巴结性质的标准尚存争议,因此,如何提高术前直肠癌淋巴结转移诊断的准确性成为临床研究热点之一。
本研究采用3.0T高分辨率MRI,不仅能清晰显示肿瘤和直肠肠壁各层结构的关系,还可清晰显示直肠固有筋膜周围组织结构和短径小于3 mm的小淋巴结,这对判断淋巴结形态和信号特征有积极作用。本研究对比分析不同淋巴结性质患者高分辨率MRI影像特点,发现淋巴结边缘形态、短径及肠周围脂肪信号存在显著差异,这与戴鑫等[9]报道一致,进一步分析发现高分辨率MRI边缘形态、短径及肠周围脂肪信号等征象对判断淋巴结性质具有独立应用价值。边缘形态是目前临床常用的诊断淋巴结性质的MRI征象标准,但仍只能获得中等的一致性[10],既往对淋巴结短径的研究较多,但缺乏统一标准[11-12],本研究显示最佳截断值为5.07 mm,但也有学者指出淋巴结短径增大可能因炎症等其他非肿瘤因素引起[13],缺乏特异性。另外,本研究还显示肠周围脂肪信号对判断淋巴结转移的AUC达0.800,提示肠周围脂肪信号对判断淋巴结性质具有较高的准确性,这可能与肠周围血管淋巴组织受肿瘤浸润影响,发生纤维增生等病理变化有关[14],导致信号混杂不均所致,故推测其可作为诊断淋巴结转移性质的依据之一。本研究结果提示淋巴结形态、短径及肠周围脂肪信号联合诊断可能有助于术前淋巴结性质判断,但本研究样本量少,也有报道认为依据形态学特征的诊断结果最大短径分布范围存在交叠现象[15],可能影响诊断的准确性,因而本研究结果仍有待大样本验证。
综上所述,综合利用直肠癌淋巴结形态、肠周围脂肪信号及短径等高分辨率MRI征象有助于提高术前诊断的准确性。
[1]欧阳芬,朱新进,廖秋玲,等.影像学技术在结直肠癌诊断及术前分期中的研究进展[J].实用医学杂志,2016,32(14):2412-2414.
[2]COTTET V,BOUVIER V,ROLLOT F,et al.Incidence and patterns of late recurrences in rectal cancer patients[J].Annals of Surgical Oncology,2015,22(2):520-527.
[3]梁建忠,魏宜胜,赵楚雄,等.Ⅲ期结直肠癌淋巴结转移率的预后作用[J].南方医科大学学报,2012,32(11):1663-1666.
[4]陈馨,莫云海.高分辨率MRI及MR扩散加权成像在直肠癌临床诊断中的应用价值对比[J].结直肠肛门外科,2017,23(1):89-92.
[5]EDGE SB,COMPTON C C.The American joint committee on cancer:the 7th edition of the AJCCcancer staging manual and the future of TNM[J].Annals of Surgical Oncology,2010,17(6):1471.
[6]张森,康钰,杜湘珂.扩散加权成像评估结直肠癌区域淋巴结转移预后相关因素分析[J].中国医学影像学杂志,2015,20(7):513-516.
[7]谢伟,靳二虎,马俊芳,等.增强MRI诊断直肠癌淋巴结转移的价值[J].放射学实践,2013,28(5):547-550.
[8]马小梅,徐香玖,黄刚,等.直肠癌离体标本MRI淋巴结转移征象的病理对照研究[J].磁共振成像,2016,7(1):40-44.
[9]戴鑫,徐青,余静,等.MRI在评估直肠癌局部淋巴结转移中的应用价值[J].中国临床医学影像杂志,2017,28(2):112-115.
[10]刘立文,张修石,张红霞,等.MRI在直肠癌术前N分期中的应用价值研究[J].现代生物医学进展,2013,13(33):1434-1436.
[11]杨晓棠,张建新,杜笑松,等.动态增强MRI定量与半定量分析在直肠癌术前 T、N分期中的应用价值[J].中华解剖与临床杂志,2016,21(2):109-114.
[12]谢海艇,吴霁晖,卓滋泽,等.CT和MRI对直肠癌术前T、N分期价值的Meta分析[J].中国微创外科杂志,2012,12(4):289-294.
[13]杨智钧,尚乃舰,张红霞.MR扩散加权成像及背景抑制扩散加权成像对直肠癌术前转移淋巴结的辅助诊断价值[J].临床放射学杂志,2014,33(5):744-748.
[14]曾春.CT与MRI在术前诊断直肠癌淋巴结转移的临床价值对比[J].中国CT和MRI杂志,2015,13(12):98-101.
[15]宋幸鹤,杨素行,王屹等.高分辨率MRI检查诊断直肠癌淋巴结转移及分期的准确性[J].中华消化外科杂志,2017,16(8):865-873.
