各级别急性阑尾炎经多层螺旋CT诊断的对比分析
2018-05-10黄钻明谢汉清王开福张展庆
黄钻明,谢汉清,王开福,张展庆
(广东省茂名市中医院 1.影像科;2.乳腺外科,广东 茂名 525000)
急性阑尾炎在我国的发病率约为6%,是最为常见的急腹症之一[1]。有报道称,由于缺乏典型临床表现,每年约有33%的急性阑尾炎患者因误诊而错过最佳治疗时机[2]。超声是目前急性阑尾炎的首选检查方法,其具有无创、简便、快速且经济等优点,但肠道气体、肠壁脂肪以及肠内容物均会对结果产生影响,降低检出率,且难以进行分型[3]。故探寻一种快速简便、准确率高和分级清晰的检查方法,对急性阑尾炎患者有较大临床价值。此研究探讨不同病理级别急性阑尾炎经多层螺旋CT(multislice helical CT, MSCT)诊断的差异,结果令人满意,现报道如下。
1 资料与方法
1.1 一般资料
选取本院2014年2月-2017年3月收治疑诊为急性阑尾炎的患者300例为研究对象,其中,男198例,女102例;年龄18~64岁,中位年龄35岁。所有患者均以不同程度腹痛(右下腹或非右下腹)为临床表现,135例伴发热,227例有典型麦氏点压痛体征。本研究经医院伦理委员会批准后实施,所有患者均签署知情同意书。
1.2 检查方法
所有患者均进行常规MSCT扫描以及多平面重建(multi-planner reformation, MPR),其中178例患者加做曲面重建(curved planar reconstruction,CPR)。扫描仪型号为Philips Brilliance 256 iCT(16排MSCT),扫描参数设定为电压120 kV,电流200 mA,层间距与层厚均为5 mm,螺距1 mm。
1.3 图像分析
对扫描所得图像进行以0.625 mm为层厚的三维重建,若患者阑尾无法显示全貌,或其他原因导致的显示情况不理想,则加做曲面重建,确保阑尾能够清晰显示。阅片工作由两名经验丰富的高级专业技术职称医师盲法进行,对于有分歧的图像,两人讨论一致后方可诊断;对阑尾壁厚度与直径进行测量,同时明确阑尾与周边组织的关系以及脂肪浸润情况。
1.4 病理分级标准
根据文献[4]将急性阑尾炎病理分级分为0~5级,一共6级。其中,完全正常,排除阑尾炎可能,阑尾气体充盈,管腔直径≤6.0 mm为0级;阑尾炎可能,实性阑尾腔,6.0 mm<管腔直径 ≤7.8 mm,周围有清晰脂肪间隙为1级;单纯性阑尾炎,实性阑尾腔,6.0 mm<管腔直径,管壁增厚,周围无明显渗出为2级;阑尾炎伴阑尾周围炎,实性阑尾腔,6.0 mm<管腔直径,管壁增厚,周围有明显渗出为3级;出血性或坏疽性阑尾炎,实性阑尾腔,6.0 mm<管腔直径,阑尾与周围组织界限不清,伴有积液为4级;阑尾脓肿,有炎性包块或脓肿产生为5级。
1.5 统计学方法
应用SPSS 17.0软件对本研究数据进行统计学分析,采用Kappa检验评价MSCT诊断与病理检查结果的一致性,Kappa值<0.4为一致性低;0.4≤Kappa值<0.75为一致性一般;0.75≤Kappa值为一致性高。
2 结果
2.1 MSCT诊断各级急性阑尾炎的准确率情况
300例疑诊急性阑尾炎患者中,19例为0级,占6.33%,3例接受手术后经病理证实,16例未接受手术治疗,经随访观察证实;21例为1级,占7.00%;70例为2级,占23.33%;129例为3级,占43.00%;51例为4级,占17.00%;10例为5级,占3.33%。经MSCT诊断0级、1级、2级、3级、4级和5级急性阑尾炎的准确率分别是89.47%(17/19)、71.43%(15/21)、91.43%(64/70)、94.57%(122/129)、86.27%(44/51)和90.00%(9/10)。
2.2 MSCT诊断的图像特点
281例确诊为急性阑尾炎的患者中,有255例可见阑尾水肿增粗,占90.75%,见图1;183例有阑尾周围炎,占65.12%;88例合并阑尾结石,占31.32%,见图2 ;9例有阑尾脓肿,占3.20%,见图3。
2.3 MSCT诊断急性阑尾炎总敏感度、特异度、准确率和一致性
MSCT诊断急性阑尾炎总敏感度为90.75%(255/281)、特异度为84.21%(16/19)、准确率为90.33%(271/300)和Kappa值为0.81,提示MSCT诊断与病理诊断一致性高。
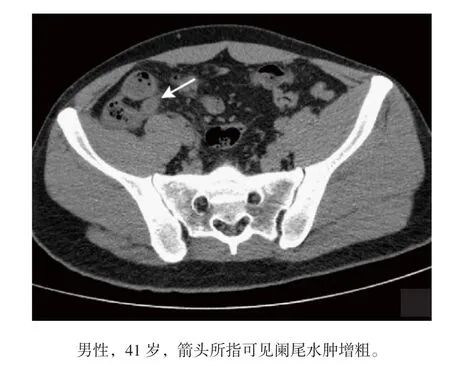
图1 急性阑尾炎患者阑尾水肿
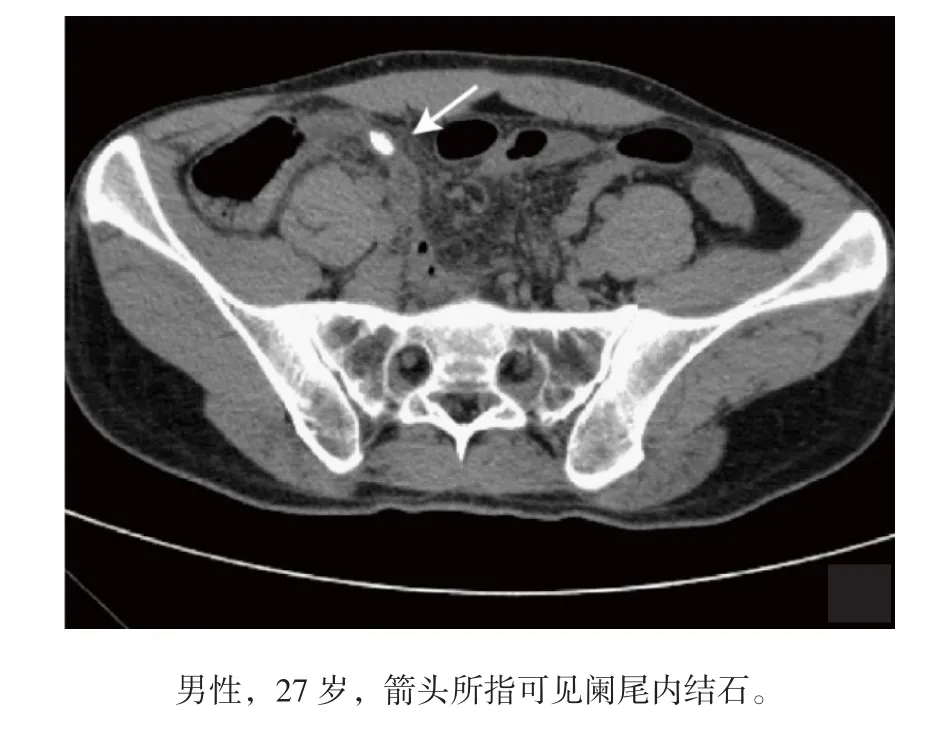
图2 急性阑尾炎患者阑尾结石
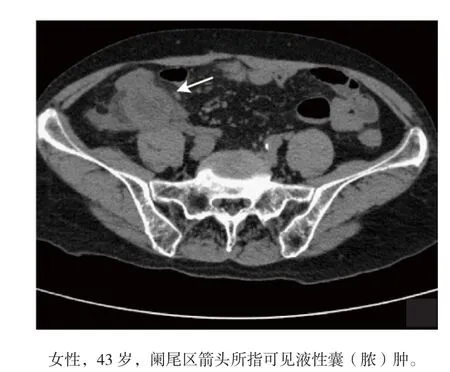
图3 急性阑尾炎患者阑尾水肿
3 讨论
对于急性阑尾炎的分级,仅凭借医师的临床判断与实验室检查,价值十分有限[5],目前临床上主要以超声检查为主,其具有无创、简便、快速以及经济等优点,但肠道气体、肠壁脂肪和肠内容物均会对超声检查产生影响,致使其病变检出率不高[6]。有国外学者研究认为,将MRI应用于急性阑尾炎患者,可对诊断和分型提供一定价值[7],但也有学者认为,肠道气体对MRI成像影响较大,且难以将阑尾结石和积气区分,故难以适用于急腹症患者[8]。而MSCT的空间、密度分辨率高,能将阑尾增粗、管壁增厚以及阑尾结石等病理变化较为清晰地显示,同时扫描速度快,将其应用于急性阑尾炎此类急腹症患者的诊断,可充分发挥其优势[9]。
对于CT在急性阑尾炎诊断中的准确性,学者间尚有争论。有报道称,MSCT是目前急性阑尾炎诊断中最为准确的影像学方法之一[10]。但也有学者指出,不同病理类型的急性阑尾炎在CT征象中的表现有重叠,故MSCT用于鉴别急性阑尾炎的病理分型意义不大[11]。在本研究中,阑尾直径改变、周围脂肪密度、阑尾周围炎和阑尾结石是该类患者MSCT成像中较为显著的征象。虽然诸如阑尾周围炎这类征象在3~5级急性阑尾炎中均会出现,但结合阑尾直径改变、是否有内外积液等征象,总体准确率还是能高达90.33%。
此外,在对不同级别急性阑尾炎的诊断中,准确识别阑尾至关重要[12]。冠状位重建能够根据阑尾起点与行走特点显示阑尾全长,对于周围有脂肪浸润的患者,MPR在识别阑尾中意义重大[13]。而由于阑尾走向个体差异较大,往往不局限于同一平面,当MPR无法完全显示阑尾时,可使用CPR达到准确识别阑尾及周边组织的目的[14]。
本研究MSCT对1级急性阑尾炎诊断的准确率最低,为71.43%(15/21),推测这与本研究中阑尾直径的界值有关。以往常以6.0 mm作为MSCT诊断急性阑尾炎的界值,但有文献指出,将界值更改为7.8 mm,能够显著提高诊断准确率,而本研究中1级急性阑尾炎阑尾直径界值为6.0~7.8 mm,存在一定假阴性,这可能是原因所在。
综上所述,应用MSCT诊断急性阑尾炎,其结果与病理结果这一金标准一致性高,其中,以诊断3级急性阑尾炎的准确率最高。
[1]Maroju NK, Robinson Smile S, Sistla SC, et al. Delay in surgery for acute appendicitis[J]. Anz Journal of Surgery, 2015, 74(9):773- 776.
[2]Bhangu A, Søreide K, Di SS, et al. Acute appendicitis: modern understanding of pathogenesis, diagnosis, and management[J].Lancet, 2015, 386(10000): 1278-1287.
[3]Gürleyik G, Gürleyik E, Cetinkaya F, et al. Serum interleukin-6 measurement in the diagnosis of acute appendicitis[J]. Anz Journal of Surgery, 2015, 72(9): 665-667.
[4]王明超, 王志斌, 李又洁, 等. MSCT诊断各级别阑尾炎的差异及与病理结果的一致性[J]. 中国医学影像技术, 2016, 32(5):753-756.
[5]Correa J, Jimeno J, Vallverdu H, et al. Correlation between intraoperative surgical diagnosis of complicated acute appendicitis and the pathology report: clinical implications[J]. Surgical Infections, 2015, 16(1): 41-44.
[6]Sutton TL, Pracht EE, Ciesla DJ. Acute appendicitis: variation in outcomes by insurance status[J]. Journal of Surgical Research,2016, 201(1): 118-125.
[7]Dewhurst C, Beddy P, Pedrosa I. MRI evaluation of acute appendicitis in pregnancy[J]. Journal of Magnetic Resonance Imaging, 2013, 37(3): 566-75.
[8]Incia E, Aydin S, Palabiyik F, et al. Efficiency of unenhanced MRI in the diagnosis of acute appendicitis: comparison with Alvarado scoring system and histopathological results[J]. European Journal of Radiology, 2011, 80(2): 253.
[9]Liu W, Wei QJ, Xun SR. Comparison of multislice computed tomography and clinical scores for diagnosing acute appendicitis[J].Journal of International Medical Research, 2015, 43(3): 341-349.
[10]Al-Abed YA, Alobaid N, Myint F. Diagnostic markers in acute appendicitis[J]. American Journal of Surgery, 2015, 209(6): 1043-1047.
[11]Wysocki AP, Allen J, Rey-conde T, et al. Mortality from acute appendicitis is associated with complex disease and comorbidity[J]. Anz Journal of Surgery, 2015, 85(7-8): 521-524.
[12]Han SG, Sun HR, Bai RJ, et al. Predictive value of MSCT for pathological type of acute appendicitis[J]. Chinese Journal of Medical Imaging Technology, 2012, 28(5): 943-947.
[13]Tsin DA. Pure transvaginal appendectomy versus traditional laparoscopic appendectomy for acute appendicitis[J]. Annals of Surgery, 2015, 261(1): 546-547.
[14]Lembcke B. Ultrasonography for acute appendicitis-the way it looks today[J]. Zeitschrift Fur Gastroenterologie, 2016, 54(10): 1151.
