肝脏遗传性出血性毛细血管扩张症的CT表现
2018-05-04阮志兵焦俊范光明瞿金环
阮志兵, 焦俊, 范光明, 瞿金环
遗传性出血性毛细血管扩张症是以反复鼻出血、皮肤黏膜毛细血管扩张以及多发内脏血管畸形为特点的常染色体显性遗传性疾病,30%~70%的患者可累及肝脏[1-16],肝脏遗传性出血性毛细血管扩张症(hepatic hereditary hemorrhagic telangiectasia,HHHT)易被临床漏诊、延迟诊断或误诊[6-7],早期精准诊断有助于临床及时合理干预,减少、减缓或避免严重并发症的发生和发展。目前,对HHHT的影像学表现国内外文献报道存在一定差异[2,8-12],本研究结合文献对19例HHHT患者的临床和影像学表现进行回顾性分析,旨在提高对 HHHT的诊断水平。
材料与方法
1.一般资料
搜集2005年9月12日-2017年3月27日在本院经临床确诊的19例HHHT患者的病例资料。其中男8例,女11例,年龄27~80岁,平均52岁。15例患者有不同程度的腹痛伴恶心、呕吐,3例系体检中发现。既往史:16例有间断性鼻出血史,9例有消化道出血史。
病例纳入标准参考2000年Shovlin等[2]提出的HHT的诊断标准:①鼻出血,表现为自发性、反复发生鼻出血;②毛细血管扩张,表现为发生于特定部位(唇、舌、手指、鼻部等)的多发性毛细血管扩张表现;③内脏受累,包括肺动静脉畸形、肝动静脉畸形、脑动静脉畸形、脊髓动静脉畸形和胃肠道毛细血管扩张(伴或不伴出血)等;④家族史,一级亲属有HHT病史。符合上述4项表现中的3项者可明确诊断,符合两项者为可能/疑似病例,少于两项者可基本排除HHT。
2.检查方法
使用Toshiba 128排螺旋CT机。患者取仰卧、头先进,扫描范围自膈顶至耻骨联合下缘。CT扫描参数:120 kV,200 mA,层厚5 mm,层间距5 mm,螺距0.5。将扫描的原始数据进行冠状位、矢状位及任意方位的多平面重组。CT增强扫描使用高压注射器经肘静脉注入非离子型对比剂碘海醇(300 mg I/mL)60~100 mL,注射流率3 mL/s,分别延迟30、60和120 s行动脉期、静脉期和延迟期扫描。
全部病例的图像传输至Philips影像工作站,由2位副高及以上的影像科医师采用单盲法进行阅片分析,意见不一致时经讨论达成一致意见。
结 果
19例患者的CT平扫图像上肝实质密度均未见明显异常,多期增强扫描的主要征象为动脉期图像上肝内可见弥漫性分布的血管异常:①肝动静脉畸形15例(78.95%),表现为动脉期肝实质强化明显不均匀,可见弥漫分布的点状、结节状及小斑片状明显强化灶,肝动脉增粗、纡曲,肝静脉提前显影(图1a~c),伴肝纤维化表现1例、肝脏体积增大1例、肝内胆管扩张1例及脾脏增大2例;②肝动动门-肝静脉瘘8例(42.11%),表现为动脉期可见肝动脉增粗、纡曲,肝静脉增粗并提前显影,肝实质内弥漫分布点状、结节状明显强化灶(图2a),门静脉期肝实质密度未见明显异常(图2b),MIP及VR图像能更直观清楚地显示上述血管异常(图2c~d),伴肝纤维化表现、肝内胆管扩张和脾脏增大各1例;③肝动脉-门静脉瘘13例(68.42%),表现为肝动脉增粗纡曲、门静脉提前显影(图3a~b),12例(92.3)伴有门静脉扩张(平均直径约14.92mm),伴肝纤维化表现2例、肝脏增大4例、脾脏增大9例;④混合型动静脉瘘6例(31.58%),影像表现兼有肝动脉-肝静脉瘘及肝动脉-门静脉瘘的特点(图4a~b);⑤门静脉-肝静脉瘘2例(10.53%),动脉期图像上无明显异常,而门静脉期图像上可见门静脉及其分支增粗伴肝静脉汇合支早显,门静脉与肝静脉间可见纡曲扩张的血管影及异常强化区(图5a~b);⑥肝内毛细血管扩张14例(73.68%),表现为动脉期可见肝实质内少量或弥漫性分布的小结节状明显强化灶,在门静脉期和延迟期图像上呈等密度(图6a~b)。
其它表现:16例(84.21%)肝总动脉及肝内动脉分支扩张(直径>5mm)和纡曲,肝总动脉直径5.1~13.5mm,平均7.37mm;17例(89.47%)可见门静脉扩张。5例行DSA检查,所见肝内血管改变与CT表现一致,其中1例可见肠系膜上动脉部分分支参与肝右叶供血(图1d)、胃左动脉参与肝左叶供血(图1e)。
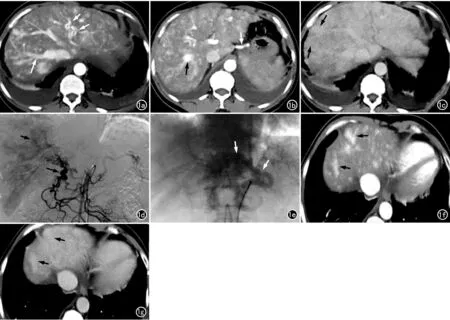
图1 女,52岁,肝动脉静脉畸形。a) CT增强动脉期,显示肝实质呈明显不均匀强化,其内弥漫分布点状、结节及小斑片状显著强化灶,肝动脉增粗、纡曲(箭); b) CT增强动脉期,显示胃左动脉明显增粗(白箭),肝静脉提前显影伴扩张(黑箭); c) CT增强门静脉期,显示肝内病灶呈等密度(箭),肝实质密度不均呈肝纤维化表现; d) 肠系膜上动脉造影,显示肠系膜上动脉远端分支粗大并供血肝右叶(长箭),肝静脉早显(短箭); e) 胃左动脉造影,显示胃左动脉(箭)明显增粗纡曲,其远端分支供血肝左叶; f) CT增强动脉期显示肝内局灶性病变,表现为弥漫性分布的斑片状明显强化灶(箭),边界模糊; g) 静脉期显示肝内局灶性病变呈等密度(箭)。
肝局灶性病变13例(68.42%),表现为动脉期肝实质少量或弥漫性分布的斑片状明显强化灶,边界模糊,静脉期4例呈稍高密度、9例呈等密度,延迟期均呈等密度(图1e~f)。
讨 论
肝脏遗传性出血性毛细血管扩张症(HHHT)是HHT所导致的所有类型的肝脏血管异常的总称,病变呈进行性发展,病程早期患者通常无明显相关临床表现,随着年龄的增长逐渐出现各种症状,以鼻出血最常见,随着病程进展可出现高输出量型充血性心衰、门静脉高压性消化道大出血、肝硬化、肝性脑病以及胆道并发症等[12,15]。本组6例随访中其鼻出血、胃肠道出血或肝功能异常等临床症状及体征随年龄增长逐渐增多、加重,5例出现肝硬化,1例出现肝性脑病。无症状、病变轻的HHHT患者如果能早期及时合理干预,往往可以长期生存,部分复杂血管畸形的患者在采用肝动脉结扎或缩扎、肝脏移植等手段进行治疗后也可以达到长期生存。
1.HHHT影像学表现及其病理基础
肝脏血管畸形临床早期检出率低,影像学检查对于HHHT的诊断具有重要意义。HHHT患者CT平扫肝实质密度多无异常,但可有肝脏增大及再生结节存在。多期增强扫描典型影像表现[1-3,9,16-18]包括:弥漫性血管异常:包括①肝动静脉畸形,典型影像表现为动脉期肝动脉增粗、纡曲,肝静脉提前显影,肝实质染色明显不均,内弥漫分布点状、结节及小斑片状明显强化灶,门脉期强化持续但程度降低,逐渐移行为等密度,亦可出现动脉期肝边缘片状或楔形的一过性强化。本组15例(78.95%)表现为此型,与上述文献报道本型最常见相符。②肝动脉-肝静脉瘘,典型影像表现为动脉期肝动脉增粗、迂曲,肝静脉不同程度增粗并提前显影。本组8例(42.11%)表现为此型。 ③肝动脉-门静脉瘘,典型影像表现为肝动脉增粗纡曲,门静脉提前显影,多伴有门静脉扩张及门静脉血流量的增加,最终导致门静脉高压及相关并发症。本组13例(68.42%)表现为此型,与文献报道[16]此型较少见不符,具体原因有待更大样本的进一步分析,另外12例(92.3%)出现门静脉扩张,伴肝纤维化表现2例,肝大4例,脾大9例,推断病变早期因肝动脉-门静脉分流主要引起门静脉血流增多导致门静脉扩张,继而引起门静脉高压导致肝纤维化与脾大等征象;本组病例未进行门静脉血流动力学的测定。④混合型动静脉瘘,即肝动脉-肝静脉瘘合并肝动脉-门静脉瘘,影像学表现兼有单纯肝动脉-肝静脉瘘及肝动脉-门静脉瘘的特征。本组6例(31.58%)表现为此型。⑤门静脉-肝静脉瘘,常规影像学检查与增强扫描动脉期多阴性,门静脉期显示门静脉及其分支增粗及肝静脉汇合支早显,门静脉与肝静脉间可见纡曲扩张的血管影及异常强化区。本组2例(10.53%)表现为此型,与文献报道本型少见相符。⑥肝内毛细血管扩张,增强扫描动脉期表现为肝实质少量或弥漫性分布的小结节状明显强化灶,门静脉期、实质期呈等密度,本组14例(73.68%)表现为此型。上述文献报道,肝动脉扩张、纡曲是诊断HHHT最可靠的标志,本组16例(84.21%)发现肝总动脉及肝内动脉分支扩张和纡曲,肝总动脉平均直径约7.37mm,范围从5.1~13.5mm,与文献报道基本一致。

图2 女,33岁,肝动脉-肝静脉瘘。a) CT增强动脉期,显示肝动脉增粗、纡曲(短箭),肝静脉增粗、提前显影(长箭),肝实质内弥漫分布点状、结节状显著强化灶; b) CT增强门静脉期,显示肝实质密度未见明显异常; c) MIP图更直观清楚地显示肝动脉、胃十二指肠动脉及胰十二指肠动脉及其分支明显增粗、纡曲,肠系膜上动脉与胃十二指肠动脉间有丰富的交通血管; d) VR图像,显示肝动脉、胃十二指肠动脉及胰十二指肠动脉及其分支明显增粗、纡曲,肠系膜上动脉与胃十二指肠动脉间有丰富的交通血管。 图3 女,27岁,肝动脉-门静脉瘘。a) CT增强动脉期,显示肝动脉增粗纡曲,门静脉扩张并提前显影(箭); b) 门静脉期,显示门静脉增粗伴周围淋巴水肿(箭)。
肝局灶性病变:典型影像表现为动脉期肝实质少量或弥漫性分布的斑片状明显强化灶,边界模糊,静脉期与延迟期呈等密度(极少为稍高),MR上表现为等信号灶,文献[16]报道此病变在HHHT中有很高的发生率(3.5%),是肝实质对肝动静脉畸形引起的低灌注的反应性改变。本组13例(68.42%)有此表现,4例静脉期呈稍高密度,与文献报道[16-18]发生率及影像表现等存在一定差异,国内文献未见相关报道,具体原因有待大样本进一步研究分析。此病变与肝局灶性结节增生(FNH)有非常类似的影像学表现或称为类FNH样表现,但前者无中央瘢痕形成为其特点[19],大样本研究[20]显示此类病人FNH的发生率是正常人群的约100倍。

图4 女,55岁,混合型动静脉瘘。a) CT增强动脉期,显示肝动脉增粗,肝静脉(长箭)、门静脉(短箭)增粗并提前显影,肝实质内小斑片状明显强化灶(箭头); b) CT增强门静脉期,显示肝实质异常强化灶呈等密度(箭)。 图5 女,30岁,门静脉-肝静脉瘘。a) CT增强门静脉早期,显示门静脉及其分支增粗,门静脉与肝静脉间可见纡曲扩张的血管影及异常强化区(箭); b) CT增强门静脉晚期,显示肝静脉汇合支早显(箭),门静脉与肝静脉间血管影及异常强化区消失。 图6 女,65岁,毛细血管扩张。a) CT增强动脉期,显示肝实质内弥漫性分布的小结节状明显强化灶(箭); b) 门静脉期,显示病灶呈等密度。
肝内胆管的异常:影像表现为胆管扩张扩张与狭窄,有学者认为可能是肝内血管的异常分流导致胆管缺血,也有人认为是扩张纡曲的肝动脉压迫所致[4]。本组病例出现较少(2例)且均出现晚期病例,提示早期干预的重要性。
肝纤维化表现:病理基础为肝血管畸形引起血管流动力学改变,导致肝实质缺血,继发肝细胞再生及间质纤维增生[4],典型表现为肝实质密度不均及肝形态失常,本组病例均为晚期出现。另外本组5例出现肝大,12出现脾大,均出现在疾病后期,亦提示早期干预的重要性。
此外,本组部分病例同时发现肠系膜上动脉部分分支参与肝右叶供血,胃左动脉增粗并供血肝左叶,未见相关文献报道,但符合HHT累及多内脏血管畸形的病理基础,提示HHHT筛查时需同时注意合并其它脏器动静脉畸形可能,此对临床治疗方案的选择有指导作用。
2.影像学方法比较与鉴别诊断
多层螺旋CT及CTA能很敏感性地显示HHHT复杂的解剖异常及病理改变,MIP及VR图像能更直观清楚显示特征性的血管异常,是临床诊断及评估的最常用的无创检查方法。目前HHHT诊断的金标准为血管造影,但有创且操作复杂。超声对此病的筛查、诊断及随访具有重要作用,肝内外动脉明显纡曲扩张伴血流速度明显增快为HHHT的特征性超声表现,机制为肝内大量动静脉瘘引起肝动脉血流量明显增多所导致,肝内外动脉扩张及扭曲程度与肝内动静脉瘘的多少密切相关[18],但超声结果受操作者个人技术水平影响较大。MR多序列及MRA可清楚显示肝脏血管畸形,还可精确显示实质与胆道异常,对于早期诊断HHHT很有价值,研究显示动态4D磁共振血管造影是一种较理想的新的检查方法,且不必担心电离辐射[17,20],但存在检查时间过长、可出现呼吸伪影及检查禁忌等不足。放射性同位素扫描可以显示动静脉瘘和门静脉系统异常引起的肝脏循环状态,但检查昂贵。
本病影像上需与增强扫描动脉期同样表现为弥漫分布结节状明显强化或异常灌注病变进行鉴别,如肝脏感染性病变、转移瘤、布加综合症、不典型海绵状血管瘤等单纯性血管畸形,临床表现上需与各种类型的肝硬化、门静脉高压、门静脉海绵样变性及CREST综合征进行鉴别,结合临床及多期动态增强影像特点可助鉴别。
综上所述,HHHT临床少见,动态增强CT表现具特征性,MIP及VR图像能更直观清楚显示特征性的血管异常,肝内胆管扩张与肝纤维化表现提示病变晚期,本病往往累及多脏器且病程呈进行性发展,对HHT家族成员或临床怀疑HHT患者进行肝脏血管畸形预防性筛查并影像学定期随访是必要的。
参考文献:
[1] Loukil H,Snoussi M,Fourati H,et al.Liver involvement in Rendu-Osler disease:a case report and review of literature[J].Pan Afr Med J,2016,24(8):326-340.
[2] Shovlin CL,Guttmacher AE,Buscarini E,et al.Diagnostic criteria for hereditary hemorrhagic telangiectasia (Rendu-Osler-Weber syndrome)[J].Am J Med Genet,2000,91(1):66-67.
[3] Barral M,Sirol M,Place V,et al.Hepatic and pancreatic involvement in hereditary hemorrhagic telangiectasia:quantitative and qualitative evaluation with 64-section CT in asymptomatic adult patients[J].Eur Radiol,2012,22(1):161-170.
[4] Saluja S,White RI.Hereditary hemorrhagic telangiectasia of the liver:hyperperfusion with relative ischemia——poverty amidst plenty[J].Radiology,2004,230(1):25-27.
[5] Dissanayake R,Wickramarathne KPKY,Seneviratne SN,et al.Hereditary hemorrhagic telangiectasia,liver disease and elevated serum testosterone (Osler-Weber-Rendu syndrome):a case report[J].BMC Research Notes,2017,10(1):58-67.
[6] Pierucci P,Lenato GM,Suppressa P,et al.A long diagnostic delay in patients with Hereditary Haemorrhagic Telangiectasia:a questionnaire-based retrospective study[J].Orphanet J Rare Dis,2012,7(1):33-41.
[7] Frigerio C,Aebischer N,Baud D,et al.Hereditary hemorrhagic telangiectasia (Osler-Weber-Rendu syndrome):clinical manifestations and multidisciplinary management[J].Rev Med Suisse,2016,12(517):896-901.
[8] 王闻博,刘宏达,刘兆臣,等.肝脏遗传性出血性毛细血管扩张症的研究进展[J].中国现代普通外科进展,2015,18(5):388-391.
[9] 周仕恩,宋文艳,何汇忱.遗传性出血性毛细血管扩张症肝脏病变的MDCT影像学特征[J].医学影像学杂志,2014,24(11):1936-1939.
[10] 王瑞芝,阮志兵,盛伟华,等.肝脏遗传性出血性毛细血管扩张症的早期临床及CT表现[J].临床放射学杂志,2013,32(9):1354-1357.
[11] Musso M,Capone A,Chinello P,et al.Extra-cerebral severe infections associated with haemorrhagic hereditary telangiectasia (Rendu-Osler-Weber Disease):five cases and a review of the lite-rature[J]. Infez Med,2014,22(1):50-56.
[12] Ford TJ,Fong MW,Cheah BC,et al.Pulmonary hypertension and hepatic encephalopathy: lethal complications of Rendu-Osler-Weber disease[J].J R Coll Physicians Edinb,2014,44(2):126-129.
[13] Guttmacher AE,Marchuk DA,White RJ.Hereditary hemorrhagic telangiectasia[J].N Engl J Med,1995,333(14):918-924.
[14] Kamath N,Bhatia S,Singh H,et al.Hereditary hemorrhagic telangiectasia[J].N Am J Med Sci,2015,7(3):125-128.
[15] Garcia-Tsao G,Korzenik JR,Young L,et al.Liver disease in patients with hereditary hemorrhagic telangiectasia[J].N Engl J Med,2000,343(13):931-936.
[16] Scardapane A,Ficco M,Sabba C,et al.Hepatic nodular regenerative lesions in patients with hereditary haemorrhagic telangiectasia:computed tomography and magnetic resonance findings[J].Radiol Med,2013,118(1):1-13.
[17] Scardapane A,Stabile IA,Sabba C,et al.Dynamic 4D MR angiography versus multislice CT angiography in the evaluation of vascular hepatic involvement in hereditary haemorrhagic telangiectasia[J].Radiol Med,2012,117(1):29-45.
[18] Caselitz M,Bahr MJ,Bleck JS,et al.Sonographic criteria for the diagnosis of hepatic involvement in hereditary hemorrhagic telangiectasia (HHT)[J].Hepatology,2003,37(5):1139-1146.
[19] Buscarini E,Danesino C,Plauchu H,et al.High prevalence of hepatic focal nodular hyperplasia in subjects with hereditary hemorrhagic telangiectasia[J].Ultrasound Med Biol,2004,30(9):1089-1097.
[20] Milot L,Kamaoui I,Gautier G,et al.Hereditary-hemorrhagic telangiectasia:one-step magnetic resonance examination in evaluation of liver involvement[J].Gastroenterol Clin Biol,2008,32(8-9):677-685.
