经皮肝穿刺胆管造瘘电子胆道镜取石术的临床疗效*
2018-05-03吴维剑莫岳忠周利旺
陈 栋,吴维剑,莫岳忠,周利旺
(定安县人民医院,海南 定安,571200)
随着人们生活水平的提高,近十年我国胆石病发病率已增至10%,在欧美则更高,临床约一半的胆石病可终身无明显症状或上腹部不适而不被发现;具有明显症状的胆石症患者以右上腹绞痛、黄疸、发热为主要临床表现[1],疼痛可向右肩部放射。肝内胆管结石是胆石病中的常见病、难治病,病因复杂,常与胆道感染、胆道寄生虫、胆管变异、营养不良[2]等多种因素有关,其主要病理改变[3]包括:(1)肝胆管梗阻;(2)肝内胆管炎;(3)肝胆管癌;由于病理改变较严重、术后残留较常见而逐渐被临床重视。以往治疗肝内胆管结石是根据结石的解剖部位行开腹胆管切开取石或肝叶切除,但开腹手术中胆囊三角解剖位置[4]复杂、多变,经验不足的术者容易造成其他损伤。同时,开腹手术中出血多、术后并发症多、胆石残留发生率高[5],这些缺点限制了肝内胆管结石的治疗效果。近年,随着医学技术的不断发展,有学者发现,应用经皮肝穿刺胆管造瘘电子胆道镜取石术[6](percutaneous transhepatic biliary fistula electronic choledochoscopic lithotomy,PTCSL)通过造瘘道,术后经引流管建立肝内胆管与体外的直接通道后采用电子胆道镜取石,可减少术中出血量,降低术后残留结石发生率。PTCSL凭借其优势越来越普遍地用于肝内胆管结石的治疗。本研究对比了PTCSL与传统开腹手术治疗肝内胆管结石的近、远期疗效,现将结果报道如下。
1 资料与方法
1.1 临床资料 选取2014年6月至2016年1月我院收治的86例肝内胆管结石患者,纳入标准[7]:(1)均符合临床关于肝内胆管结石的诊断标准,且经影像学检查证实;(2)胆总管直径≥10 mm;(3)未出现中毒性休克、败血症;(4)无合并胆管出血及癌变;(5)均自愿参加并签署知情同意书。且本研究经院内伦理委员会审核批准。排除标准:(1)弥漫性胆管狭窄;(2)合并严重的心脑血管、肝肾肺等器官组织疾病;(3)合并免疫系统、血液系统等疾病;(4)意识障碍或精神异常;(5)合并肝胆手术史。采用随机数字法将其分为对照组与观察组,每组43例,两组患者性别、年龄、病变部位、病情及病史等一般资料差异无统计学意义(P>0.05),具有可比性,见表1。
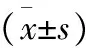
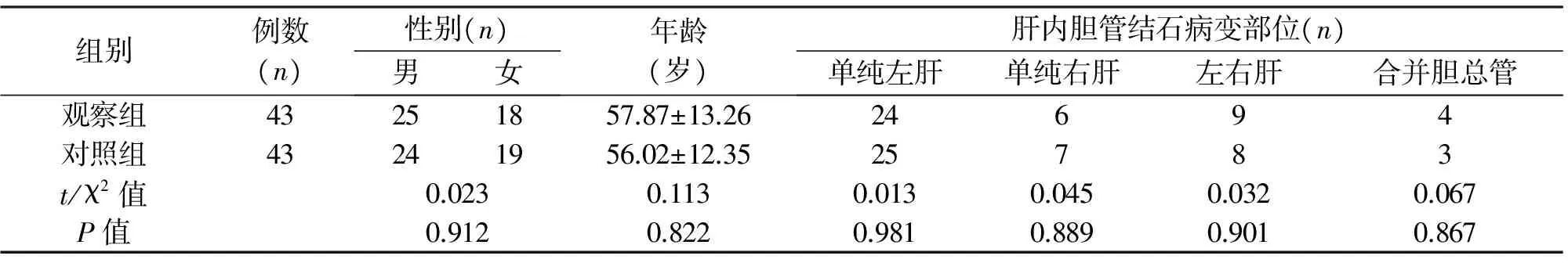
组别例数(n)性别(n)男女年龄(岁)肝内胆管结石病变部位(n)单纯左肝单纯右肝左右肝合并胆总管观察组43251857.87±13.2624694对照组43241956.02±12.3525783t/χ2值0.0230.1130.0130.0450.0320.067P值0.9120.8220.9810.8890.9010.867
1.2 手术方法
1.2.1 对照组 行常规开腹手术,于剑突下右侧肋弓下缘做合适切口,切开后根据影像学提示的结果位置行胆管切开取石,取尽后胆道冲洗,放置T管,Winslow孔放置引流管引流,关腹。
1.2.2 观察组 术前1周依据患者影像学诊断显示的肝内胆管结石部位,在B超引导下于剑突下右侧肋弓下缘或肋间经皮穿刺并置入导管引流[8]。一周后行PTCSL,患者全麻,经引流管推入超滑导丝,抽出引流管,扩大外引流口皮肤,约6 mm,随后用扩张器沿导丝置入肝内胆管,以此扩大瘘道。将适宜的鞘管套于扩张器上置入肝内胆管后取出扩张器,留下鞘管,将鞘管另一端留置体外,建立肝内扩张胆管与外界相通的窦道,完成胆道造瘘。用电子胆道镜经鞘管进入胆道,找到结石部位用网篮或液电碎石机碎石后取石,经窦道冲出或取出。术后保留鞘管,并留置引流管,依据B超观察结石是否取尽,一次无法完全取尽者可2 d后重复取石,经引流管行胆道造影确定胆道是否通畅,并确定拔管时间。
1.3 观察指标 (1)手术效果:术中出血量、手术时间、术后住院时间;(2)结石清除率、复发率、胆管癌及死亡率;(3)术后疼痛评分及切口感染率。疼痛程度采用视觉模拟评分法(visual analogue scale/score,VAS)进行评定,评分为0~10分,0分:疼痛,1~3分:轻微疼痛,4~6分:可影响睡眠的疼痛,但仍可忍受,7~10分:强烈疼痛并难以忍受,影响正常工作及睡眠[9]。
1.4 统计学处理 采用SPSS 21.0统计学软件进行数据分析,计量资料以均数±标准差表示,采用t检验;计数资料以率[n(%)]表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结 果
两组均未出现胆管癌及死亡病例,观察组切口长度、术中出血量、手术时间及术后住院时间均优于对照组(P<0.01);观察组结石清除率高于对照组(χ2=9.31,P=0.00),远期复发率、术后VAS评分、切口感染率均低于对照组(P<0.05)。见表2、表3。
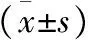
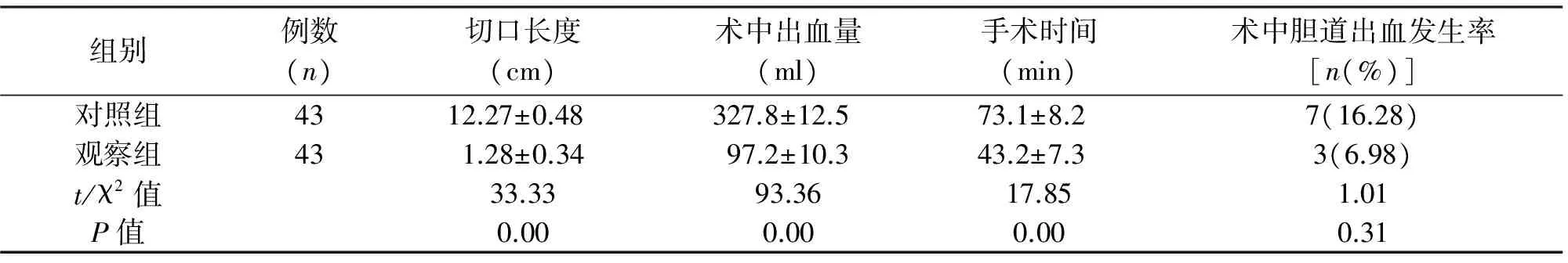
组别例数(n)切口长度(cm)术中出血量(ml)手术时间(min)术中胆道出血发生率[n(%)]对照组4312.27±0.48 327.8±12.5 73.1±8.2 7(16.28)观察组43 1.28±0.34 97.2±10.3 43.2±7.3 3(6.98)t/χ2值33.3393.3617.851.01P值0.000.000.000.31
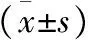

组别例数(n)结石清除率[n(%)]复发率[n(%)]术后住院时间(d)VAS评分(分)感染发生率[n(%)]对照组4323(53.49)22(51.16)10.1±1.2 4.13±0.8113(30.23)观察组4337(86.05)10(23.26) 6.2±1.5 2.71±0.683(6.98)t/χ2值9.317.1712.889.216.21P值0.000.000.000.000.01
3 讨 论
肝内胆管结石由于病因复杂、病情多变、结石复发率高及复发原因不详,使临床治疗工作面临诸多难题。肝内胆管结石常呈肝段、肝叶分布,但也有多肝段、肝叶结石,常见于肝左外叶、右后叶,此两肝叶的肝管、肝总管汇合形成的解剖结构导致胆汁引流不畅[10],进而引发结石,如果不及时治疗容易进入胆总管并发肝外胆管结石。准确判断肝胆管结石病变及肝脏病变,确保结石取尽是治疗的关键。临床治疗此类结石一直遵循“取尽结石,解除梗阻,去除病灶,通畅引流”的原则[11],但如何取尽结石,降低术后结石残留率,防止术后结石复发一直是肝内胆管结石治疗过程中亟待解决的问题。调查统计显示[12],我国肝内胆管结石术后残留结石率约为30%,术后随访2年以上,结石复发率甚至高达50%。传统意义上治疗肝内胆管结石一直采用开腹胆管切开取石术,有时需切除肝叶或肝段,以防止感染;但开腹手术一旦发生结石复发,需反复进行手术取石,对患者创伤极大,极易造成术后切口疼痛、感染等并发症。针对肝内胆管结石复发率高的研究显示,结石形成、复发的重要因素是胆管狭窄导致的胆汁引流不畅,因此有文献指出,将经皮肝穿刺胆道引流(percutaneous transhepatic cholangial drainage,PTCD)引用到肝内胆管结石的治疗中,在医学影像设备的协助下经皮经肝胆道穿刺置管引流[13],避免胆汁淤积、通畅胆道、预防感染,解决梗阻的基本问题,从而降低术后结石复发率。
因此,在PTCD的基础上对患者行PTCSL,预先置入导管引流一周,达到瘘道稳定及扩张胆道的目的,待瘘道扩张[14]至16F时取石,这样取石成功率较高、残留结石率较低;本研究中,观察组结石清除率为86.05%,明显高于对照组的53.49%(P<0.01)。但由于患者产生结石的原因主要是胆管狭窄,扩张的胆管及瘘道术中应激性较强,胆管自发性破损或由于网篮牵拉造成的胆管壁损伤极易造成术中出血,因此一定要重视PTCSL术中操作的严谨,防止医源性损伤,当出血发生时需要立即使用去甲肾上腺素稀释液冲洗止血或电凝止血。本研究中,两组患者术中胆道出血发生率无明显差异(P>0.05),观察组术中切口长度、出血量、手术时间、术后住院时间均明显少于对照组(P<0.01);远期疗效方面,观察组术后复发率为23.26%,低于对照组,表明PTCSL可减少结石的复发。我们随访的影像学资料显示,复发患者均有一定的胆管狭窄,表明胆管狭窄与结石的发生存在密切联系,因此术中取石过程中,一定要尽量纠正胆管狭窄。国外文献指出[15],利用微创球囊扩张及支架置入扩张胆管对纠正胆管狭窄有一定效果,但有学者对此不置可否,认为有效率比预估要低,但无论采用何种手术方法治疗肝内胆管结石,术中都应取尽结石后解除胆道狭窄。
综上所述,PTCSL治疗首次、复发及残留肝内胆管结石具有出血少、疼痛轻、手术并发症少的优势,同时可降低远期复发率,是可靠、安全、高效的治疗方案,值得临床推广。
参考文献:
[1] 闫卫锋,周信远,魏秋亚,等.内镜逆行胰胆管造影术与经皮肝穿刺胆道引流术治疗肝外胆管梗阻性黄疸的对比研究[J/CD].中华临床医师杂志(电子版),2015,9(4):46-49.
[2] 王平,陈小伍,叶琛,等.经皮胆道硬镜在治疗肝胆管结石近期、远期疗效的研究[J].实用医学杂志,2014,30(22):3579-3582.
[3] 范彦,吴杰,何成年,等.经皮肝穿刺胆道对接技术在困难性内镜逆行胰胆管术中的临床应用[J].中华消化内镜杂志,2015,32(1):283-284.
[4] Zheng Q,Wu M.Evaluation of Therapeutic Effect of Contrast-enhanced Ultrasonography in Hepatic Carcinoma Radiofrequency Ablation and Comparison with Conventional Ultrasonography and Enhanced Computed Tomography[J].Journal of Medical Ultrasound,2015,23(2):76-81.
[5] 康建省,刘国超,乔占英,等.腹腔镜与开腹手术治疗结肠癌远期疗效的Meta分析[J].腹腔镜外科杂志,2011,16(10):737-741.
[6] Ni Q,Chen D,Xu R,et al.The Efficacy of Percutaneous Transhepatic Gallbladder Drainage on Acute Cholecystitis in High-Risk Elderly Patients Based on the Tokyo Guidelines:A Retrospective Case-Control Study[J].Medicine(Baltimore),2015,94(34):e1442.
[7] 姜中华,杨红梅,王正江,等.内镜置入胆道、十二指肠支架对胆道合并十二指肠恶性梗阻的治疗价值[J].中国内镜杂志,2015,21(5):479-482.
[8] 申淑群,杨业发,张一军,等.经皮肝穿刺胆管内射频消融联合金属支架植入治疗恶性胆道梗阻的短期疗效及安全性[J].介入放射学杂志,2014,23(11):969-971.
[9] 王峰杰,陈焕伟,甄作均,等.经皮肝穿刺胆管引流术后胆道大出血的介入治疗[J].中华普通外科学文献:电子版,2015,9(6):1038-1039.
[10] 肖菊姣,孔祥雪,付茂庆,等.腹腔镜肝切除术培训模型的构建[J].中国临床解剖学杂志,2015,33(2):141-143.
[11] Uller W,Wohlgemuth WA,Hammer S,et al.Percutaneous treatment of biliary complications in pediatric patients after liver transplantation[J].Rofo,2014,186(12):1127-1133.
[12] 张汉洋,庄志彬.经皮肝穿刺胆管引流术联合金属支架置入姑息性治疗恶性胆道梗阻的效果分析[J].中国普通外科杂志,2015,24(8):1145-1149.
[13] Toshimori J,Nouso K,Nakamura S,et al.Local recurrence and complications after percutaneous radiofrequency ablation of hepatocellular carcinoma:a retrospective cohort study focused on tumor location[J].Acta Med Okayama,2015,69(4):219-226.
[14] 陈方章,谭定勇,潭小军,等.开腹手术后腹腔镜胆囊切除术的临床体会[J].腹腔镜外科杂志,2011,16(12):900,912.
[15] Shimizu H,Kato A,Takayashiki T,et al.Peripheral portal vein-oriented non-dilated bile duct puncture for percutaneous transhepatic biliary drainage[J].World J Gastroenterol,2015,21(44):12628-12634.
