前列腺癌患者穿刺活检引发感染性休克的影响因素分析
2018-05-03李美茜鞠明明安瑞华
李美茜,鞠明明,安瑞华
哈尔滨医科大学附属第一医院泌尿外科,哈尔滨 150001
前列腺癌是泌尿系统常见肿瘤之一,发病率位居男性恶性肿瘤的第6位[1]。随着人们饮食习惯和生活方式的改变,前列腺癌的发病率也呈升高趋势。目前临床上前列腺癌的确诊主要依靠穿刺活检,该方式是前列腺癌诊断的金标准[2]。但此种方式存在一系列并发症,如出血、感染、疼痛、感染性休克等;特别是感染性休克,对患者机体有较大的损伤,严重者可危及患者生命安全。为明确前列腺癌患者穿刺活检引发感染性休克的危险因素,并做出有效的护理对策,笔者开展了相关研究,现报道如下。
1 资料与方法
1.1 一般资料
回顾性分析2014年1月至2017年9月于哈尔滨医科大学附属第一医院行前列腺穿刺活检的92例前列腺癌患者的临床资料。纳入标准:①经病理学或细胞学检查确诊为前列腺癌;②患者为初治,未行穿刺、手术或放化疗等治疗;③一般状况良好,无肝肾功能及凝血功能异常;④无精神异常及意识障碍。排除标准:肿瘤细胞发生远处转移的患者。根据是否因前列腺穿刺活检发生感染性休克将患者分为休克组和正常组,其中休克组9例,年龄41~54岁,平均(49.8±4.3)岁;正常组83例,年龄41~55岁,平均(46.2±5.1)岁。
1.2 方法
收集患者的年龄、休克出现时间、前列腺特异性抗原(prostate specific atigen,PSA)水平、前列腺体积、前列腺感染情况、尿路感染情况、危重症评分、穿刺次数及合并的基础疾病情况等资料,对前列腺穿刺活检后发生感染性休克的影响因素进行单因素分析和多因素Logistic回归分析。
1.3 评判标准
感染性休克的诊断标准参照国家卫生和计划生育委员会制定的《医院感染管理规定》且同时满足以下3个条件:①机体存在感染和脓毒症的证据;②难以纠正的低血压,经充分液体复苏后仍难以纠正;③低血压标准,收缩压(systolic blood pressure,SBP)﹤90 mmHg(1 mmHg=0.133 kPa),平均动脉压(mean arterial pressure,MAP)﹤70 mmHg或SBP下降﹥40 mmHg。危重症评分[3-4]:由急性生理学评分(acute physiology score,APS)、年龄评分、慢性健康状况评分(chronic healthy score,CHS)3部分组成。APS包括12项生理指标,每项0~4分,总分0~60分;年龄评分为0~6分;CHS评分为2~5分。总分为0~71分,分值越高,预后越差。
1.4 统计学方法
采用SPSS 19.0软件对数据进行统计分析,计量资料以均数±标准差(±s)表示,组间比较采用两独立样本t检验;计数资料以率(%)表示,组间比较采用χ2检验;多因素分析采用Logistic回归分析。以P﹤0.05为差异有统计学意义。
2 结果
2.1 感染性休克的发生情况
92例患者中,9例(9.78%)患者发生感染性休克,感染性休克的发生时间为术后11~35 h,平均为术后(26.88±5.34)h。
2.2 感染性休克病原菌的分布情况
9例发生感染性休克的患者行细菌鉴定,共检出致病菌12株,其中革兰阴性菌11株,革兰阳性菌1株。(表1)

表1 病原菌的分布情况(n=12)
2.3 感染性休克影响因素的单因素分析
单因素分析结果显示,前列腺癌患者穿刺活检后发生感染性休克与年龄、合并糖尿病、合并前列腺感染、合并尿路感染、危重症评分及多次穿刺有关(P﹤0.05),与是否有吸烟史、饮酒史、高血压、高血脂、PSA水平及前列腺体积无关(P﹥0.05)。(表2)
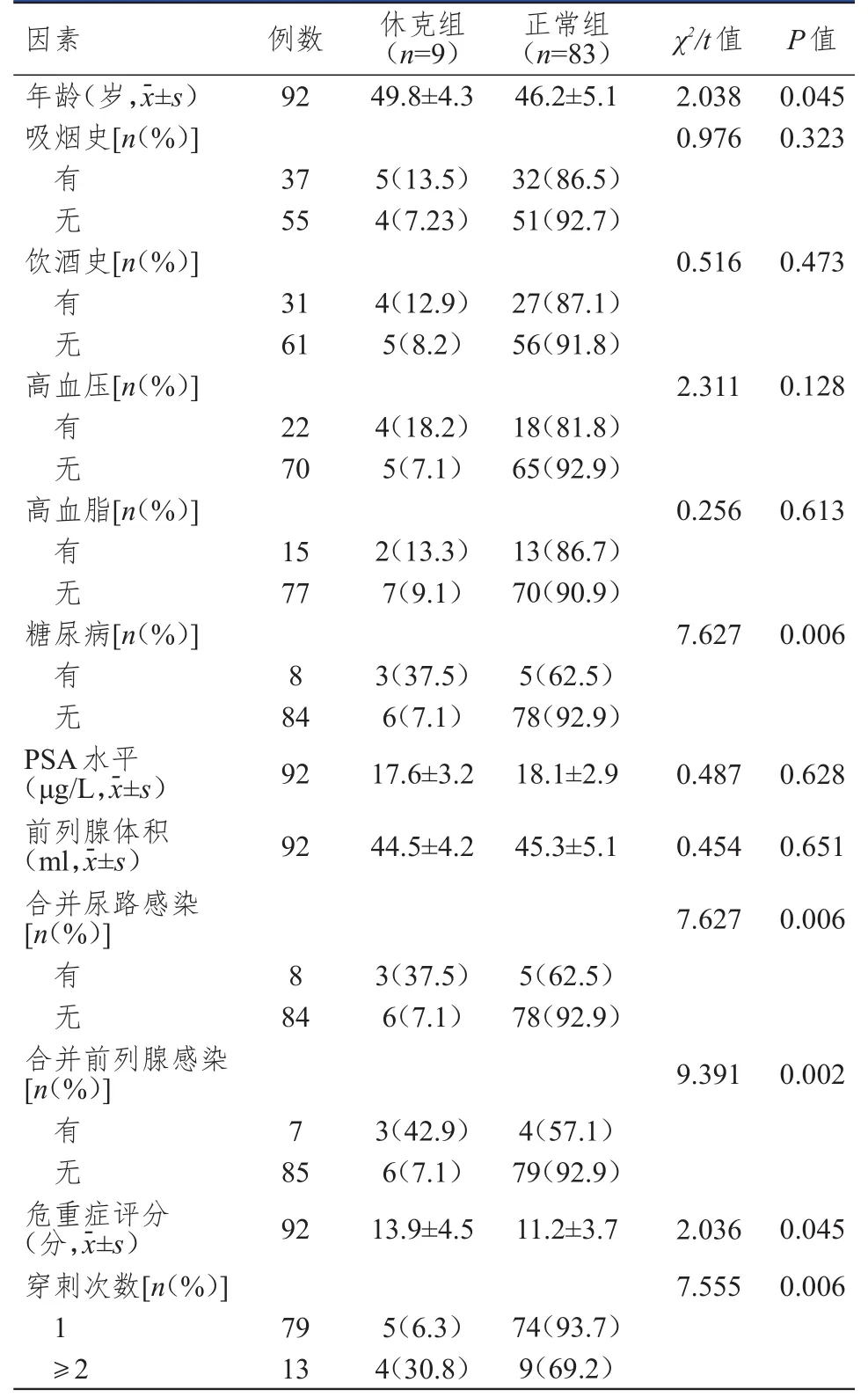
表2 前列腺癌患者穿刺活检后发生感染性休克的单因素分析
2.4 感染性休克影响因素的多因素分析
多因素Logistic回归分析结果表明,年龄、合并尿路感染、合并前列腺感染及危重症评分是前列腺癌患者穿刺活检后发生感染性休克的独立危险因素(P﹤0.05)。(表3)
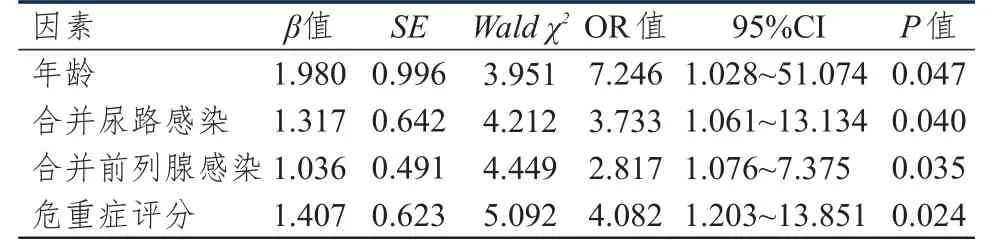
表3 前列腺癌患者穿刺活检后发生感染性休克的多因素分析
3 讨论
感染性休克是全身炎性反应综合征发展到一定程度的表现,严重者可导致患者多器官功能障碍甚至出现器官功能衰竭,严重威胁着患者的生命安全[5]。前列腺穿刺活检是一项临床应用较广的有创操作,因其引发的感染性休克在临床上并不少见。有资料报道,前列腺癌患者穿刺活检后感染性休克的发生率为1.25%~14.13%[6]。因此,如何有效降低前列腺癌患者穿刺活检后感染性休克的发生率具有重要意义。
前列腺癌穿刺活检引发感染性休克的病原菌主要是大肠埃希菌[7],该菌是肠道的正常菌群,常在穿刺时经肠道或经前列腺组织直接入血,从而引发全身炎性反应。因大肠埃希菌耐药性增强或新菌株变异,预防使用抗生素难以控制,从而发展成为感染性休克。
前列腺癌穿刺活检引发感染性休克的影响因素较多,Zaytoun等[8]研究显示,危险因素主要有年龄、合并糖尿病、合并高血压、重复穿刺、APACHEⅡ评分较低及使用抗血小板药物。本研究经单因素分析发现,前列腺癌患者穿刺活检后发生感染性休克与年龄、合并糖尿病、合并前列腺感染、合并尿路感染、危重症评分及多次穿刺有关(P﹤0.05),这与Zaytoun等[8]报道的结论大致相同。本研究中,因患者均进行了清洁灌肠,且收集的病例均为经验丰富的医师进行手术操作,故并未把清洁灌肠以及术者操作因素纳入影响因素的研究范畴。本研究的多因素分析结果显示,年龄、合并尿路感染、合并前列腺感染及危重症评分是前列腺癌患者穿刺活检后发生感染性休克的独立危险因素(P﹤0.05)。随着年龄增大,身体各项机能和免疫力下降,膀胱及尿道黏膜屏障作用下降,容易发生感染性疾病。有研究报道,前列腺癌可能导致缺铁性贫血,进而使免疫力进一步下降,导致感染的发生率大大提高[9]。当合并尿路感染和前列腺感染时,细菌便可经穿刺道入血,由此引发更严重的感染。危重症评分是对患者整体情况的评估,与患者身体机能密切相关,可反映患者病情的严重程度与变化情况。也有研究报道,前列腺体积是前列腺癌患者穿刺活检后发生感染性休克的重要危险因素,前列腺体积越大,越容易压迫尿道,导致残余尿量增多,可能出现菌尿或者脓尿[10]。但本研究结果显示,前列腺癌患者穿刺活检后发生感染性休克与前列腺体积无关(P﹥0.05)。这可能与休克组样本量较少有关,故仍需增加样本量进一步研究。
针对具有危险因素的前列腺癌患者,可以从以下几个方面进行应对,减少前列腺癌穿刺活检后感染性休克的发生率:①术前积极做好预防,术前需做好全面检查,包括血、尿常规检查,了解患者是否存在前列腺感染或者尿路感染,是否合并高血糖,并积极进行有效的抗感染治疗和控制血糖;开展心理宣教,认真指导患者做好心理准备;术前做好清洁灌肠工作。②术中操作规范,术中操作时需注意操作的无菌性和准确性,避免多次反复穿刺造成不必要的损伤,从而减少感染风险。③术后密切护理。本研究中感染性休克的发生时间为术后11~35 h,平均为术后(26.88±5.34)h,因此在这个时间段内,应密切关注患者是否出现寒战、高热、肢端湿冷等症状,并及时进行处理。同时,加强患者饮食营养、开展健康宣教、做好护理常规,促进患者机体恢复。
综上所述,前列腺癌穿刺活检引发感染性休克的重要危险因素主要有年龄、合并尿路感染、合并前列腺感染及危重症评分,临床工作者必须认真做好术前、术中和术后的各项工作,从而降低感染性休克的发生率。
[1]陈放知,赵晓昆.前列腺癌发生的分子基础[J].中南大学学报(医学版),2017,42(5):581-587.
[2]蒋旭平,邵燕强,袁雪峰,等.影像融合引导靶向穿刺对比常规系统穿刺诊断前列腺癌的荟萃分析[J].医学综述,2017,23(5):1006-1012.
[3]代晓明,黄伟.2016重症医学回顾与展望[J].中华危重病急救医学,2017,29(1):1-5.
[4]董家辉,孙杰,曾安,等.老年危重症患者预后预测模型的研究进展[J].中华老年多器官疾病杂志,2017,16(7):540-544.
[5]Carmignani L,Picozzi S,Spinelli M,et al.Bacterial sepsis following prostatic biopsy[J].Int Urol Nephrol,2012,44(4):1055-1063.
[6]Toren P,Razik R,Trachtenberg J.Catmstrophic sepsis and hemorrhage following tansrectal ultrasound guided prostate biopsies[J].Can UrolAssoc J,2010,4(1):E12-E14.
[7]余陈波,高祥勋,陈梓甫,等.前列腺穿刺术后感染并发症分析总结[J].创伤与急诊电子杂志,2016,4(2):95-97.
[8]Zaytoun OM,Anil T,Moussa AS,et al.Morbidity of prostate biopsy after simplified versus complex preparation protocols:assessment of risk factors[J].Urology,2011,77(4):910-914.
[9]李娟,郭广亚,周莉,等.前列腺癌穿刺活检导致感染性休克的原因及预防[J].实用癌症杂志,2015,30(1):115-117.
[10]庄红雨,彭涛,许学敏,等.经直肠前列腺穿刺活检术后并发症的原因分析[J].中国医药,2013,8(12):1754-1757.
