50岁以下年轻前列腺癌患者的临床特征及预后分析
2018-04-27周亚敏
张 璐,周亚敏,张 凡,刘 涛
(武汉市第六医院:1.泌尿外科,2.重症监护病房,湖北武汉 430015)
大量临床资料表明前列腺癌(prostate carcinoma,PCa)主要好发于老年男性,50岁以下男性患病率较少[1],但有相关流行病学资料显示,近年来,<50岁男性其PCa的患病率呈逐渐上升趋势,已成为一个严重影响居民健康和生活质量的公共卫生问题[2]。相关生物学研究显示,PCa是指主要发生在前列腺的上皮性恶性肿瘤,根据其不同发病原因及疾病的不同进展情况可有多种病理表现类型,其中腺癌最为常见[3-4]。目前,临床上对于PCa的致病原因及具体发病机制尚未完全阐述清楚,但有研究显示,PCa具有临床特征复杂多样以及预后性较差等临床特点,且因50岁以下的年轻男性其PCa发病率较低,故仔细分析年轻PCa患者的临床特征并分析影响其预后的相关因素是目前临床的研究热点[5-6]。本文通过回顾性分析128例PCa患者的临床及随访资料,旨在探讨50岁以下年轻PCa患者的临床特征及预后情况,为提高年轻PCa的诊治水平提供理论依据,具体报道如下。
1 资料与方法
1.1一般资料选取2004年1—12月我院收治的192例PCa患者作为研究对象:<50岁PCa患者26例(13.54%),年龄为35~49岁,平均(45.86±6.25)岁;≥50岁PCa患者166例(86.46%),年龄为50~85岁,平均(62.36±8.96)岁。符合以下所有条件者被纳入:①符合PCa临床明确诊断标准[7];②经病理学等相关检查和临床医生确诊;③含有全面详细的临床病理及随访资料;④患者及家属均知情同意并签署知情同意书。排除标准:①伴有原发性心、肺、肾等器官疾病者;②伴有泌尿系统其他疾病者;③除PCa外存在其他恶性肿瘤者;④自愿退出本研究者。
1.2研究方法通过回顾性分析所有患者的住院记录、住院期间各种辅助检查结果以及随访记录等病案资料,收集纳入研究的所有PCa患者的临床和随访资料,使用统一调查表摘录相关内容,主要包括年龄、首发临床症状、PCa病理类型、临床分期、肿瘤部位和大小、尿路症状国际前列腺症状评分量表评分(International Prostatic Symptom Score,IPSS )[8]、相关检查结果、治疗特征、转移情况、末次随访时间和生存时间等。病理分级标准为国际抗癌联盟(Union Internationale Against Cancer,UICC)第 7 版PCa TNM 分期。
1.3随访方式所有患者术后均采取电话或门诊复查等方式进行随访和相关资料的收集。随访周期:术后1年期间3个月随访1次,3年内3~6个月随访1次,3~5年内6个月随访1次,随后1年随访1次,随访截止日期为患者死亡或2017年1月1日,本组研究随访率为100%,以月来计算患者生存时间。

2 结 果
2.1192例PCa患者的临床特征192例PCa患者中,<50岁患者为26例,所占比例为13.54%。<50岁和≥50岁PCa患者在临床首发症状和临床分期上比较差异间无统计学意义(P>0.05)。<50岁PCa患者其总前列腺特异性抗原(total prostate specific antigen,tPSA)水平较≥50岁患者高,而尿路症状IPSS评分较后者低,且<50岁PCa患者其肿瘤恶性程度明显高于≥50岁患者;前者发生骨转移、淋巴结转移和肝转移比例均明显高于后者;<50岁PCa患者大多采用内分泌治疗,与≥50岁患者比较差异间均存在统计学意义(P<0.05)(表1)。
表12组PCa患者临床病理特征比较
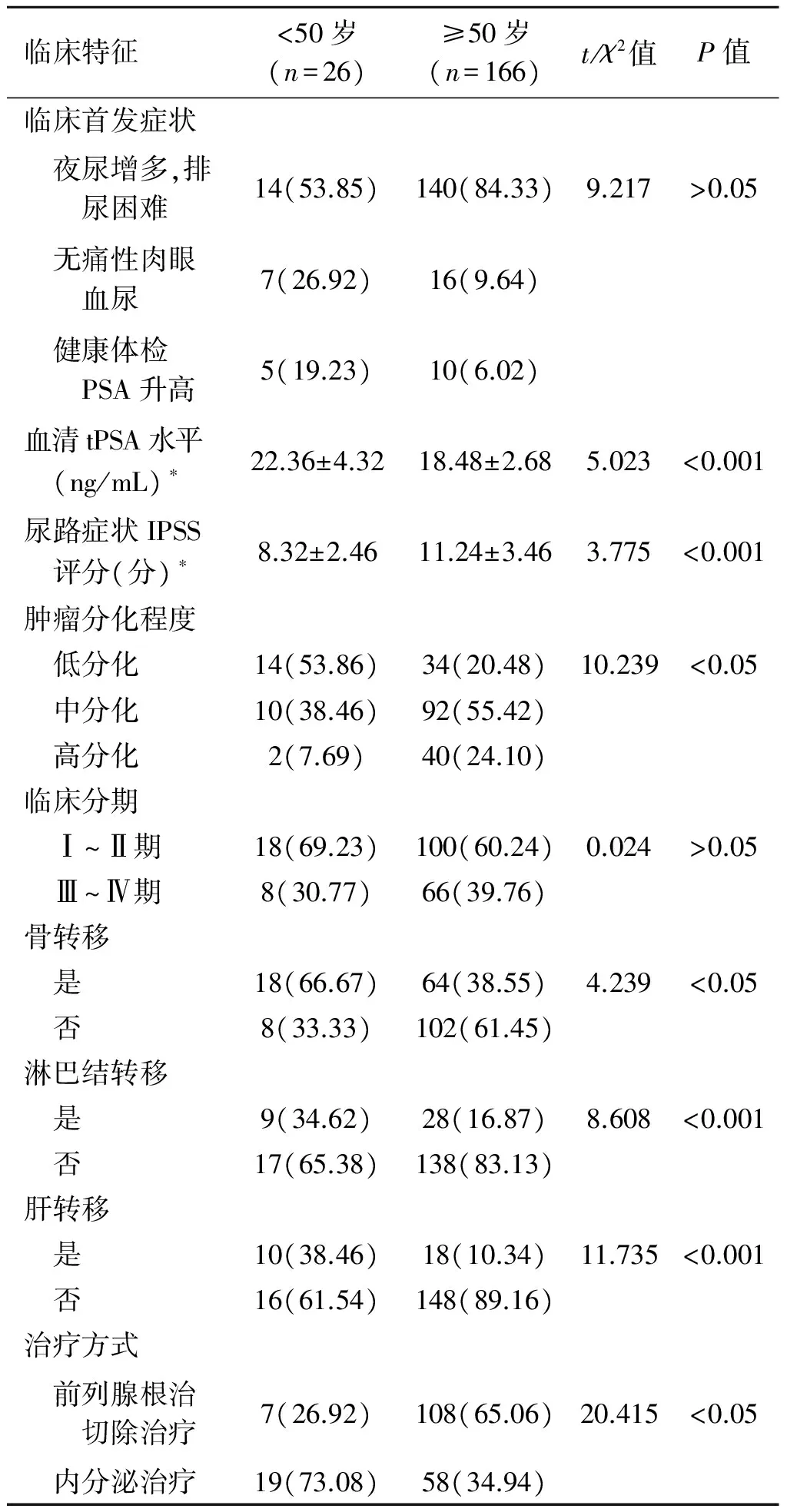
[例(%)]

2.2192例PCa患者的生存情况192例PCa患者随访存活时间为1~58个月,中位生存时间为28个月,出院后1年生存率为69.79%(134/192),3年生存率为55.21%(106/192),5年生存率为36.46%(70/192)。不同年龄PCa患者生存情况:①<50岁PCa患者26例,其随访存活时间为1~42个月,中位生存时间为24个月,出院后1年、3年和5年生存率分别为53.85%(14/26)、50.00%(13/26)和30.77%(8/26);②≥50岁PCa患者166例,其随访存活时间为1~56个月,中位生存时间为28个月,出院后1年、3年和5年生存率分别为72.29%(120/166)、56.02%(93/166)和37.5%(62/166),2组患者生存率比较具有统计学意义(P<0.05)。
2.3预后单因素分析经Log-rank检验单因素分析显示:是否伴有骨转移、淋巴结转移、肝转移、不同肿瘤分化程度、临床分期、和治疗方式以及尿路症状IPSS评分与血清TPSA水平的PCa患者间其生存率比较差异间均具有统计学意义(P<0.05),详见表2。
表2影响PCa患者预后的单因素分析

[例(%)]
2.4预后多因素分析经多元Cox逐步回归分析结果可得<50岁、临床分期(Ⅲ~Ⅳ期)、血清tPSA水平显著升高、治疗方式(内分泌治疗)以及伴有淋巴结转移均为影响PCa患者预后的独立危险因素(P<0.05),详见表3。
表3影响PCa患者预后的多元逐步Cox回归分析结果

(n=192)
3 讨 论
曾有数据报道,在美国恶性肿瘤中,PCa在男性恶性肿瘤中排名第一,在我国发病率较低,尤其<50岁的年轻PCa患者较为少见[9]。但近年来,有学者研究结果显示,我国PCa发病率正以12.07%的速度呈上升趋势发展,其中包括<50岁年轻PCa患者也逐渐增多,已成为一个严重影响男性居民健康和生活质量的公共卫生问题[10-11]。目前,临床上对于<50岁年轻PCa患者的临床表现尚未完全认识清楚,且相关研究显示,年轻PCa患者缺乏典型的临床症状,与老年性PCa患者症状相似[12],但有学者提出,不同年龄的PCa患者其临床病理特征存在一定的差异,但因其发病率较少,故分析年轻PCa患者的相关病理特征并探讨影响PCa患者预后的相关因素是目前临床上一个值得重视的问题[13-14]。
本组研究结果显示,在192例PCa患者中<50岁者占13.54%(26/192),且在<50岁和≥50岁PCa患者间,两者均大多以夜尿增多、排尿困难为其首发临床表现,并在临床分期上比较均无显著差异,与既往研究结果一致[15]。但本组临床资料显示,<50岁PCa患者其血清tPSA水平较≥50岁患者高,而尿路症状IPSS较后者低,且<50岁PCa患者其肿瘤低分化较≥50岁患者更多,前者更易发生骨转移、淋巴结转移和肝转移。故由此看来,对于<50岁的年轻男性患者来说,当出现上述症状时,应警惕PCa可能,且有JOHNSON等的检验提示年龄较小的PCa患者在表现出临床症状后其肿瘤组织的病理恶性程度更高,且更易发生转移[16],本组研究结果与其一致,故及时完善检查予以确诊并尽早治疗对PCa患者的治疗及预后有着至为关键的作用。但除去尽早诊断外,有资料显示患者的年龄、分化程度、临床分期、转移情况及相关指标水平和治疗方式均与PCa患者的预后有着密不可分的关系[17]。在本组研究中,经Log-rank检验单因素分析可知,存在骨转移、淋巴结转移、肝转移以及恶性程度越高,临床分期更晚和尿路症状IPSS、血清tPSA水平越高的PCa患者间其生存率明显较低,且采取前列腺根治切除术治疗患者其生存时期更长,符合以往文献报道[18]。结合以往研究结果[19]及本组临床资料可认为,对于肿瘤分化程度越低者表明其恶性程度越高,而恶性程度越高者,其肿瘤细胞数量更多增长更快,从而对机体的攻击性越强,则疾病越为严重,进展更快,且对于临床分期较晚患者来说,其肿瘤侵袭患者机体其他组织系统更多,可导致患者机体进一步损害从而加大疾病的攻击性,导致其生存时间减短。而当患者出现骨转移、淋巴结转移和肝转移时表明肿瘤细胞除攻击损害前列腺外,对患者机体的骨骼、肝脏均可产生一定的攻击性,从而导致其相关机体功能减退,而淋巴结是人体最大的免疫系统,分布人体各个组织器官,当其肿瘤细胞出现淋巴结转移时,则表明患者机体各组织器官均可能受到肿瘤细胞的侵袭,从而导致其相关功能减退进一步降低对机体的保护功能,加速机体的消耗,减短其生存时间[20]。且本组研究通过Cox逐步回归分析结果可得<50岁、更晚临床分期、更高血清tPSA水平及内分泌治疗和有淋巴结转移均为影响PCa患者预后的独立危险因素。由此看来,及早诊断并评估其病情的进展并予以合适的治疗方式是改善PCa患者预后和延长其生存时间的关键措施。
综上所述,<50岁PCa患者其肿瘤恶性程度更高,更易发生骨转移、淋巴结转移和肝转移,且年龄、临床分期、血清tPSA水平和治疗方式以及伴有淋巴结转移均为影响PCa患者预后的独立危险因素。但本组研究所选样本含量过小及研究时间过短,尚存在不足之处,可加大样本含量和延长研究时间进一步深入研究。
参考文献:
[1] KLAFF R,VARENHORST E,BERGLUND A,et al.Clinical presentation and predictors of survival related to extent of bone metastasis in 900 prostate cancer patients[J].Scand J Urol,2016,50(5):352.
[2] 王跃,杜少静,张晋夏,等.年轻前列腺癌患者28例临床病理特征及预后分析[J].中华病理学杂志,2017,46(6):360-362.
[3] 宋刚,纪光杰,方冬,等.青年前列腺癌(≤55岁)患者临床病理特点分析[J].中华医学杂志,2017,97(8):252-254.
[4] 邓辉,马春清,祝存海.血清睾酮检测对局部进展期前列腺癌内分泌治疗的指导意义[J].临床泌尿外科杂志,2016,30(4):321-325.
[5] 范艳平,卢经君,唐静怡,等.老年中晚期前列腺癌患者预后影响因素的Logistic回归分析[J].中国肿瘤临床与康复,2016,22(5):547-549.
[6] 张姣,翁少波,王海涛,等.改良Glasgow预后评分对去势抵抗性前列腺癌患者多西他赛化疗后总生存期的影响及临床分析[J].中华泌尿外科杂志,2015,36(4):294-298.
[7] 何祥彪,杜丹,黄贵闽,等.腹腔镜筋膜内与筋膜外前列腺癌根治术近期疗效比较[J].现代泌尿外科杂志,2017,22(6):452-455.
[8] 胡志凯,许露伟,桂赞龙,等.“诊断性”前列腺电切术在前列腺穿刺活检阴性伴下尿路症状患者中的应用[J].中华老年医学杂志,2017,36(2):38-39
[9] 杨虎,潘家骅,董柏君,等.前列腺泡沫状腺癌诊疗分析[J].现代泌尿外科杂志,2015,19 (3):151-155.
[10] ZHUO Y J,XI M,WAN Y P,et al.Enhanced expression of centromere protein F predicts clinical progression and prognosis in patients with prostate cancer[J].Int J Mol Med,2015,35(4):966.
[11] 陆金金,杨为民.雄激素剥夺治疗时间对前列腺癌根治术后放疗的预后影响[J].现代泌尿生殖肿瘤杂志,2016,8(3):144-146.
[12] 丁辉,吴振启.核酸检测在前列腺癌诊断中的研究现状[J].临床泌尿外科杂志,2016,30 (9):857-861.
[13] 张胜捷,姜伟,袁逸民,等.改良Gleason评分系统在前列腺癌术后患者预后评估中的意义[J].中华泌尿外科杂志,2016,37(5):344-348.
[14] 王宗平,朱绍兴.前列腺癌免疫治疗进展[J].保健医学研究与实践,2017,14(3):148-150.
[15] 陆巍,王家强,张玉洪,等.前列腺癌中p53和PTEN的表达对于临床分级及预后判断的作用分析[J].国际泌尿系统杂志,2017,37(3):364-366.
[16] 年新文,任善成,许传亮,等.前列腺癌早期诊断标志物的研究进展[J].临床泌尿外科杂志,2016,30(9):852-856.
[17] 何广宁,杨盛帮,陈雁如,等.B细胞淋巴瘤因子9的表达与前列腺癌临床病理参数及患者生存的关系[J].中华医学杂志,2015,95(32):2603-2606.
[18] HELGSTRAND J T,BERG K D,LIPPERT S,et al.Systematic review:does endocrine therapy prolong survival in patients with prostate cancer?[J].Scand J Urol,2016,50(3):135.
[19] 宋刚,纪光杰,张雷,等.前列腺癌患者年龄与病理分级关系的研究(附2929例报告)[J].中华泌尿外科杂志,2017,38(2):106-109.
[20] 宿恒川,朱耀,胡四龙,等.PSMA-SPECT/CT在前列腺癌转移灶检测中的应用价值[J].现代泌尿外科杂志,2016,21(10):748-750.
