宁波部分地区高危新生儿泌尿系统超声筛查及随访结果分析
2018-04-20宗冬梅孙琦张琦孙建新康国贵
宗冬梅 孙琦 张琦 孙建新 康国贵★
慢性肾脏病(Chronic kidney disease,CKD)作为一项严重威胁人类健康并占用大量医疗资源的慢性疾病,近年来其患病率逐年增加。据美国肾脏数据系统数据显示,2012年CKD在美国的发病率为13.6%,同年我国完成的CKD调查>18岁发病率为10.8%,且儿童CKD发病率呈逐年增加趋势[1-2]。先天性肾脏和泌尿道畸形(congenital anomalies of the kidney and urinary tract,CAKUT)作为小儿泌尿系统常见多发病,是导致儿童CKD的重要原因之一[3-4]。国外研究发现,健康新生儿和婴儿中CAKUT的发病率为0.96%~4.1%,其中CAKUT约占产前检查先天性畸形的30%[5-7]。本研究拟通过对宁波部分地区出生的高危新生儿泌尿系统进行超声筛查,以了解高危新生儿CAKUT发病及随访结果,为临床诊疗和预后判断提供帮助。
1 临床资料
1.1 一般资料 宁波市宁海县及奉化市作为此次筛查的地区,选择2013年1月1日至12月31日出生的父母同意接受超声筛查的高危新生儿2742例。纳入标准:孕期28周后产前超声检查发现的胎儿肾盂分离、肾积水或其它泌尿系统畸形(包括肾发育不良,孤立肾,肾缺如,重复肾,异位肾,多囊肾,输尿管、膀胱、尿道畸形等)的患儿,不包括泌尿系统的钙化、结石、肿瘤等占位性病变。排除出生时伴有下列高危因素的患儿:(1)母亲疾病史:母亲有糖尿病、慢性心脏病、吸毒、吸烟或酗酒史,孕早期(3个月内)有感染史或药物使用史;母亲为Rh阴性血型,性传播病史等。(2)母孕史:母亲年龄>35岁或<18岁,过去有死胎、死产,孕期有阴道流血、贫血、妊娠高血压、子痫、先先兆子痫、胎盘发育不良、胎盘早剥、前置胎盘、胎儿宫内发育迟缓、胎儿宫内窘迫、脐带异常(脐带过短、脐带扭曲成麻花状等)、羊膜早破、羊水过少等。(3)分娩史:难产、剖宫产(具有明确手术指征者)、产钳助产、急产、产程延长、过期产儿、产时产伤等。(4)新生儿:窒息、多胎儿、早产儿(<37周)、低出生体重儿(出生体重<2500g)、巨大儿(出生体重>4000g)、宫内感染(TORCH)、先天性畸形(包括先天性心脏病,骨骼发育异常,脐膨出,唇裂,腭裂等和21-三体综合征等)。(5)新生儿期严重疾病:缺血缺氧性脑病、颅内感染、颅内出血或头颅血肿、病理性黄疸、贫血(HCT<0.35)等。本课题的观察对象纳入及排除标准参考复旦大学附属儿科医院《儿童慢性肾脏病双重筛查模式和关键技术的推广和应用》课题及第八版《儿科学》有关高危新生儿诊断标准[8]。
1.2 研究方法 B超医师及儿科医师在开展本次筛查前均进行相关知识的培训。选用B超型号为Prosonmd F75(日本阿洛卡超声仪器),探头频率3.5~5.0MHz。对纳入的高危儿,在出生1周内对其进行泌尿系统超声检查。肾积水诊断标准:参考B 超标准及Delaney分级法制定[9-10],其中肾积水共分III度:Ⅰ度:肾盂扩张5~9.9mm。Ⅱ度:肾盂扩张10~14.9mm。Ⅲ度:肾盂扩张>15mm。如果为双侧肾盂扩张,按照最大值评定。
1.3 随访及处理对超声发现泌尿系统异常的患儿进行尿常规、血生化等泌尿系统相关检查。对CAKUT患者的临床相关资料进行回顾性分析,资料不全的患儿进行电话或上门随访补齐,填入相应调查表。每3个月对泌尿系统异常患儿进行电话随访,随访工作计划为期2年。随访内容:患儿的生长发育情况,CAKUT相关的病情变化、检查、干预手段、结局等,填入随访表。根据患儿病情,或建议继续当地医院随访,或至上级医院进行就诊或手术等治疗。
1.4 统计学方法 采用SPSS17.0统计软件。计量资料以(±s)表示,两组比较采用t检验,两样本间率的比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 CAKUT发病率及各畸形分布 在此次高危新生儿泌尿系统筛查中,宁海县及奉化市按前述标准确诊高危新生儿3385例,父母同意接受超声筛查的高危新生儿2742例,筛查率81%,其中筛查阳性人数155例,发病率为5.65%,其中男108例,男婴发病率为6.62%,女47例,女婴发病率4.23%,男婴与女婴CAKUT发病率有显著性差异(P<0.05)。155例阳性患儿中肾积水147例,肾缺如2例,异位肾2例,肾囊性病变3例,肾发育不良1例,其中肾积水的比例最大,占94.84%。肾积水患儿中,男103例,女44例,男女肾积水差异显著,以轻中度肾积水为主(见表1)。
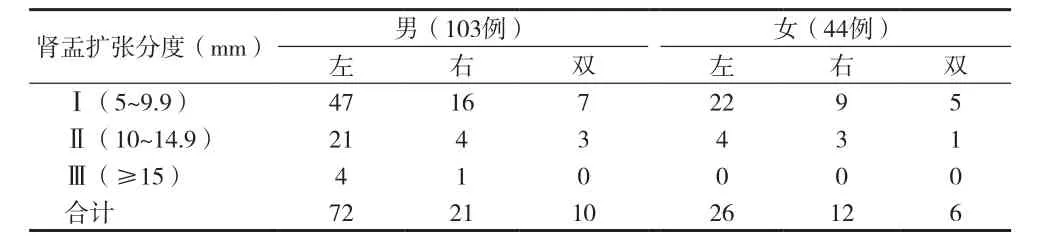
表1 肾积水各度人数及患病部位分布(n)
2.2 CAKUT随访结果对155例患儿随访,第一年随访144例,失访11例,随访率92.9%,第二年随访21例,失访5例,随访率80.77%。147例肾积水中,第1年随访中失访10例,12个月内消失118例;剩余19例中,在第2年随访中,失访4例,肾积水消失8例,7例仍存在肾积水,其中1例在随访中经常发生尿路感染,予逆行性膀胱输尿管造影,确诊膀胱输尿管反流(VUR);随访的患儿尿常规及肾功能未见明显异常。其它泌尿系统畸形随访结果:1例肾发育不良患儿第1年随访时失访;2例肾缺如第2年失访1例,剩余1例随访2年生长发育、肾脏功能及尿常规均正常;3例肾囊性病变和2例异位肾患儿随访2年生长发育、肾脏功能及尿常规均正常。利用世界卫生组织2006年制定的《儿童身高、体重指数(Body Mass Index,BMI)参考值及评价标准》评价随访儿童的生长发育情况[11]。评价等级标准偏高定义为实测值>+2s;正常定义为+2s;偏低定义为实测值<-2s。选取同龄健康体检儿150名,性别与年龄无显著差异。两组性别、年龄比较差异均无统计学意义(P均>0.05),CAKUT组和健康对照组身高比较,差异无统计学意义(χ2=3.499,P>0.05),CAKUT组和健康对照组BMI比较,差异无统计学意义(χ2=2.836,P>0.05)。
3 讨论
本研究在宁波市的县市区中随机抽取宁海县及奉化市两地区高危新生儿进行了CAKUT的超声筛查。结果发现,高危新生儿中CAKUT患儿发病率为5.65%,高于国内外报道0.96%-4.1%[5-6,12],可能与本次超声筛查对象为高危新生儿有关,而前者的筛查对象是所有新生儿。
本次调查还发现,155例CAKUT患儿中肾积水147例(占94.84%),肾缺如2例,异位肾2例,肾囊性病变3例,肾发育不全1例,其余畸形均较少见,未发现马蹄肾、输尿管疝等严重畸形,考虑与相关疾病发病率低、产前超声筛查早发现及引产等因素有关。本研究155例CAKUT患儿中,男婴108例,男婴发病率为6.62%,女婴47例,女婴发病率4.23%,男婴与女婴CAKUT发病率有显著性差异(χ2=7.085,P<0.05)。先天性肾积水男性的发病率高于女性可能是由于男性胎儿在宫内排尿压力较女性胎儿高,易引起输尿管膀胱连接处扭曲,进而可导致输尿管及肾盂扩张[13]。
先天性肾积水一般可分为病理性肾积水和生理性肾积水。生理性肾积水大多数输尿管及肾皮质厚度无明显变化,只是单纯的肾盂分离或扩张,一般随着患儿的生长发育会自然消退。病理性肾积水多由梗阻因素造成,常见的梗阻因素有输尿管膀胱连接处梗阻、肾盂输尿管连接处梗阻、VUR等。由于病理性梗阻状态的持续存在,患儿的肾积水难以缓解,进而可影响患儿肾功能。国外的相关研究也发现先天性肾积水大多是生理性肾积水,多能在1岁以内缓解,病理性肾积水只占小部分[15]。本研究发现,147例肾积水除失访的10例外,至12个月时118例肾积水消失,肾脏功能及尿常规等均正常。由此可见,大多数先天性肾积水为生理性肾积水,且多能在出生后1年内恢复正常,剩余患儿肾积水除部分消失外,其余仍需继续进一步检查及随访,目前尚无1例手术矫正,因此先天性肾积水预后良好。
多囊肾病是双肾发生多个囊肿以及进行性增大进而导致肾脏结构和功能损害的一种遗传病。本组3例肾囊性病变,均为单纯性肾囊肿,随访患儿肾功能及尿常规均正常。人类肾脏的发育需经历前肾、中肾、后肾,后肾的发育起始于胚胎期第4周末的后肾间充质和输尿管芽之间的相互诱导,而两者之间的相互诱导依赖多个信号转导途径,所以这些转导途径及调控各个途径的调节因子异常都可能导致肾缺如和肾发育不良。本研究发现2例肾缺如、1例肾发育不良;1例肾发育不良患儿第1年随访时失访;2例肾缺如第2年失访1例,剩余1例随访2年肾脏功能及尿常规均正常。胎儿期肾胚芽在盆腔内,随着胎儿生长,肾脏逐渐上升,上升过程中发生障碍或误升向对侧,即形成异位肾或交叉异位肾。异位肾多无症状,无需任何治疗,但如有并发症如压迫血管、神经、附近器官产生下腹痛、胃肠道症状以及膀胱刺激征等,或导致肾功能受损、肾积水、肾结石、高血压等,可根据其病理变化分别治疗。本次研究发现异位肾2例,随访2年肾功能、尿常规未见异常。VUR是小儿反复尿路感染的常见原因,其病因复杂,包括由输尿管开口异常等原因所致的原发性VUR,以及因下尿路梗阻、尿路感染等疾病引起的继发性VUR,部分轻度VUR可自行缓解,但是严重VUR可引起肾实质损害,表现为肾瘢痕、高血压和反流性肾病,最终导致慢性肾功能衰竭。本研究中肾积水患儿随访仅发现1例VUR,占先天性肾积水的比例为0.68%(1/147),比例较低可能与本研究的样本量少、部分患儿失访及剩余随访肾积水患儿未做相关检查等有关。
CAKUT患儿早期干预如接受手术治疗、抗生素预防感染等,有利于CAKUT患儿的生长发育。本组随访研究发现,CAKUT患儿在随访一段时间后其生长发育情况与健康同龄儿童比较无显著差异,考虑可能是因为本次筛查患儿大多为生理性肾积水,其预后良好。但是,对剩余肾积水及其它畸形患儿,仍需继续进一步检查及随访,其生长发育情况仍有待随访研究。
[1] Saran R, Li Y, Robinson B, et al. US Renal Data System 2015 Annual Data Report: Epidemiology of Kidney Disease in the United States.Am J Kidney Dis,2016,67(Suppl 1):A7-A8.
[2] Cynthia J,Wong,Marva,Moxey-Mims,et al. CKD(CKD in Children)Prospective Cohort Study: A Review of Current Findings.American Journal of Kidney Diseases,2012,60(6):1002-1011.
[3] Madam K,Otoukesh H,Rastegar A,et al.Chronic renal failure in Iranin children.Pediatr Nephrol,2001,16(2):140-144.
[4] Hattoui S,Yosioka K,Honda M,et al.The 1998 report of the Japanese National Registry data on pediatric end-stage renal disease patients.Pediatr Nephrol,2002,17(6):456-461.
[5] Caiulo VA,Caiulo S,Gargasole C,et al.Ultrasound mass screening for congital anomalies of the kidney and urinary tract.Pediatr Nephrol,2012,27(6):946-953.
[6] Hálek J,Flögelová H,Michálková K,et al.Diagnostic accuracy of postnatal ultrasound screening for urinary tract abnormalities.Pediatr Nephrol,2010 ,25(2):281-287.
[7] Toka HR,Toka O,Hariri A,et al.Congential anomalies of kidney and urinary tract.Semin Nephrol,2010,30(4):374-386.
[8] 王卫平,毛萌,李廷玉,等.儿科学.第八版.北京:人民卫生出版社,2013:94.
[9] 沈彤,谷松磊,杨莹.泌尿道感染合并肾积水与输尿管返流的临床研究.中国小儿急救医学,2016,25(4):268-270
[10] Delaney C.Antenatal hydronephrosis:trend and management.Uroloygy Nurning,2005,25(3):173-183.
[11] De Onis M,Carza C,Onyanggo AW,et al.WHO growth standards for infants and young children.Arch Pediatr,2009,16(1):47-53.
[12] 张斌,王辉,孙宁,等.超声筛查26989名儿童中先天性肾脏和尿路畸形的临床分析.中华儿科杂志,2011,49(7):534-538.
[13] Mouriquand PD,Whitten M,pracros JP.Pathophysiology diagnosis and manage -ment of prenatal upper tract dilatation.Prenat Diagn,2001,21(11):942-951.
[14] Lim DJ,Park JY,Kim JH,et al.Clinical characteristics and outcome of hydrenephrosis detected by prenatal uhrasonography.J KoreanMed Sci,2003,18(6):859-862.
[15] Yavascan O,Aksu N,Anil M,et al.Postnatal assessment of growth,nutrition,and urinary tract infections of infants with antenatally detected hydronephrosis.Int Urol Nephrol, 2010,42(3): 781-788.
