卵巢良恶性肿瘤患者血液NLR,LMR,RDW,PLR四项参数的变化及其临床意义
2018-04-16徐金良杜丹丹翟志敏郭进京
徐金良,杜丹丹,翟志敏,郭进京
(1.安徽医科大学附属阜阳市人民医院a.妇产科;b.检验科,安徽阜阳 236000; 2.阜阳市第二人民医院心内科,安徽阜阳 236000; 3.安徽医科大学第二附属医院血液内科,合肥 230061;
卵巢癌是死亡率最高的女性生殖系统恶性肿瘤,其发病率近年来一直在增加[1]。由于卵巢位于盆腔内,其发病早期比较隐匿,往往不易发现。2015年全球统计数据表明,大约新诊断出24万例卵巢癌患者,同时一年内15万患者死于卵巢癌,年死亡率高达63%[2]。超过70%的卵巢癌患者缺乏早期的临床表现,由于缺乏早期诊断的手段,往往卵巢癌诊断出已经是晚期,这也是卵巢癌死亡率较高的一个原因[3]。
炎症是肿瘤微环境中一个关键的因素,在肿瘤的发生发展过程中有着重要的促进作用[4]。近年来越来越多关于炎症和肿瘤的分子机制研究表明,肿瘤的炎症微环境会导致肿瘤细胞的增殖、血管生成、转移、肿瘤的免疫逃逸以及抗肿瘤药物治疗无效,甚至肿瘤相关炎症已经成为肿瘤治疗的一个潜在的靶点[5]。在炎症反应的指标中,血常规中中性粒细胞与淋巴细胞比值(NLR),淋巴细胞和单核细胞比值(LMR),红细胞分布宽度(RDW)及血小板和淋巴细胞比值(PLR)近年来被广泛地应用于肿瘤的预后判断中[6~9]。本研究旨在回顾性分析初诊卵巢癌患者NLR,LMR,RDW,PLR四个参数的变化及其意义,为临床治疗提供依据。
1 材料和方法
1.1研究对象回顾性分析2013年2月~2017年2月阜阳市人民医院初诊的卵巢癌患者29例,年龄33~76岁,平均年龄52.38±9.07岁。所有患者均为初诊病例,同时排除慢性炎症、并发其他肿瘤、自身免疫性疾病、三系减低或严重贫血患者。所有患者均接受卵巢肿瘤细胞减灭术治疗,均经术后组织病理学证实。依照国际妇产科联盟(FIGO)标准,临床分期Ⅰ+Ⅱ期患者16例,Ⅲ+Ⅳ期13例。选择本院同期诊疗的卵巢良性肿瘤患者30例作为对照组,年龄32~66岁,平均年龄51.75±9.04岁,两组年龄差异无统计学意义(t=0.260,P=0.796),有可比性。
1.2试剂和仪器BC-6800血细胞分析仪及配套试剂均来自迈瑞生物医疗电子股份有限公司;血清CA-125水平测定应用ARCHITECT-i2000化学发光仪,仪器及配套试剂均来自美国Abbott贸易(上海)有限公司。
1.3方法所有受试者均于清晨空腹采血,以乙二胺四乙酸二钾(EDTA-K2)抗凝用于血常规检测,分析NLR,LMR,RDW,PLR四参数,用促凝管收集静脉血检测受试者血清CA-125水平。
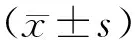
2 结果
2.1卵巢癌患者组和卵巢良性肿瘤对照组各参数的比较见表1。卵巢癌患者组NLR,LMR,RDW,PLR四参数及血清CA-125水平(CA-125水平如果大于1 000 U/ml,按1 000 U/ml统计)与卵巢良性肿瘤对照组相比,差异均具有统计学意义(P<0 .05)。两组年龄差异无统计学意义(P>0 .05),具有可比性。
表1

卵巢癌患者与对照组各项参数结果比较
2.2卵巢癌患者Ⅰ+Ⅱ期与Ⅲ+Ⅳ期各项参数比较见表2。Ⅰ+Ⅱ期与Ⅲ+Ⅳ期在NLR,LMR,RDW,PLR四参数及血清CA-125水平的差异均具有统计学意义(P<0 .05)。
表2

卵巢癌患者Ⅰ+Ⅱ期与Ⅲ+Ⅳ期各项参数结果比较
2.3血常规NLR,LMR,RDW,PLR四参数及血清CA-125水平受试者工作特征曲线(ROC)法判断卵巢癌患者由于LMR水平和卵巢癌患者负相关,故在做ROC曲线时取其负数。NLR判断卵巢癌患者ROC曲线下面积(AUC)为0.874(95%CI:0.781~0.967,P<0.001);LMR判断卵巢癌患者ROC曲线的AUC为0.823(95%CI:0.716~0.930,P<0.001);PLR判断卵巢癌患者ROC曲线的AUC为0.749(95%CI:0.624~0.875,P=0.001);RDW判断卵巢癌患者ROC曲线的AUC为0.680(95%CI:0.543~0.817,P=0.018);CA-125判断卵巢癌患者ROC曲线的AUC为0.905(95%CI:0.827~0.983,P<0.001)。见图1。
3讨论影响恶性肿瘤的进展及治疗的主要因素有肿瘤因素和宿主因素,肿瘤因素主要包括临床分
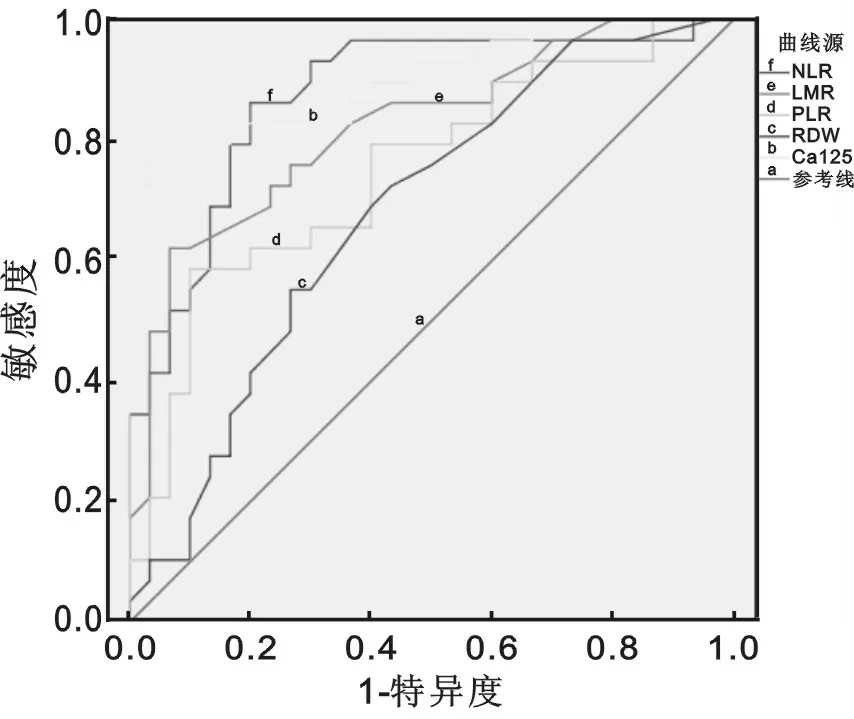
图1 NLR,LMR,RDW,PLR和CA-125判断卵巢癌的ROC曲线
期及病理分型,而宿主因素主要和患者年龄、机能状态、并发症等有关。恶性肿瘤在进展的过程中会引起全身系统的炎症反应(SIR),其导致的慢性非特异性炎症反应和宿主因素密切相关。很多恶性肿瘤是由慢性炎症发展而来,炎症微环境中的炎症介质引发癌症的发生,炎症细胞不仅诱导肿瘤细胞增殖,而且通过组织浸润和促进血管生成的方式导致肿瘤的扩散。同时,肿瘤的进展导致组织的破坏崩解,产生更多的非特异性炎性反应及炎症介质,进而加剧这一循环的过程。持续的炎症状态构成了肿瘤进展的微环境,同时肿瘤导致的组织坏死又加剧炎症反应,炎症和肿瘤相辅相成[10]。炎症相关的标志物,如NLR,LMR,PLR和RDW,已被证明是在不同类型的肿瘤预后的独立预测因素,得到越来越多国内外学者的重视和认可。
本研究发现卵巢癌患者NLR,RDW和PLR检测值水平明显高于良性卵巢肿瘤组,且与Ⅲ+Ⅳ期患者上述检测值水平也高于Ⅰ+Ⅱ期卵巢癌患者,而LMR检测水平则与之相反。中性粒细胞在杀伤肿瘤细胞的过程中不仅释放细胞因子和活性氧,而且分泌血管内皮生长因子(VEGF),有助肿瘤的生长和转移,这也是卵巢癌患者中NLR水平增高的一个可能的原因。淋巴细胞有免疫监视的作用,炎症可以降低CD4+ T细胞的能力和抑制CD8+ T细胞的增殖,淋巴细胞的减少导致抗肿瘤能力的下降,另一方面,单核细胞作为骨髓源性的抑制细胞在肿瘤的免疫逃逸中扮演着重要的角色,其增高与许多肿瘤预后不良相关。这可能是卵巢癌患者LMR水平减低的原因。血小板也是炎症反应的指标,其分泌的各种生长因子可刺激肿瘤的分化,特别是晚期癌症患者常伴有血小板的增高。炎症时各种炎性因子如白介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)等的大量产生,促进氧自由基的生成,从而抑制了红细胞的成熟,使外周血中RDW水平升高;同时也促进了红细胞脆性增加,变形性减小,半衰期缩短更加剧了RDW的升高,这也是卵巢癌患者RDW增高的可能原因[11]。CA-125是一种临床上较为敏感的卵巢肿瘤标志物,在卵巢癌中不仅有重要的诊断价值,在肿瘤疗效监测及疾病进展的判断中也有重要的预后意义。我们的研究表明NLR,RDW和PLR检测值水平的增高及LMR的减低在判断卵巢癌的ROC曲线中AUC均大于0.5,和其血清CA-125水平增高一样在卵巢癌的判断中有着积极的意义。
综上所述,术前血常规中的炎性标志物在卵巢癌的判断及严重程度上可以提供一个初步判断的依据,有助于为临床医生的治疗及判断预后提供参考,且上述检测指标容易获得,不增加病人费用,无需昂贵的仪器和复杂的检测。但其也有一定的临床局限,比如这些非特异性的炎性指标易受患者其他炎症的影响以及患者血液系统疾病的影响。本研究作为单中心研究,由于样本过少,尚需多中心大样本数据来证实和完善。
参考文献:
[1]Siegel R,Naishadham D,Jemal A.Cancer statistics,2013[J].CA:A Cancer Journal for Clinicians,2013,63(1):11-30.
[2]Torre LA,Bray F,Siegel RL,et al.Global cancer statistics,2012[J].CA:A Cancer Journal for Clinicians,2015,65(2):87-108.
[3]Dong X,Men X,Zhang W,et al.Advances in tumor markers of ovarian cancer for early diagnosis[J].Indian Journal of Cancer,2014,51(Suppl 3):72-76.
[4]Iyengar NM,Hudis CA,Dannenberg AJ.Obesity and inflammation:new insights into breast cancer development and progression[J].United States:Alexandria.va Am Soc Clin Oncol Educ Book,2013:46-51.
[5]王云华,黄灵坚.血小板与淋巴细胞比值在上皮性卵巢癌病情监测中的价值[J].检验医学与临床,2015,12(23):3517-3518,3521.
Wang YH,Huang LJ.Significance of PLR for the monitor of epithelial ovarian cancer[J].Labortory Medicine and Clinic,2015,12(23):3517-3518,3521.
[6]郭进京,胡林辉,陶千山,等.红细胞分布宽度在多发性骨髓瘤患者预后分期中的价值[J].现代检验医学杂志,2017,32(3):34-36,39.
Guo JJ,Hu LH,Tao QS,et al.Value of red cell distribution width in the prognosis of patients with multiple myeloma[J].J Mod Lab Med,2017,32(3):34-36,39.
[7]孙磊,王会平,熊术道,等.多发性骨髓瘤患者中性粒细胞与淋巴细胞比值与预后的关系[J].安徽医科大学学报,2016,51(5):721-724.
Sun L,Wang HP,Xiong SD,et al.Neutrophils and lymphocytes ratio on the prognosis of patients with multiple myeloma[J].Acta Universitatis Medicinalis Anhui,2016,51(5):721-724.
[8]Takeuchi H,Fukuyama S,Kubo N,et al.The prognostic significance of the preoperative platelet-lymphocyte ratio in Japanese patients with localized breast cancer[J].Adv Breast Cancer Res,2016,5(2):49-57.
[9]Wei X,Huang F,Wei Y,et al.Low lymphocyte to monocyte ratio predicts unfavorable prognosis in non-germinal center type diffuse large B cell lymphoma[J].Leuk Res,2014,38(6):694-698.
[10]于卫华,周庆彪,刘颖,等.活性氧调控炎症诱发肿瘤机制的研究进展[J].癌变·畸变·突变,2016,28(2):158-161.
Yu WH,Zhou QB,Liu Y,et al.Research progress on the mechanism of inflammatory induced tumor induced by reactive oxygen species[J].Carcinogenesis,Teratogenesis & Mutagenesis,2016,28(2):158-161.
[11]Weng CL,Wang CH,Chen IC,et al.Red cell distribution width is an independent predictor of mortality in necrotizing fasciitis[J].The American Journal of Emergency Medicine,2014,32(10):1259-1262.
