小切口Wiltse入路治疗胸腰椎骨折临床分析
2018-04-13熊中伟王志明雷辉卯周后全
熊中伟 王志明 雷辉卯 周后全
椎弓根螺钉固定胸腰椎骨折因其固定牢固、并发症少,而成为经典的治疗方式[1]。常规的后正中入路对椎旁肌进行广泛剥离和持续牵拉,容易造成脊神经后支断裂以及椎旁肌缺血性损伤,从而引起椎旁肌萎缩、无力和手术部位顽固性腰背痛[2~4]。为减少上述并发症,寻找更佳的手术入路,我科对2013年6月~2016年3月收治的82例胸腰椎骨折患者分别采用后正中入路和小切口Wiltse入路[5]行椎弓根螺钉内固定术,对其疗效进行对照观察,现报道如下。
1 材料与方法
1.1一般资料 共纳入胸腰椎骨折患者82例,均为单一椎体骨折,按住院号奇数、偶数随机分入A、B两组,A组42例,其中男26例,女16例;年龄19~54岁,平均(34.4±7.4)岁;骨折部位:T113例,T1216例,L117例,L26例;致伤原因:车祸伤19例,高处坠落伤17例,重物压伤6例;骨折类型:压缩型14例,爆裂型28例。B组40例,其中男24例,女16例;年龄21~55岁,平均(35.9±7.2)岁;骨折部位:T113例,T1216例,L116例,L25例;致伤原因:车祸伤18例,高处坠落伤17例,重物压伤5例;骨折类型:压缩型13例,爆裂型27例。两组患者性别、年龄、骨折部位和致伤原因比较,差异无统计学意义(P>0.05)。A组采用小切口Wiltse入路,B组采用常规后正中入路,两组均行椎弓根钉棒系统固定。
1.2纳入标准 ①为单个椎体受损,其余相邻椎体均无骨折;②受伤椎体前柱、中柱受损,有手术指征;③患者无神经症状,无需椎管减压;④骨折为新鲜骨折,骨折后时间均少于10d。
1.3排除标准 ①椎管内占位超过1/3,或有明确的神经症状,需要行椎管减压;②骨折伴脱位;③骨质疏松等病理性骨折;④三柱均损伤严重,Cobb角>30°,需行植骨融合。
1.4方法
1.4.1术前处理 ①常规术前检查及准备;②所有入选患者术前均行CT检查,并行钉道设计、测量;③术前30min使用抗生素。
1.4.2手术方法 A组:全麻下取俯卧位,垫俯卧位垫。用相互垂直的克氏针在C型臂下透视,确定伤椎及固定椎的进针点(上关节突外缘线与横突中点连线的交点),并做好标记。分别在4个标记点作1.5~2.0cm的纵行切口,切开皮肤、皮下、筋膜,找到多裂肌与最长肌间隙,钝性分开,显露关节突和横突根部。植入椎弓根钉,将连接棒预塑性后插入,撑开,固定,术中使用C型臂透视。椎弓根螺钉系统固定完毕后,彻底止血,尽量使椎旁肌复位,缝合伤口,放置橡皮引流条。
B组:麻醉方式、手术体位同A组,术前未定位或只定位伤椎。沿后正中线做一长约8cm纵行切口。于双侧紧贴棘突椎板剥离椎旁肌,显露椎板、关节突关节及横突根部,同A组置入螺钉,撑开、固定、止血,切口内置引流管,缝合伤口。
1.4.3术后处理 术后常规使用抗生素48h,术后18h内拔除引流管并记录引流量,术后1周进行腰背肌肉功能锻炼,术后10d配戴支具下地活动,术后12~16周进行影像学检查,恢复满意后去除支具活动。
1.5疗效评估 ①比较两组手术时间、术中出血量、术后引流量,每例患者置钉时调整次数(包括调整定位针)。②比较术后第3天及术后半年的疼痛视觉模拟量表(visual analogue scale,VAS)评分。③术后CT观察破出椎弓根的螺钉数量,测量螺钉在椎体中的长度。④测量比较手术前后的Cobb角及其矫正率。
1.6统计学分析 使用SPSS 16.0软件对数据进行统计分析,计量资料采用t检验,计数资料采用χ2检验,P<0.05为差异有统计学意义。
2 结果
A组有2例术后2月失访,B组1例术后1月失访,其余均随访6月以上。A组术后CT复查共5枚螺钉切出椎弓根,2枚内侧切出,3枚外侧切出;B组8枚螺钉切出,6枚内侧切出,2枚外侧切出,切出均在2mm以内,术后无神经损伤症状。两组术中均无大血管、脏器损伤,术后A组伤口均良好愈合,B组2例出现伤口感染,予以清创、抗炎治疗后均愈合。
两组手术前后Cobb角的矫正率无统计学差异(P>0.05),但手术时间、术中出血量、术后引流量(A组引流量按浸湿纱布估算)、术后3天及半年VAS评分以及椎弓根螺钉的水平面螺钉角度(transversal screw angle,TSA)和螺钉在椎体中的长度(椎弓根螺钉在椎体后缘前侧部分的长度)等指标差异均有统计学意义(P<0.05),小切口Wiltse入路组优于传统后正中入路组,见表1。手术前后X线片见图1。
表1 两组患者胸腰椎骨折治疗各项指标比较(±s)

表1 两组患者胸腰椎骨折治疗各项指标比较(±s)
组别 手术时间(min)出血量(ml)引流量(ml)置钉调整次数Cobb角矫正率(%)VAS TSA(度)椎体中螺钉长度(mm)术后3天 术后半年A组 56.5±7.4662.2±15.121.1±4.151.42±0.9773.7±10.53.61±0.710.69±0.6211.8±2.0129.5±1.50 B组 74.4±7.7393.1±14.989.5±12.42.30±1.6076.8±9.75.32±1.192.10±1.2110.8±1.0928.7±1.61 t 10.7 9.34 33.7 3.00 1.11 10.1 6.99 2.54 2.36 P 0.00 0.00 0.00 0.00 0.27 0.00 0.00 0.01 0.02
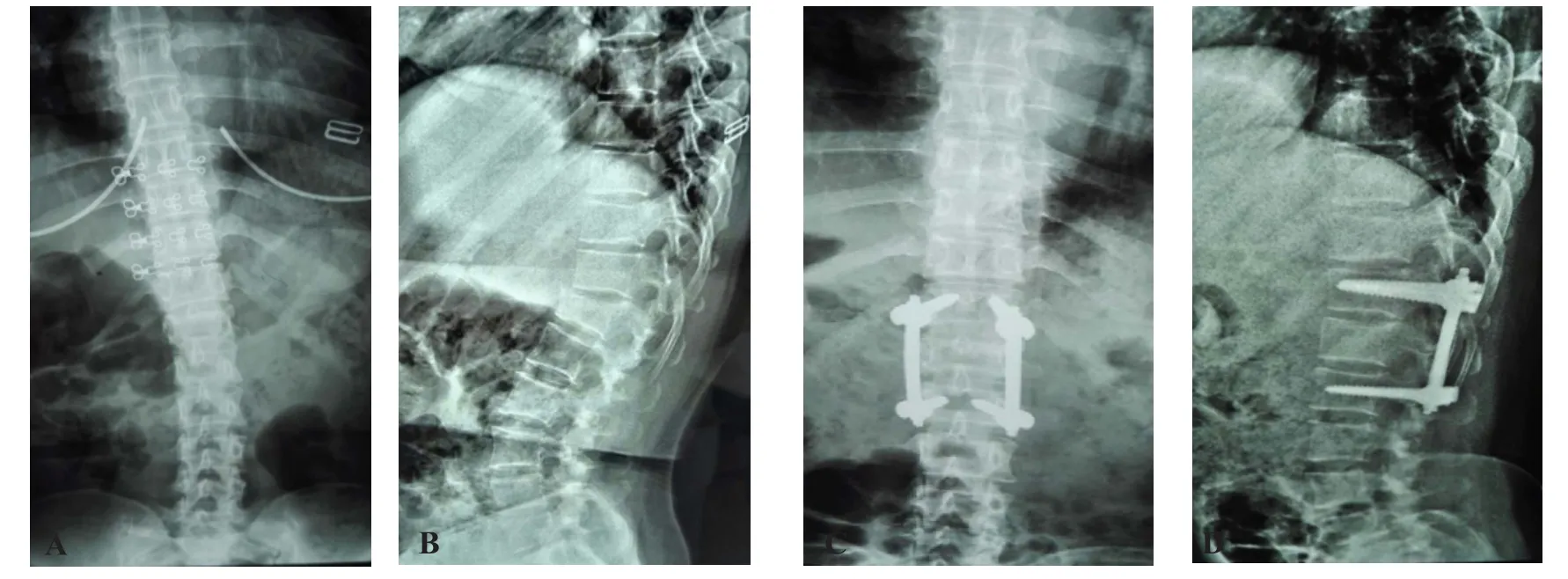
图1 L1椎压缩骨折手术前后X线片
3 讨论
3.1对椎旁肌的影响 T3~L5脊神经后支分为内侧支、外侧支内支、外侧支外支3个侧支。外侧支内支支配最长肌,多裂肌则由内侧支支配,神经分支单一支配每个肌束,分支间并无交通。同样腰动脉的背侧支供应椎旁肌的血供,其供应为单侧性,与对侧的血管无交通支[6]。传统的后正中切口广泛剥离,并用力牵拉椎旁肌,容易导致椎旁肌供养血管和神经损伤,一旦损伤后难以形成代偿,椎旁肌发生萎缩,引起腰背疼痛和腰背扁平,又被称为胸腰椎术后综合征(Failed back surgery syndrome,FBSS)[7,8]。同时术中的过度牵拉可能将椎旁肌纤维崩断,导致瘢痕形成,进一步加剧上述症状。Wiltse入路从多裂肌和最长肌间隙显露,能避免对多裂肌营养神经和血管的损伤,保护脊柱后侧的韧带复合体,而脊柱的韧带复合体对脊柱的稳定性,尤其对脊柱动态稳定性意义重大[9~11]。因Wiltse入路显露路径较浅,如无神经症状,不需行椎管减压;上下终板完整,无需行椎间融合的患者,使用小切口完全可以显露关节突和横突根部,顺利置钉并插入连接棒,完成内固定的安装,而小切口可以进一步减少损伤血管、神经的可能[4]。同时此入路由于不需要剥离椎旁肌,术中没有椎旁肌阻挡,操作更方便,可减少术中出血,缩短手术时间。
3.2对内固定的影响 首先,小切口Wiltse入路有效地化解了置钉时被向外牵拉的椎旁肌向内的反作用力对定位针及操作造成的影响。从本组观察中可以发现,小切口Wiltse入路组解决了椎旁肌的遮挡和向内牵拉,减少了其对定位针和螺钉植入过程的影响,使置入更为标准和容易,且定位针在置入后不易改变方向,从而减少置钉过程中的调整次数,降低置钉失败率。其次,在保证有效置钉的情况下,没有椎旁肌的遮挡和向内牵拉,可以增加椎弓根螺钉的TSA角,使椎弓根钉与椎弓根之间保持一定的夹角,利于增加螺钉的抗拔出力。李斌等[12]认为使椎弓根钉与椎弓根之间夹角为7°时比平行植入可以增加20%的抗拔出力,更符合生物力学原理。同时,可以发现由于椎弓根螺钉TSA角的增加,可以增加螺钉的有效固定长度。螺钉在椎弓根和椎体中的固定长度的增加,将进一步增强固定的牢固性[13]。而且,此入路对脊柱后侧韧带复合体损伤小,有效地保证了动态稳定作用,辅助内固定系统的固定效果。
小切口Wiltse入路减少椎旁肌剥离,减轻组织炎性反应,而且该入路术后不存在椎旁肌和椎板间的潜在腔隙,可以减少出血量和术后引流量。因此小切口Wiltse入路术中出血量和术后引流量均低于对照组,而且术后无感染,这与其他报道类似,文献[14~16]指出Wiltse入路比传统后正中入路创伤小,感染率更低,术后恢复快,住院天数减少。
本研究只纳入胸腰段单节段无需减压的椎体骨折,该入路对于胸腰椎其它部位也同样适合,但多节段固定时,对连接棒的预塑性要求较高,否则在穿棒固定时可能出现困难。同样对于下腰椎的骨折固定,尤其是肥胖患者,需要适当延长伤口以便于连接棒的传导。在需要减压和部分椎间盘突出症的患者,同样使用这一入路,只是在减压侧延长切口,亦能满足手术操作暴露的需求。目前,临床使用较多的微创椎弓根内固定系统也有以上优点,但其学习曲线更长,医疗器械费用更为昂贵,基层医院难以推广。同时,有报道指出,在椎弓根螺钉置钉过程中,经皮入路比开放入路有更高的椎弓根上下缘切出率[17]。总之,小切口Wiltse入路手术创伤小,能有效解决传统后正中入路导致的腰背疼痛,增加椎弓根系统的固定稳定性,且适用面广,值得推广。
1 Cheng LM,Wang JJ,Zeng ZL,et al.Pedicle screw fixation for traumatic fractures of the thoracic and lumbar spine[J]. Cochrane Database of Systematic Reviews,2013,31(5):CD009073
2张德宏,王兴盛.Wiltse椎旁入路治疗胸腰段压缩性骨折[J].临床骨科杂志,2012,15(3):245-247
3 Olivier E,Beldame J,Ould Slimane M,et al.Comparison between one midline cutaneous incision and two lateral incisions in the lumbar paraspinal approach by Wiltse:a cadaver study[J].Surg Radiol Anat,2006,28(5):494-497
4 Li H,Yang L,Xie H,et al.Surgical outcomes of mini-open Wiltse approach and conventional open approach in patients with single-segment thoracolumbar fractures without neurologic injury[J]. Journal of Biomedical Research,2015,29(1):76-82
5 Wiltse LL.The paraspinal sacrospinalis-splitting approach to the lumbar spine[J].Clin Orthop Relat Res,1973,91:48-57
6王世栋,邓雪飞,尹宗生,等.腰椎后路椎旁肌间隙入路的解剖学与影像学观察 [J].中国脊柱脊髓杂志,2013,23(3):257-262
7 Onesti ST.Failed back syndrome[J].Neurologist,2004,10(5):259-264
8 Eldabe S.Failed back surgery syndrome:are our patients getting a fair deal[J].British Journal of Pain,2012,6(4):140-141
9 Ran B,Yan L,Cai L.Wiltse approach versus the conventional posterior midline approach for lumbar degenerative diseases:A Meta-analysis[J].Medical Science,2015,40(1):90-101
10 Anand N,Baron EM,Bray RS.Benefits of the Paraspinal Muscle-Sparing Approach Versus the Conventional Midline Approach for Posterior Nonfusion Stabilization:Comparative Analysis of Clinical and Functional Outcomes[J].SAS Journal,2007,1(3):93-99
11 Vialle R,Wicart P,Drain O,et al.The Wiltse paraspinal approach to the lumbar spine revisited:an anatomic study[J].Clinical Orthopaedics and Related Research,2006,445:175-180
12 李斌,潘粉丽,常崇旺.椎弓根螺钉抗拔出强度的生物力学测试[J].现代生物医学进展,2009,9(3):520-521
13 韩世强,苏峰,张效平,等.椎弓根螺钉进钉深度与远期稳定性的研究 [J].安徽医科大学学报,2014,49(4):548-550
14 王庆坤,程文丹,刘兴国,等.Wiltse入路结合伤椎置钉治疗胸腰椎骨折的临床疗效[J].蚌埠医学院学报,2017,42(7):922-925
15 周兴,郑超,伍骥,等.Wiltse入路Dynesys内固定术与TLIF治疗老年腰椎椎管狭窄症的早期疗效对比分析[J].脊柱外科杂志,2017,15(2):82-88
16 何秦,曹凡伟,李俊,等.经Wiltse入路与后正中入路治疗腰椎椎间盘突出症的疗效比较[J].脊柱外科杂志,2017,15(5):274-278
17 Oh HS,Kim JS,Lee SH,et al.Comparison between the accuracy of percutaneous and open pedicle screw fixations in lumbosacral fusion[J].The Spine Journal,2013,13(12):1751-1757
