超声灰阶声像图特征与甲状腺微小乳头状癌颈部淋巴结转移的相关性分析
2018-04-10陈娅娅吕一骏司徒明珠严赟
陈娅娅,吕一骏,司徒明珠,严赟
甲状腺癌是最常见的内分泌肿瘤, 以甲状腺乳头状癌为主,约占90%[1];而其中甲状腺微小乳头状癌(PTMC)占甲状腺癌的2%~35.6%[2]。PTMC,根据1988年WHO的标准,定义为结节的最大径≤1.0 cm的甲状腺乳头状癌[3]。近年来,甲状腺癌呈上升趋势,这可能与随着高频超声及甲状腺细针穿刺的不断普及,有越来越多的微小乳头状癌被检出有关。PTMC虽然预后较好,10年总体生存率超过90%,但是仍有部分微小乳头状癌出现颈部LNM,表现出较强的侵袭性。同时最终约有 6.5%的患者将死于甲状腺乳头状癌[4]。目前各国指南对于 PTMC是否需要治疗仍存在很大争议,且各国的指南对于手术的范围也存在很大争议,我国尚未制定相应的指南。2015版美国甲状腺学会(ATA)指南指出对于没有明确证据证明已存在LNM的患者不推荐行中央区淋巴结清扫[5-6],所以术前诊断出高侵袭性结节具有很大必要。本文旨在探讨PTMC的超声灰阶声像图特征与颈部LNM的相关性,分析超声灰阶声像特征对颈部LNM的预测价值,为术前评估是否需要进行淋巴结清扫提供依据,从而更合理地为患者选择合适的手术方式,避免不必要的二次手术。现将结果报道如下。
1 资料与方法
1.1一般资料 选取2015年12月至2017年12月在宁波市医疗中心李惠利东部医院(台北医学大学宁波医疗中心)行手术治疗并经病理证实的单发原发PTMC患者293例,其中男73例,女222例,年龄(44.3±11.5)岁。所有病例均行甲状腺癌根治性手术,其中经病理证实的LNM101例(34.5%),淋巴结未转移192例。
1.2仪器与方法 使用飞利浦公司Philips Q5,IU22多普勒超声仪,线阵探头,探头频率5~12 MHz,患者取仰卧位,进行横切及纵切扫查甲状腺。记录结节大小(最大径)、部位、纵横比、边缘、内部回声、内部钙化类型,结节是否接触被膜及微钙化是否超出结节。由本院1名具有5年以上超声图像分析经验的主治医师及1名主任医师共同分析图像。
1.3统计方法 使用SPSS22.0软件包进行统计学分析,计数资料采用2检验,多因素分析采用 Logistic回归分析。<0.05为差异有统计学意义。
2 结果
单因素分析显示年龄、性别、最大径、部位、纵横比、内部钙化类型、与被膜的关系及微钙化是否超出结节与 LNM均有关(2=14.438、7.814、7.504、6.639、4.092、9.743、184.504、30.053,均<0.05),而边缘及内部回声与LNM无关(2=0.497、3.648,均> 0.05)。见表 1。进一步对单因素分析中的有关因素进行Logistic回归分析,其中仅病灶是否接触甲状腺被膜与颈部LNM密切相关(<0.05)。见表 2。
3 讨论
研究认为侵犯被膜是颈部LNM的独立危险因素[7],本文采用了接触或不接触被膜作为评估指标。笔者认为包膜侵犯单纯从肉眼层面很难去评估,而接触与未接触包膜,可以根据结节与甲状腺包膜之间有没有甲状腺组织直观判断。本文结果显示是否接触被膜与颈部淋巴结是否转移有关(< 0.05),与文献[7]报道基本相符。
关于肿瘤大小对预测颈部淋巴结的转移价值,学者们存在不同看法,如邵雁等[8]认为肿瘤最大径线≥0.5 cm,中央区LNM率将明显升高;韦力等[7]认为肿瘤最大径≥0.7 cm与颈部LNM密切相关。本文结果显示肿瘤大小与颈部淋巴结是否转移无关(> 0.05)。
目前一致认为中央区是甲状腺癌最先出现转移的区域,而侧颈区LNM为继发区域。本文5例,无中央区LNM,直接出现侧颈区 LNM;其中3例位于上极,1例位于下极,1例位于峡部。有研究表明这种“跳跃式”转移可能和部位存在一定的相关性[9];由于本组数据直接出现这种“跳跃式”转移的例数不多,所以其相关性有待进一步研究。
有研究认为结节内出现微钙化和粗钙化同时出现时,其LNM率明显增高[7];而本组实验数据仅7例出现该征象,结果显示与 LNM 出现与否无关(>0.05)。同时本组数据将钙化类型分了4型:无钙化、微钙化、粗钙化、微钙化伴粗钙化;其中微钙化中又分2型:微钙化超出结节、微钙化未超出结节范围。本文结果显示有无钙化及钙化类型与淋巴结是否转移无关(均>0.05)。本组15例结节微小钙化超出了结节的范围的所有病灶,都出现了LNM,单因素分析显示其与颈部LNM有显著相关性,而进一步的 Logistic回归分析显示其与颈部LNM无相关性,可能属于假关联;但由于本研究数据样本较小,可能存在偏倚,其对LNM的预测价值值得进一步研究。
本组293例,其中有颈部LNM的101例,无转移的192例,其中LNM为34.5%,与文献报道基本一致[10]。现阶段PTMC处于治疗不足和治疗过度的混乱阶段,PTMC虽然对于患者的5年生存率影响不大,但是 PTMC容易出现LNM,有些甚至直接出现侧颈区LNM,而LNM是影响患者预后的重要因素。所以并不是所有的微小癌都是早期癌;因此,笔者认为不可一概而论,而应结合相关的灰阶声像图特征,早期识别那些具有高侵袭性的微小乳头状癌,从而更好地指导临床,为患者选择更合理的手术方式。
参考文献:
[1] La Vecchia C,Malvezzi M,Bosetti C,et al.Thyroid cancer mortality and incidence:a global overview[J].Int JCancer,2015,136(9):2187-2195.
[2]Pakdaman MN,Rochnn L,Golognn O,etal.Incidenceand histopathoiogical behavior of papillary microcarcinomas:study of 429 cases[J].Otolaryngol Head Neck Surg,2008,139(5):718-722.
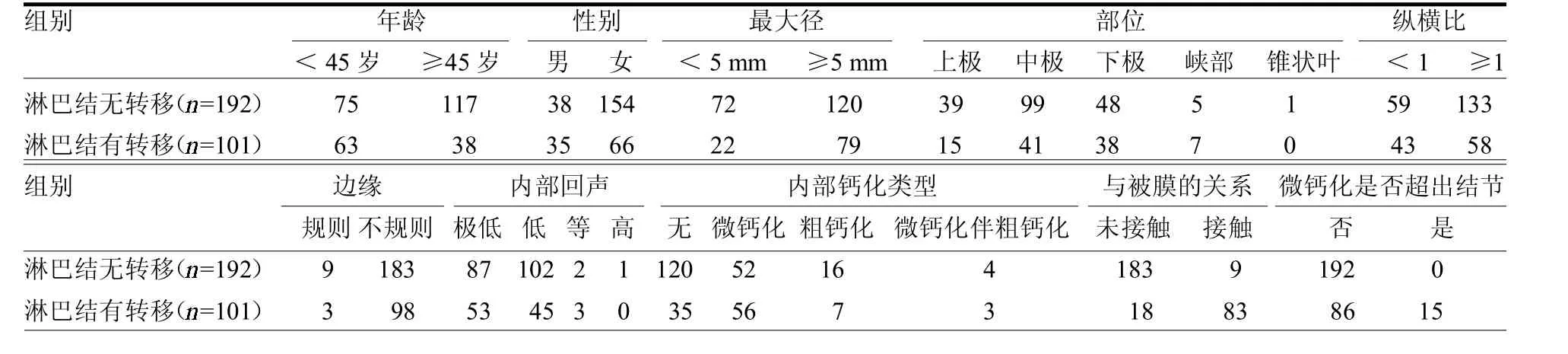
表1 PTMC灰阶超声特征 例
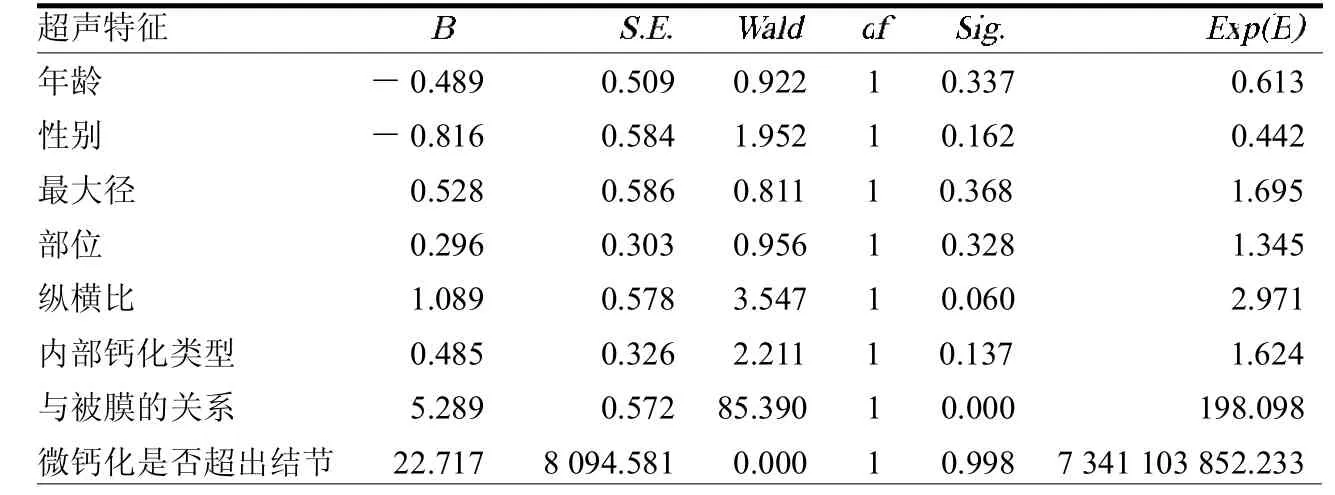
表2 PTMC灰阶超声特征与颈部LNM的多因素分析
[3]Hedinger C,WillamsED,Sobin LH.Histological typing of thyroid tumors.WHO international Histological classification of tumors[M].2nd ed.London:Springer,1988:10-14.
[4] Collini P,Mattavelli F,Pellegrinelli A,et al.Papillary carcinoma of the thyroid gland of childhood and adolescence:Morphologic subtypes,biologic behavior and prognosis:aclinicopathologic study of 42 sporadic cases treated at a single institutionduring a30-year period[J].Am JSurg Pathol,2006,30(11):1420-1426.
[5]Pitoia F,Miyauchi A.2015 American Thyroid Association guidelines for thyroid nodules and differentiated thyroid cancer and their implementinvariouscare settings[J].Thyroid,2016,26(2):319-321.
[6]Haugen BR,Alexander EK,BibIe KC,et a1.2015 American Thyroid Association management guidelines for adult patients with thyroid nodules and differentiated thyroid cancer:the American Thyroid Association guidelines task force on thyroid nodulesand differentiatedthyroid cancer[J].Thyroid,2016,26(1):1-133.
[7] 韦力,周军,何勇,等.灰阶超声预测甲状腺微小乳头状癌颈部淋巴结转移的价值[J].广东医学,2013,34(24):3754-3756.
[8] 邵雁,蔡秀军,高力,等.甲状腺微小乳头状癌中央区淋巴结转移及临床因素分析[J].中华医学杂志,2009,89(6):403-405.
[9] 胡金华,孙文海,孙彦.中央区淋巴结清扫术在治疗甲状腺乳头状癌的意义[J].中华临床医师杂志:电子版,2015,9(9):1558-1561.
[10]胡金华,孙文海,孙彦,等.中央区淋巴结清扫术在治疗甲状腺乳头状癌的意义 [J].中华临床医师杂志:电子版,2015,9(9):1558-1561.
