强化抑酸方案对行内镜止血术的老年ANVUGIB患者手术相关临床指标、再出血率及实验室指标的影响
2018-03-28陈正彦刘君颖张然蒋举峰
陈正彦,刘君颖,张然,蒋举峰
(河南中医药大学第一附属医院 脾胃肝胆病科,河南 郑州 450000)
急性非静脉曲张性上消化道大出血(acute nonvariceal upper gastrointestinal bleeding,ANVUGIB)是消化科常见急重症之一,患者出血发生在屈氏韧带以上消化道[1];该病早期进展迅速,可在短时间内出现大量出血,如未及时进行治疗则会出现失血性休克及死亡,风险居高不下,部分人群可达8.0%~12.0%,严重威胁生命安全[2]。目前对于ANVUGIB患者临床首选内镜下止血+抑酸剂方案,可早期控制出血量,在一定程度上控制病情进展,但部分患者在术后给予常规剂量抑酸剂应用后仍无法降低再出血风险,远期预后改善效果欠佳[3];部分研究认为增加质子泵抑制剂为代表的抑酸药物用量可提高止血效果,降低失血性休克和死亡风险[4];但对于强化抑酸方案能否增加患者临床收益尚缺乏相关随机对照研究证实。本文旨在探讨强化抑酸方案对行内镜止血术老年ANVUGIB患者手术相关临床指标、再出血率及实验室指标的影响,为临床治疗提供相关证据。现报道如下:
1 资料与方法
1.1 一般资料
研究对象选取我院2015年6月-2017年6月收治的行内镜止血术老年ANVUGIB患者共150例,以随机数字表法分为对照组和观察组,每组各75例。对照组患者中,男41例,女34例,年龄66~83岁,平均(69.30±4.98)岁,根据导致出血原因划分,胃溃疡32例,十二指肠球部溃疡28例,胃黏膜糜烂10例,急性胃炎4例,胃癌1例,根据Forrest标准划分[5],Ⅰb级27例,Ⅱa级43例,Ⅱb级5例。观察组患者中,男45例,女30例,年龄65~85岁,平均(69.57±5.05)岁,根据导致出血原因划分,胃溃疡34例,十二指肠球部溃疡27例,胃黏膜糜烂8例,急性胃炎4例,胃癌2例,根据Forrest标准划分[5],Ⅰb级29例,Ⅱa级42例,Ⅱb级4例,两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.1.1 纳入标准①符合《急性上消化道出血急诊诊治专家共识》ANVUGIB诊断标准[5];②Forrest分级Ⅰ或Ⅱ级;③年龄65~85岁;④研究方案经医院伦理委员会批准,且患者家属签署知情同意书。
1.1.2 排除标准①经输血后收缩压仍<80 mmHg;②外伤、肝胆系统疾病及食管-胃底静脉曲张破裂;③手术禁忌证;④凝血功能障碍;⑤心脑肝肾功能障碍;⑥精神系统疾病;⑦研究药物过敏。
1.2 治疗方法
入选患者均行内镜下止血术,内镜采用日本奥林巴斯公司生产CV-260SL型,而注射器采用NM-300A型;术者将腔镜置入后明确出血位置,向出血区域喷洒去甲肾上腺素[远大医药(中国)有限公司生产,国药准字H42022048,规格2 ml∶10 mg]生理盐水溶液,浓度8 mg/L;其中因溃疡导致出血者再于病灶周围黏膜下层注射1∶10 000肾上腺素(遂成药业股份有限责任公司生产,国药准字H41021054,规格1 ml∶1 mg)+2%利多卡因(东北制药集团沈阳第一制药有限公司生产,国药准字H21021148,规格20 ml∶0.4 g)+10%氯化钠混合液,混合比例为8∶1∶1,病变区域周围选择5或6点,每点注射1或2 ml,注射总量不应超过10 ml;对于因胃部恶性肿瘤或黏膜糜烂导致出血者,可行电凝止血;对于胃黏膜下动脉破裂导致出血者,则行钛夹夹闭止血;待确认活动性出血停止后退出内镜完成手术;对照组患者给予常规剂量泮托拉唑(海南中化联合制药有限公司生产,国药准字H20066256,规格40 mg)辅助治疗,每次将泮托拉唑40 mg加入0.9%氯化钠溶液100 ml,1次/d静脉滴注;观察组患者则给予强化剂量泮托拉唑(生产厂家、国药准字及规格同对照组)辅助治疗,即首次将泮托拉唑40 mg加入0.9%氯化钠溶液100 ml,静脉滴注完毕后改为静脉泵注,泵注速度设置为8 mg/h;两组患者治疗时间均为3~5 d。
1.3 观察指标
①记录患者手术相关临床指标水平,包括呕血和黑便消失时间、止血时间、总输血量及住院时间,计算平均值;②记录患者再出血和中转手术例数,计算百分比;其中再出血评定标准为活动性出血停止后再次出现出血[6];③实验室指标包括红细胞比容(packed cell volume,PCV) 和尿素氮(blood urea nitrogen,BUN)水平,观察时间点为治疗后24和72 h;④记录患者治疗过程中头晕、恶心及便秘发生例数,计算百分比。
1.4 疗效判定标准
①显效,治疗后24~48 h活动性出血停止;②有效,治疗后49~72 h活动性出血停止;③无效,治疗后72 h仍可见活动性出血[6]。
1.5 统计学方法
采用SPSS 20.0软件进行数据分析,其中计量资料以均数±标准差(±s)表示,采用t检验;计数资料以百分比(%)表示,采用χ2检验,检验水准为α=0.05。
2 结果
2.1 两组患者临床疗效比较
观察组治疗总有效率为100.00%,对照组治疗总有效率为85.33%,观察组患者治疗总有效率明显高于对照组,差异有统计学意义(P<0.05)。见表1。
2.2 两组患者手术相关临床指标水平比较
观察组的呕血消失时间为(1.08±0.30)d、黑便消失时间为(3.13±0.77)d、止血时间为(1.67±0.47)h、总输血量为(435.84±89.63)ml、住院时间为(7.60±1.08)d,对照组的呕血消失时间为(3.56±0.92)d、黑便消失时间为(5.59±1.20)d、止血时间为(3.32±0.70)h、总输血量为(760.89±132.66)ml、住院时间为(10.36±1.51)d,观察组患者呕血和黑便消失时间、止血时间、总输血量及住院时间均明显优于对照组,差异有统计学意义(P<0.05)。见表2。

表1 两组患者临床疗效比较Table 1 Comparison of clinical effects between the two groups
表2 两组患者手术相关临床指标水平比较 (±s)Table 2 Comparison of operation-related clinical parameters between the two groups (±s)

表2 两组患者手术相关临床指标水平比较 (±s)Table 2 Comparison of operation-related clinical parameters between the two groups (±s)
?
2.3 两组患者再出血率和中转手术率比较
观察组再出血率为1.33%,无中转手术者,对照组再出血率为12.00%,中转手术率为9.33%,观察组患者再出血率和中转手术率均明显低于对照组,差异有统计学意义(P<0.05)。见表3。
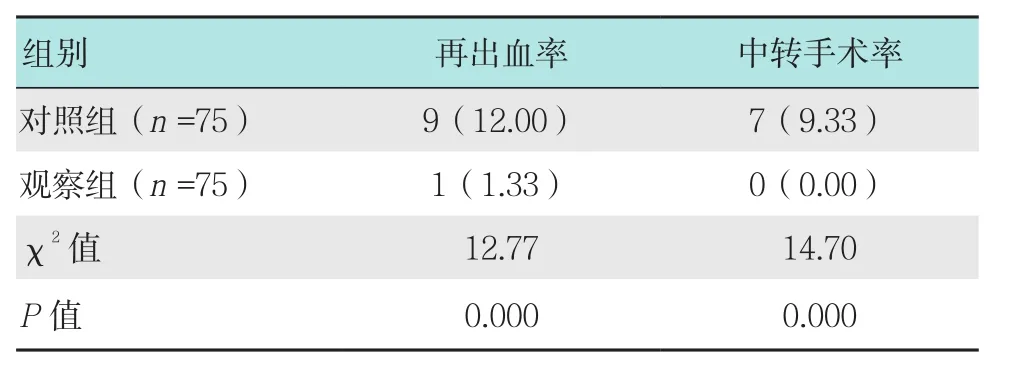
表3 两组患者再出血率和中转手术率比较 例(%)Table 3 Comparison of re-bleeding rate and conversion to open surgery rate between the two groups n(%)
2.4 两组患者治疗后24和72 h实验室指标水平比较
观察组患者治疗后24和72 h的PCV为(0.43±0.08)%和(0.57±0.14)%,BUN为(22.50±4.07)和(10.85±2.43)mg/dl,对照组患者治疗后24和72 h的PCV为(0.35±0.06)%和(0.38±0.10)%,BUN为(25.25±4.82)和(15.43±3.19)mg/dl,观察组患者治疗后24和72 h实验室指标水平均明显优于对照组,差异有统计学意义(P<0.05)。见表4。
2.5 两组患者不良反应发生率比较
观察组出现头晕2例,恶心3例,便秘1例,不良反应发生率为8.00%,对照组出现头晕1例,恶心2例,便秘1例,不良反应发生率为5.33%,两组患者不良反应发生率比较差异无统计学意义(χ2=0.77,P=0.849)。见表5。
表4 两组患者治疗后24和72 h实验室指标水平比较 (±s)Table 4 Comparison of the levels of laboratory indexes in 24 h and 72 h after treatment between the two groups (±s)

表4 两组患者治疗后24和72 h实验室指标水平比较 (±s)Table 4 Comparison of the levels of laboratory indexes in 24 h and 72 h after treatment between the two groups (±s)
?

表5 两组患者不良反应发生率比较Table 5 Comparison of the adverse reaction incidence between the two groups
3 讨论
ANVUGIB是指发生于食管、贲门、胃、十二指肠及胰胆管等消化道的出血性疾病;流行病学报道显示,全球范围ANVUGIB发生率约为万分之5~15,是目前消化系统主要急重症之一[7]。ANVUGIB患者主要临床症状包括呕血和黑便,如未有效控制可进展出现周围循环衰竭、休克甚至死亡[8]。
随着消化内镜技术不断进步及术者操作熟练度逐渐提高,内镜下止血+抑酸剂方案被多个临床诊疗指南推荐为ANVUGIB临床首选方案,尤其适用于老年或合并多种慢性疾病者[9];其中抑酸药物主要采用质子泵抑制剂,其用于ANVUGIB治疗具有止血效果良好、作用迅速及不良反应少等优势[10]。ANVUGIB发生已被证实与消化道溃疡和急性胃黏膜糜烂出血病情进展关系密切;而质子泵抑制剂主要止血机制为选择性拮抗H+-K+-ATP酶活性,降低胃酸分泌量和胃蛋白酶活性,进而达到保护溃疡创面,降低出血概率及减少后续出血量等作用[11]。
已有基础及临床研究提示,上消化道出血患者行质子泵抑制剂治疗后止血效果与血药浓度呈正相关,即在其他措施不变情况下,血液浓度越高则止血效果更佳[12];而能否通过提高质子泵抑制剂血药浓度改善ANVUGIB患者远期预后尚无明确定论。目前针对ANVUGIB患者常用的质子泵抑制剂包括埃索美拉唑、兰索拉唑及泮托拉唑等;其中埃索美拉唑和兰索拉唑均属于原研药,尽管可有效控制消化道出血,但疗效-成本价值不佳,相当一部分患者因经济负担过重而难以承受[13];已有临床研究提示,泮托拉唑较埃索美拉唑和兰索拉唑具有明显疗效-成本优势;同时其与0.9%氯化钠溶液或5.0%葡萄糖溶液稀释后药效维持时间可达4~6 h,这亦为静脉泵注提供理论依据[14]。
本研究中,观察组患者治疗总有效率、呕血和黑便消失时间、止血时间、总输血量及住院时间均明显优于对照组,差异有统计学意义(P<0.05);观察组患者再出血率明显低于对照组,差异有统计学意义(P<0.05);观察组患者治疗后24和72 h实验室指标水平均明显优于对照组,差异有统计学意义(P<0.05),表明强化抑酸方案辅助应用于ANVUGIB患者在加快止血速率,控制围手术期出血量及预防再次出血方面具有优势。内镜下止血治疗ANVUGIB主要采用局部加热、机械夹闭及药物方式进行止血,尽管能在短期内控制出血,但术后因胃酸侵蚀及刺激,易导致创面痂皮脱落而发生再次出血,严重影响近远期疗效[15];质子泵抑制剂常规剂量应用后个体差异较大,部分患者术后胃酸分泌抑制效果欠佳,而通过质子泵抑制剂术后持续泵注一方面可提高胃酸分泌和胃蛋白酶活性抑制效果,另一方面还能够延长有效血药浓度维持时间,这可能是该方案具有更佳术后止血效果的关键机制所在[16]。而观察组患者中转手术率明显低于对照组,差异有统计学意义(P<0.05),提示老年ANVUGIB患者增加泮托拉唑用量后因早出血风险降低,故有助于避免中转手术发生,改善远期疗效。此外两组患者不良反应发生率比较差异无统计学意义(P>0.05),则说明强化抑酸方案用于行内镜止血术老年ANVUGIB患者治疗安全性值得认可。
综上所述,强化抑酸方案用于行内镜止血术老年ANVUGIB患者可有效实现早期止血,缓解症状体征,减少围手术期失血量,降低中转开腹风险,并有助于改善PCV和BUN水平。
[1]WANG H, DONG X L, YU X M, et al.Successful endoscopic hemoclipping of massive lower gastrointestinal bleeding from paratyphoid A fever[J].World J Gastroenterol, 2015, 21(3): 1040-1043.
[2]GOPINATH S, KUMAR R S, SHANKAR M B, et al.Development and validation of a sensitive and high-throughput LC-MS/MS method for the simultaneous determination of esomeprazole and naproxen in human plasma[J].Biomed Chromatogr, 2013, 27(7):894-899.
[3]DEUTSCH G B, KANDEL A R, KNOBEL D, et al.Bleeding risk secondary to deep vein thrombosis prophylaxis in patients with lower gastrointestinal bleeding[J].J Intensive Care Med, 2012,27(6): 379-383.
[4]ABDELFATAH M M, NAYFE R, EL ZOGHBI M, et al.Proton pump inhibitors impact on post-endoscopic retrograde cholangiopancreatography pancreatitis[J].Pancreas, 2015, 44(3):680-681.
[5]中国医师协会急诊医师分会.急性上消化道出血急诊诊治专家共识[J].中国急救医学杂志, 2010, 30(4): 289-293.
[5]Chinese Medical Doctor Association of Department of Emergency Physicians.Expert consensus on emergency diagnosis and treatment of acute upper gastrointestinal bleeding[J].Chin J Crit Care Med, 2010, 30(4): 289-293.Chinese
[6]LEE S H, JUNG J T, LEE D W, et al.Comparison on endoscopic hemoclip and hemoclip combination therapy in non-variceal upper gastrointestinal bleeding patients based on clinical practice data: is there difference between prospective cohort study and randomized study[J].Korean J Gastroenterol, 2015, 66(2): 85-91.
[7]LEE H H, PARK J M, CHUN H J, et al.Transcatheter arterial embolization for endoscopically unmanageable non-variceal upper gastrointestinal bleeding[J].Scand J Gastroenterol, 2015, 50(7):809-815.
[8]KLEIN A, GRALNEK I M.Acute, nonvariceal upper gastrointestinal bleeding[J].Curr Opin Crit Care, 2015, 21(2): 154-162.
[9]OGASAWARA N, MIZUNO M, MASUI R, et al.Predictive factors for intractability to endoscopic hemostasis in the treatment of bleeding gastroduodenal peptic ulcers in Japanese patients[J].Clin Endosc, 2014, 47(2): 162-173.
[10]ROTONDANO G, CIPOLLETTA L, KOCH M, et al.Predictors of favourable outcome in non-variceal upper gastrointestinal bleeding: Implications for early discharge[J].Dig Liver Dis,2014, 46(3): 231-236.
[11]ZDILLA M J.Metformin with either histamine H2-receptor antagonists or proton pump inhibitors: a polypharmacy recipe for neuropathy via vitamin B12depletion[J].Clin Diabetes, 2015,33(2): 90-95.
[12]CREMERS I, RIBEIRO S.Management of variceal and nonvariceal upper gastrointestinal bleeding in patients with cirrhosis[J].Therap Adv Gastroenterol, 2014, 7(5): 206-216.
[13]NOJKOV B, CAPPELL M S.Gastrointestinal bleeding from Dieulafoy’s lesion: Clinical presentation, endoscopic findings,and endoscopic therapy[J].World J Gastrointest Endosc, 2015,7(4): 295-307.
[14]KATAOKA M, KAWAI T, HAYAMA Y, et al.Comparison of hemostasis using bipolar hemostatic forceps with hemostasis by endoscopichemoclipping for nonvariceal upper gastrointestinal bleeding in a prospective non-randomized trial[J].Surg Endosc,2013, 27(8): 3035-3038.
[15]MUNGAN Z.An observational European study on clinical outcomes associated with current management strategies for nonvariceal upper gastrointestinal bleeding (ENERGIB-Turkey)[J].Turk J Gastroenterol, 2012, 23(5): 463-477.
[16]DE GROOT N L, HAGENAARS M P, SMEETS H M, et al.Primary nonvariceal upper gastrointestinal bleeding in NSAID and low-dose aspirin users: Development and validation of risk scores for either medication in two large Dutch cohorts[J].J Gastroenterol, 2014, 49(2): 245-253.
